Zánětlivý pseudotumor imitující intrakraniální, konvexitární meningeom – kazuistika
Inflammatory Pseudotumor Imitating Intracranial Meningioma – a Case Report
Inflammatory pseudotumour is a rare pathology of unknown aetiology, located predominantly in the orbita and lungs. Intracranial localisation is infrequent. The most frequent intracranial localisations include the cranial base and cavernous sinus. In the present paper, we present a case report of a 43-year-old woman diagnosed with a contrast-enhancing extra-axial lesion of the convexity. The patient underwent a surgery and the lesion was extirpated. The diagnosis of inflammatory pseudotumour was verified by histology. The patient is free of any symptoms one year after surgery.
Key words:
inflammatory pseudotumor – meningiom
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři:
J. Adamkov 1; Petra Kašparová 2
; T. Česák 1
Působiště autorů:
LF UK a FN Hradec Králové
Neurochirurgická klinika
1; LF UK a FN Hradec Králové
Fingerlandův ústav patologie
2
Vyšlo v časopise:
Cesk Slov Neurol N 2015; 78/111(2): 233-236
Kategorie:
Kazuistika
Souhrn
Zánětlivý pseudotumor je vzácná patologie neznámé etiologie vyskytující se nejčastěji v oblasti orbity a plic. Zcela raritně můžeme identifikovat ložisko zánětlivého pseudotumoru intrakraniálně. Predilekční lokalizace v nitrolebí je baze lební a kavernózní sinus. V naší kazuistice prezentujeme případ 43leté pacientky, u které jsme diagnostikovali konvexitární, extraaxiální, kontrastem se sytící expanzi. Pacientka podstoupila operační zákrok s extirpací procesu. Histologické vyšetření stanovilo diagnózu zánětlivého pseudotumoru. Nemocná je půl roku po operačním výkonu bez obtíží.
Klíčová slova:
zánětlivý pseudotumor – meningeom
Úvod
Zánětlivý pseudotumor (ZP) je nenádorové onemocnění, jehož etiologie zůstává zatím neobjasněna. Na základě klinické a grafické manifestace zpravidla nelze předoperačně určit diagnózu [1]. Tu definitivně stanoví až histopatologické vyšetření materiálu získaného chirurgickou resekcí nebo biopsií. ZP se může vyskytovat v jakékoliv lokalizaci, přičemž nejčastěji se jedná o postižení plic a orbity. Intrakraniální lokalizace je zřídkavá a je většinou vázána na meningy (baze lební, kavernózní sinus). Formou kazuistik jsou popsány případy s lokalizací léze intraventrikulárně, nebo dokonce intracerebrálně [1,2]. Histologicky se jedná o různě vyjádřenou infiltraci lymfocytů a plazmocytů ve fibrózním stromatu [1,2]. Vzhledem k poměrně pestrému histopatologickému obrazu získalo toto onemocnění řadu synonym – „plasma cell“ granulom, zánětlivý myofibroblastický tumor, zánětlivý fibrosarkom, histiocytom, fibrozní xantom apod. S největší pravděpodobností se nejedná o uniformní proces, ale o heterogenní lézi, základem které je různě vyjádřená fibrózně‑zánětlivá reakce.
Kazuistika
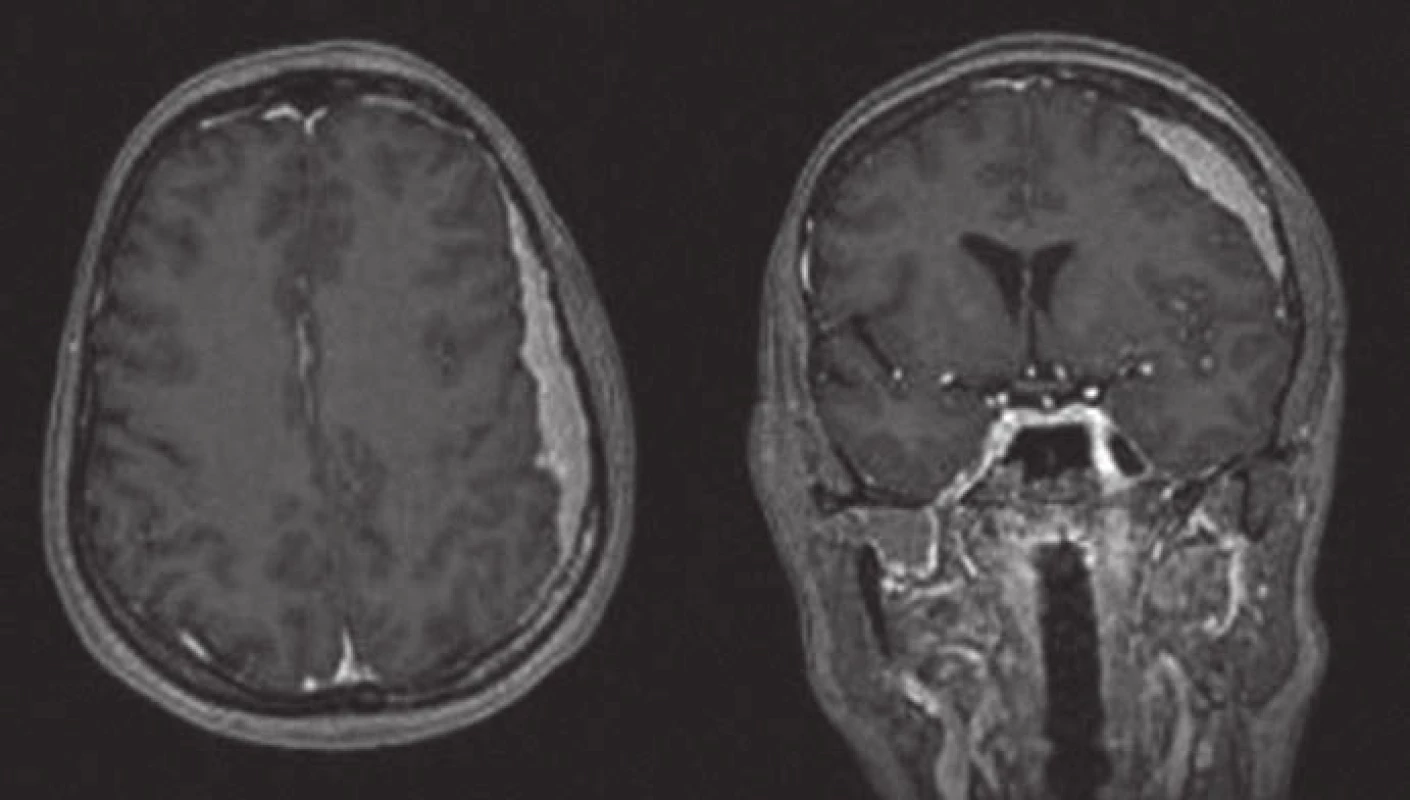
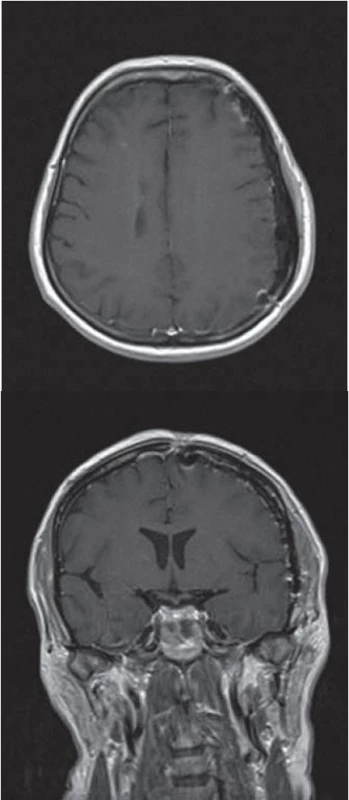
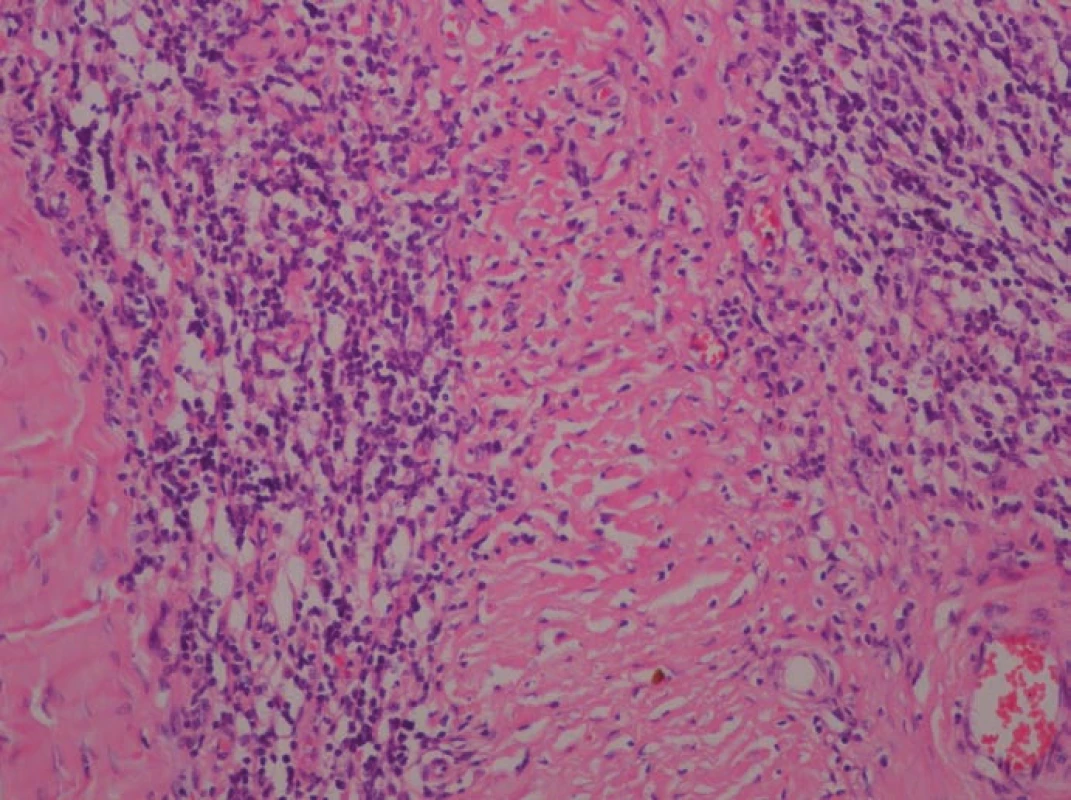
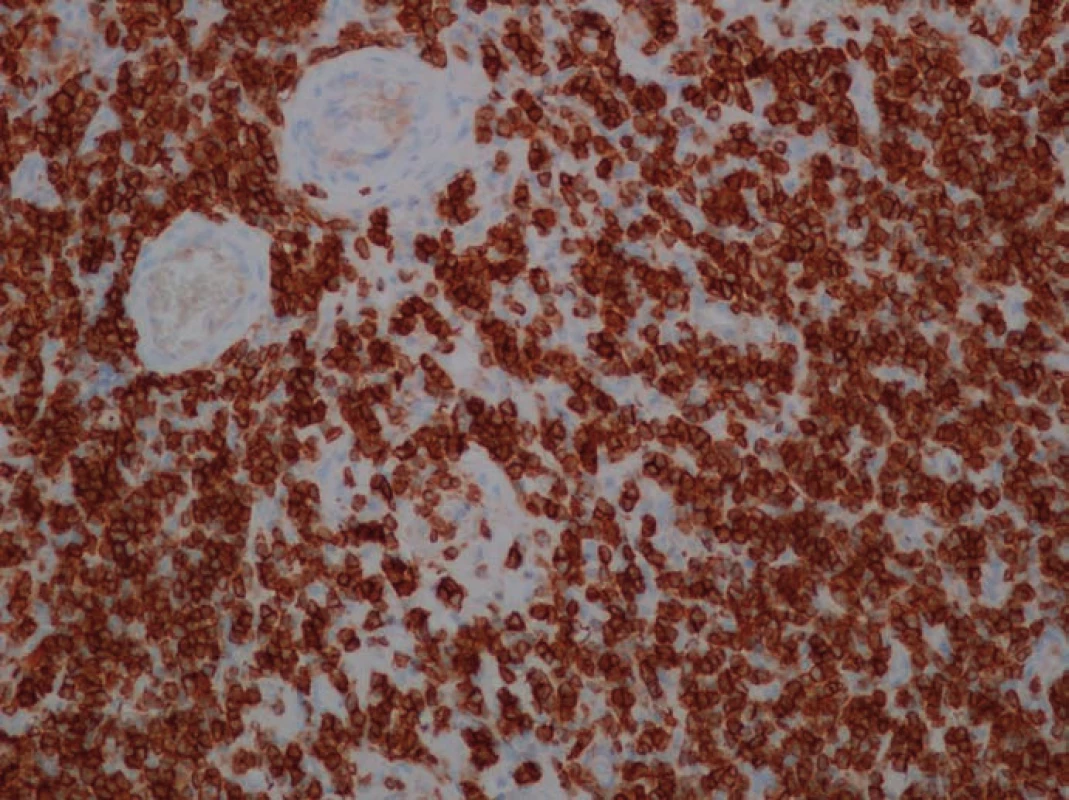
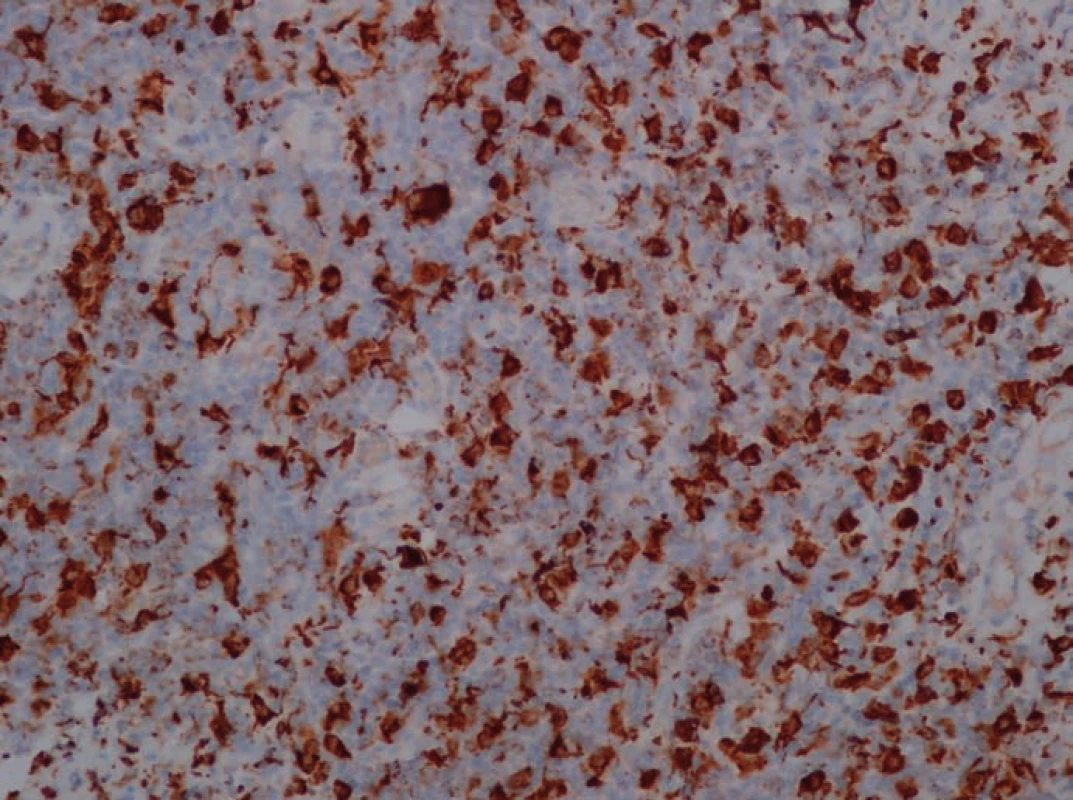
V naší kazuistice prezentujeme případ 43leté pacientky s dva roky trvající tupou bolestí hlavy v oblasti levého hemikrania. Poslední měsíc se objevila nejistota při chůzi a mlhavé vidění. Pro kolapsový stav byla pacientka došetřována na spádovém neurologickém oddělení a tam bylo realizováno vyšetření počítačovou tomografií (CT), které odhalilo extraaxiální, izodenzní lézi temporoparietálně vlevo. Po podání kontrastní látky (KL) se proces silně opacifikoval. Následně byla doplněna magnetická rezonance (MR) s podáním KL (gadolinium), jež potvrdila extracerebrální afekci vlevo temporoparietálně tlouštky 14 mm. Po podání KL se léze výrazně opacifikovala (obr. 1). Nápadné bylo i sycení přilehlé kalvy KL. Celková velikost léze byla 90 × 60 × 14 mm. Konvexitární subarachnoidální prostory byly zúženy a levá postranní komora mírně komprimována. Dislokace středočárových struktur zleva doprava dosahovala 5 mm. Na základě klinických příznaků a nálezu ze zobrazovacích metod byla stanovena předběžná diagnóza – plošný konvexitární meningeom. S tímto nálezem byla pacientka objednána k hospitalizaci na naši kliniku. Při příjmu dominovala u pacientky anxieta a pomalejší psychomotorické tempo. Pacientka byla bez topického neurologického nálezu. Po standardní přípravě jsme pacientku operovali v celkové anestezii. Pro určení rozsahu kraniotomie jsme využili neuronavigaci. Excidovali jsme tvrdou plenu se šedavým tumorem s poměrně bohatým piálním zásobením. Pro pevnou adherenci k mohutné kortikální parasagitální žíle ponechán in situ drobný nálet tumoru. Durální defekt jsme sanovali alogenním, fasciálním štěpem. Kostní ploténka nejevila známky infiltrace, proto byla navrácena v původním stavu. U pacientky byla pooperačně zaznamenána přechodně lehká expresivní fatická porucha. Pooperační CT mozku (1. pooperační den) neprokázalo chirurgickou komplikaci. Další pooperační průběh byl již nekomplikovaný, lehká expresivní fatická porucha byla řešena ve spolupráci s logopedem. V době propuštění byla pacientka plně soběstačná, depresivně laděná bez řečové poruchy. Vyšetření MR šest měsíců po operačním zákroku neprokazuje reziduum nebo recidivu zánětlivého pseudotumoru (obr. 2). Závěr bioptického vyšetření: vzorek je tvořen částicí 90 × 60 × 14 mm. Histologický nález, základní barvení (hematoxylin‑eozin): zastižena tvrdá plena, která je vazivově ztluštělá, hojně vaskularizovaná a difúzně prostoupená denzní lymfoidní infiltrací. Zastiženy jsou převážně malé lymfocyty, fokálně s četnější účastí histiocytárních elementů. Plazmatické elementy v podstatě chybí. Zcela ojediněle zastiženy drobné skupinky neutrofilních granulocytů (obr. 3). Speciální barvení (dle Grama, Grocotta a Ziehl‑ Neelsena) na průkaz bakterií, mykotických hyf a mykobakterií jsou negativní. Imunohistochemické vyšetření (průkaz antigenu CD20, CD3, CD5, CD43, CD138, CD10 a bcl‑ 2) prokazuje směsnou lymfoidní populaci se zastoupením buněk B i T řady a povšechně nízkou proliferační aktivitou (obr. 4,5). Molekulární vyšetření metodou jednokolové PCR nedetekuje klonální přestavbu IGH, IGK, IGL. Po kompletaci všech vyšetření byl nález vyhodnocen jako chronický nespecifický ZP.
Diskuze
Poprvé použil termín zánětlivý pseudotumor Eimoto v roce 1978 [3]. I když patofyziologie této neuropatologické entity zůstává zatím neobjasněna, některé práce popisují autoimunitní původ [4,5] nebo virovou etiologii [6]. Budoucnost jistě odhalí, jestli existuje spojitost mezi bakteriální, virovou nebo autoimunitní noxou a ZP. Pod pojmem ZP si lze představit heterogenní skupinu extracerebrálních (durálních), intracerebrálních, nebo intraventrikulárních lézí, které jsou tvořeny různě zastoupenými populacemi lymfoidních buněk. Durální lokalizace ZP imituje jak po grafické, tak po klinické stránce plošný „en plaque“ meningeom s typickou absencí kostní infiltrace [7]. Vzhledem k tomu, že v tomto případě se diagnóza ZP stanoví zpravidla až na základě histopatologického nálezu po operaci, přirozený průběh onemocnění v této lokalizaci neznáme. Stejně tak zůstává zahalena i optimální léčebná strategie. Podle některých autorů je indikována po operačním výkonu kortikoterapie [2,5]. Kortikoterapie u ZP orbity je standardním postupem přinášejícím promptní zlepšení subjektivních a objektivních příznaků u středně těžkých až těžkých forem onemocnění až v 70 % případů [8]. I v případě orbity je však nutné histologicky vyloučit malignitu nebo vzácně se vyskytující orbitální meningoencefalokélu [9]. McCall et al uvádějí, že případy s neuspokojivou odpovědí na kortikoterapii souvisí s bohatší fibrotickou složkou svědčící o chronicitě léze [10]. Naše pacientka medikovala perorální kortikoidy (prednizon) čtyři dny před operačním výkonem a tři týdny po něm. Rozsah ZP peroperačně korespondoval s předoperačním MR vyšetřením. Otázkou zůstává, jakým způsobem předoperačně diferencovat běžnou neurochirurgickou entitu (např. meningeom, vysokostupňový gliom) a ZP. ZP je totiž patologie zobrazující se v T1 váženém obraze MR isointenzně a v T2 hypointenzně. Hypointenzity v T2 váženém obraze nemají korelát v kalcifikacích na CT [7]. Dalším grafickým znakem ZP je silné vychytávání KL. Z „novějších“ diagnostických modalit nabízí zajímavé poznatky MR spektroskopie, která prokázala zvýšenou koncentraci cholinu a naopak redukci N‑ acetylaspartátu (NAA). Snížení koncentrace NAA je interpretováno jako marker axonálního a neuronálního poškození. Elevace cholinu znamená zvýšenou syntézu buněčných membrán při hypercelularitě. Přítomnost laktátu odráží převahu anaerobní glykolýzy jakožto výsledek nedostatku O2 při insuficientní neovaskularizaci [7,11– 13]. Perfuzní MR u pacientů s intracerebrální afekcí prokázala snížení lokálního mozkového průtoku a objemu ve srovnání s šedou hmotou mozkovou. Právě redukce perfuze může být nápomocna při diferenciaci od maligních gliomů [12]. Z dalších diagnostických možností bylo popsáno využití PET CT, které prokázalo vyšší vychytávání C methioninu v místě ZP. Vyšetření má potenciál zejména při sledování úspěšnosti léčby [14]. Nabízené výstupy uvedených diagnostických modalit ovšem nejsou specifické pro ZP a nelze je využít při stanovení diagnózy.
Závěr
ZP je vzácná benigní intrakraniální patologie nejasné etiologie a biologického chování. I když v současnosti postrádáme spolehlivé metody časné diagnostiky, je potřeba s ním počítat při diferenciálně diagnostické rozvaze nejenom extra‑ , ale také intraaxiálních lézí.
Přijato k recenzi: 28. 11. 2014
Přijato do tisku: 19. 2. 2015
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Jaroslav Adamkov
Neurochirurgická klinika
LF UK a FN Hradec Králové
Sokolská 5
500 05 Hradec Králové
e-mail: adamkov@seznam.cz
Zdroje
1. Häusler M, Schaade L, Ramaekers VT, Doenges M, Heimann G, Sellhaus B. Inflammatory pseudotumors of the central nervous system: report of 3 cases and a literature review. Hum Pathol 2003; 34(3): 253– 262.
2. Choi BD, Hodges TR, Grant GA, Fuchs HE, Cummings TJ,Muh CR. Inflammatory pseudotumor of the lateral ventricle in a pediatric patient. Pediatr Neurosurg 2012; 48(6): 374– 378. doi: 10.1159/ 000353609.
3. Eimoto T, Yanaka M, Kurosawa M, Ikeya F. Plasma cell granuloma (inflammatory pseudotumor) of the spinal cord meninges. Report of a case. Cancer 1978; 41(5): 1929– 1936.
4. al‑ Sarraj S, Wasserberg J, Bartlett R, Bridges LR. Inflammatory pseudotumour of the central nervous system: clinicopathological study of one case and review of the literature. Br J Neurosurg 1995; 9(1): 57– 66.
5. Chang Y, Horoupian DS, Lane B, Fross RD, Smyth LT jr, Seiling RJ. Inflammatory pseudotumor of the choroid plexus in Sjögren’s disease. Neurosurgery 1991; 29(2): 287– 290.
6. Nishioka H, Shibuya M, Nakajima S, Ohno S, Ikeda Y. A case of an intraventricular inflammatory pseudotumor presumably caused by Epstein‑Barr virus infection. Surg Neurol 2009; 71(6): 685– 688. doi: 10.1016/ j.surneu.2008.01.045.
7. Ginat DT, Bokhari A, Bhatt S, DograV. Inflammatory pseudotumors of the head and neck in pathology‑ proven cases. J Neuroradiol 2012; 39(2): 110– 115. doi: 10.1016/ j.neurad.2010.12.010.
8. Kanski JJ. Clinical ofthalmology. Orbital inflammatory diseases. 4th ed. Butterworth‑ Heinemann 2002: 566– 569.
9. Pellant A, Chrobok V, Mejzlík J. Anterior orbital meningoencephalocele. Eur Arch Otorhinolaryngol 2010; 267(9): 1475– 1476. doi: 10.1007/ s00405‑ 010‑ 1285‑ 0.
10. McCall T, Fassett DR, Lyons G, Couldwell WT. Inflammatory pseudotumor of the cavernous sinus and skull base. Neurosurg Rev 2006; 29(3): 194– 200.
11. Simone IL, Federico F, Tortorella C, Andreula CF, Zimatore GB, Giannini P et al. Localised 1H‑ MR spectroscopy for metabolic characterisation of diffuse and focal brain lesions in patients infected with HIV. J Neurol Neurosurg Psychiatry 1998; 64(4): 516– 523.
12. Weber MA, Viehoever A, Stieltjes B, Zoubaa S, Wildemann B, Baudendistel K et al. Intracerebral manifestation of an atypical monoclonal plasma cell hyperplasia depicted by MR perfusion and diffusion tensor imaging and MR spectroscopy. AJR 2005; 185(3): 784– 787.
13. Castillo M, Kwock L, Mukherji SK. Clinical applications of proton MR spectroscopy. Am J Neuroradiol 1996; 17(1): 1– 15.
14. Mineura K, Sasajima T, Kowada M, Saitoh M, Shishido F.Intracranial plasma cell granuloma evaluated by positron emission tomography. Comput Med Imaging Graph 1992; 16(1): 31– 37.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2015 Číslo 2
Nejčtenější v tomto čísle
- Agresivní hemangiom obratle
- Neuromyelitis optica
- Kongenitální centrální hypoventilační syndrom (Ondinina kletba)
- Radiologické hodnocení lumbální spinální stenózy a jeho klinická korelace
