Chirurgický přístup k tumorům thalamu
Surgical Approaches to Thalamic Tumors
Introduction:
Thalamic tumours are relatively rare lesions growing in a highly functional part of the brain. They are more frequent in paediatric population. Their surgery is challenging and associated with a risk of significant morbidity. Relatively benign nature of many of these tumours suggests that radical resection should be attempted. The approach has to be very carefully planned, sometimes with help of modern diagnostic methods such as DTI. Location and projection of the tumour in the thalamus plays an important role in selecting an approach.
Material and methods:
During 2005–2014 we operated on 13 patients with thalamic tumours, mean age 20.6 years (1–64 years). These were 10 males and three females. Another 15-year-old male patient is being observed. Transcortical approach was used 7×, transcallosal 4×, transsylvian 2× and supracerebellar infratentorial 1×.
Results:
Gross total resection was achieved in six cases, subtotal in four and partial in three. There were eight pilocytic astrocytomas, one subependymal giant cell astrocytoma, one diffuse astrocytoma G II and three glioblastomas. Two older patients with glioblastomas died six and nine month after operation. All other patiens are still alive with the mean follow-up 5 years. Neurological status after the operation was good except for one older patient with glioblastoma who developed severe hemiparesis and aphasia.
Conclusion:
Thalamic tumours might be safely radically resected if correct approach is used. The choice of approach is based on the projection of the tumour. Smaller tumours that are not reach thalamic surface might be followed up or biopsied if there is a likelihood of their malignant nature. Oncological treatment should be reserved to malignant tumours.
Key words:
thalamic tumours – surgical approaches
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři:
M. Smrčka 1; E. Brichtová 2; Z. Mackerle 2; V. Juráň 1; V. Přibáň 1,3
Působiště autorů:
Neurochirurgická klinika LF MU a FN Brno
1; Klinika dětské chirurgie, ortopedie a traumatologie LF MU a FN Brno
2; Neurochirurgická klinika LF UK a FN Plzeň
3
Vyšlo v časopise:
Cesk Slov Neurol N 2015; 78/111(2): 172-180
Kategorie:
Původní práce
Souhrn
Úvod:
Tumory thalamu jsou relativně vzácné léze rostoucí ve vysoce funkčně důležité části mozku. Jsou častější v pediatrické populaci. Jejich chirurgické odstranění je náročné s rizikem značné morbidity. Relativně benigní charakter mnoha těchto lézí vybízí k pokusu o jejich radikální odstranění. Chirurgický přístup musí být velice pečlivě plánován, obvykle s použitím moderních diagnostických metod, jako je DTI (Diffusion Tensor Imaging). Lokalizace a projekce tumoru v thalamu hraje při výběru přístupu důležitou roli.
Materiál a metodika:
Od roku 2005 do roku 2014 bylo na Neurochirurgické klinice FN Brno operováno celkem 13 pacientů s tumorem thalamu, průměrný věk 20,6 roku (1–64 let). Jednalo se o 10 pacientů mužského a tři ženského pohlaví. Další 15letý pacient s pilocytárním astrocytomem je observován. Transkortikální přístup byl použit 7×, transkalózní přístup 4×, transsylvijský přístup 2× a supracerebellární infratentoriální 1×.
Výsledky:
Totální resekce (GTR) byla provedena v šesti případech, subtotální resekce ve čtyřech případech a parciální resekce ve třech případech. Jednalo se o osm pilocytárních astrocytomů, jeden subependymální obrovskobuněčný astrocytom, jeden difúzní astrocytom GII a tři glioblastomy. Dva starší pacienti s glioblastomem zemřeli šest a devět měsíců po operaci. Ostatní pacienti přežívají se střední délkou sledování 5 let. Neurologický stav po operaci byl dobrý kromě jednoho staršího pacienta s glioblastomem, u kterého se rozvinula těžká hemiparéza a fatická porucha.
Závěr:
Pokud je zvolen správný chirurgický přístup, thalamické tumory mohou být celkem bezpečně radikálně odstraněny. Volba přístupu je dána projekcí tumoru. Menší tumory, které nedosahují povrchu thalamu, mohou být observovány nebo bioptovány, pokud máme podezření na maligní povahu léze. Následná onkologická léčba je vyhrazena pro vysokostupňové gliomy.
Klíčová slova:
tumory thalamu – chirurgické přístupy
Úvod
Tumory thalamu jsou relativně vzácné léze a představují asi 5 % intrakraniálních nádorů. Jsou častější v pediatrické populaci. Rostou přímo v thalamu nebo se propagují do jeho okolí. Thalamo‑ pedunkulární varianta se částečně propaguje kaudálněji – do mezencefala. Ve vzácných případech mohou být bilaterální. Histologicky se jedná především o nádory astrocytární řady (nízko a vysokostupňové gliomy, subependymomy, oligodendrogliomy, gangliogliomy atd.). V dětské populaci jednoznačně převažují pilocytární astrocytomy. Klinicky se tyto nádory manifestují především příznaky nitrolební hypertenze (bolesti hlavy, zvracení, městnání na očním pozadí) (v 60 % případů), motorickým deficitem (v 60 % případů), poruchou zorného pole (ve 40 % případů) a poruchou cítivosti (v 10 % případů). Existují další spíše vzácné příznaky jako afázie, ataxie, nechtěné pohyby, křeče, centrální bolest nebo vaginální alodynie.
Až koncem 80. let 20. století zaznamenáváme pokusy o totální odstranění tumorů thalamu. Do té doby v literatuře převažují biopsie nebo parciální resekce (tab. 1 a 2). V té době mortalita na tyto výkony dosahuje několika desítek procent. I v současné době je jejich chirurgické odstranění náročné s rizikem značné morbidity už vzhledem k významné elokvenci thalamu a okolních struktur. Na druhou stranu relativně benigní charakter mnoha těchto lézí vybízí k pokusu o jejich radikální odstranění. Chirurgický přístup musí být velice pečlivě plánován, obvykle s použitím moderních diagnostických metod, jako je DTI (Diffusion Tensor Imaging). Lokalizace a projekce tumoru v thalamu hraje při výběru přístupu důležitou roli [1].
![Soubory tumorů thalamu bez ohledu na věk od roku 1958 po současnost (upraveno dle [7]).](https://www.csnn.eu/media/cache/resolve/media_object_image_small/media/image/af68a0c11caa4480eeccc3c60b928f6c.png)
![Soubory dětských tumorů thalamu od roku 1958 po současnost (upraveno dle [7]).](https://www.csnn.eu/media/cache/resolve/media_object_image_small/media/image/b4a3d2b3255acbe85ff43e7c6b4cead4.png)
Anatomie a funkce thalamu
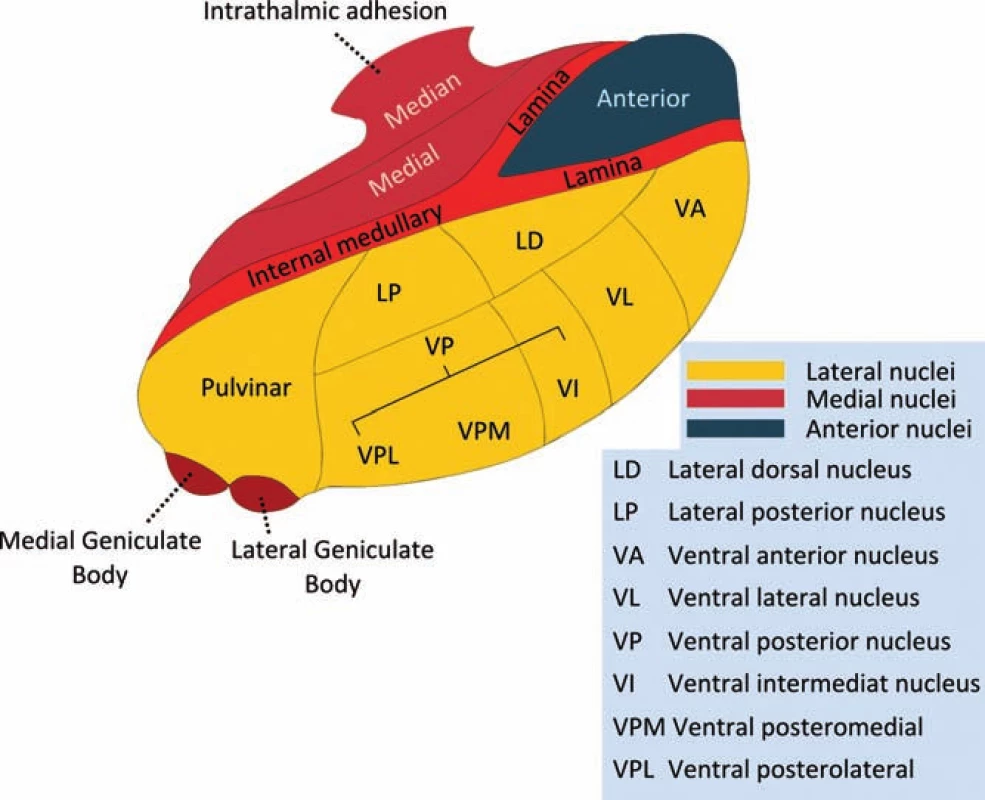
Thalamus není jen orgán odpovědný za senzitivitu, kde se přepojuje spinokortikální dráha. Jeho funkce je daleko složitější. Do značné míry je zapojen do exekuce motorických funkcí, především v oblasti extrapyramidové. Z toho také plyne nejčastější počínající příznak tumorů thalamu – hemiparéza. Svým napojením na limbický systém (g. cinguli, amygdala, hypothalamus, olfaktorní centra) ovlivňuje také vegetativní a behaviorální funkce. Thalamus zprostředkovává propojení mezi jednotlivými kortikálními oblastmi s různými funkcemi a také s kmenem, čímž umožňuje asociace a bdělost. V neposlední řadě je součástí zrakové (corpus geniculatum laterale) a sluchové (corpus geniculatum mediale) dráhy.
Somatosenzorická jádra (VPM, VPL) dostávají aferentní vlákna z lemnisku a ze spinothalamické dráhy, eferentní vlákna jdou do somatosenzorického kortexu postcentrálního gyru. Ventrální jádra (VA, VL) dostávají aferentní vlákna z mozečku, substancia nigra a bazálních ganglií, eferentní vlákna jdou do motorického a premotorického kortexu. Přední (anterior) jádra mají aferentní vlákna z hypothalamu (cc mamillaria), eferentní vlákna vedou do limbického kortexu (g. cinguli). Ncl. lateralis dorsalis (LD) dostává aferentní a vydává eferentní vlákna do amygdaly, olfaktorních center, orbitotemporální a prefrontální kůry. Mediální jádra propojují aferentně i eferentně prefrontální kortex. Ncl. lateralis posterior (LP) má aferentní vlákna z VPM a VPL. Eferentní vlákna jdou do somatosenzorické asociační kůry a do premotorické kůry. Také pulvinar má asociační funkci a propojuje thalamus s parietálním a temporálním kortexem (obr. 1).
Morfologicky je thalamus útvar oválného tvaru. Jeho horní plocha je otevřena do postranní mozkové komory. Pokud se tumor propaguje k tomuto povrchu, jedná se o nejpříznivější variantu. Mediálně thalamus hraničí s fornixem a třetí komorou. K tomuto povrchu je možné se dostat z postranní komory kolem plexus chorioideus protětím tenia fornicis. Fornix je struktura, která musí být vždy chráněna, protože jinak hrozí trvalé poškození paměti. Kaudálně hraničí thalamus s hypothalamem vpředu a mezencefalem vzadu. Laterálně thalamus hraničí především se zadním raménkem capsula interna. Přístup k thalamu z boku nebo zespodu je podstatně problematičtější. Umožní ho pouze jasná projekce tumoru tímto směrem a ještě podpořená výhodnou lokalizací kortikospinální dráhy pomocí traktografie (DTI) (obr. 2) [2].
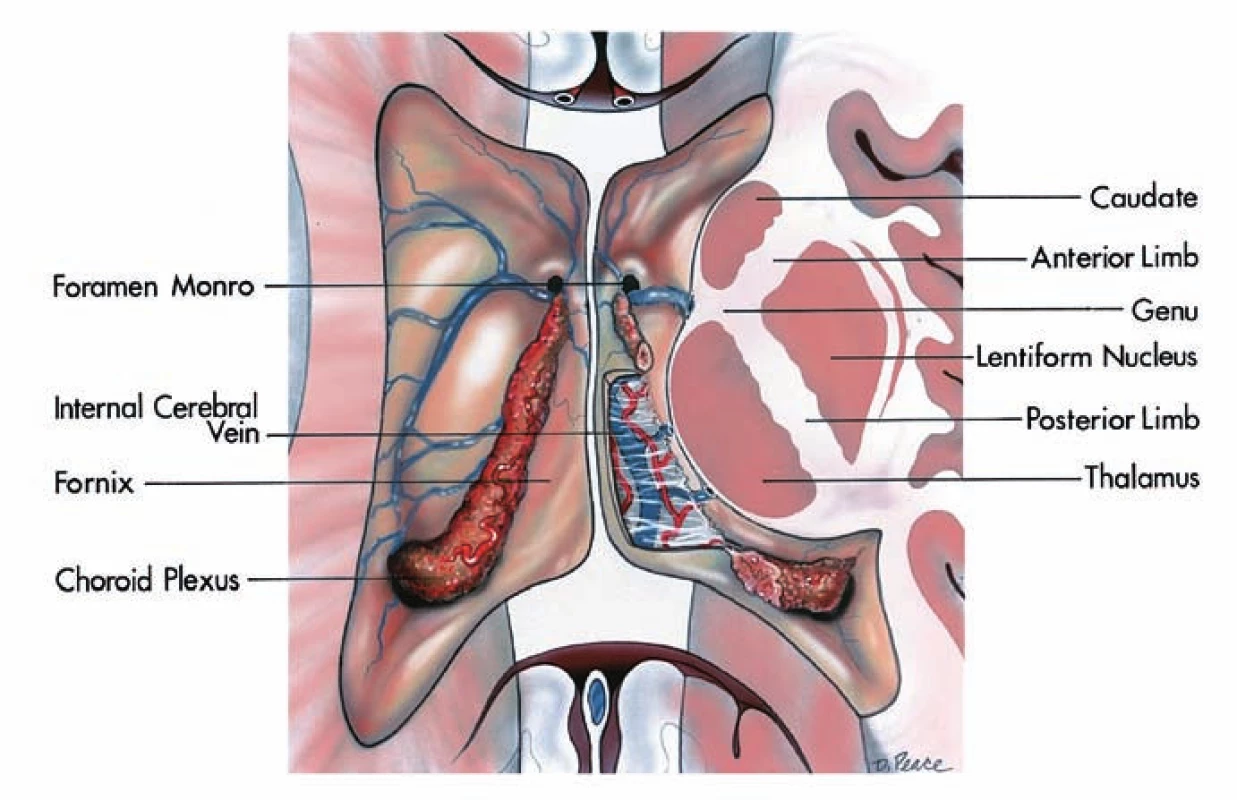
Pokud se jedná o cévní zasobení thalamu jako takového, pak tepny nepředstavují chirurgický problém. Jedná se o menší koncové větve chorioidálních tepen s četnými anastomózami. Naopak žíly je třeba v této oblasti velmi šetřit, protože jsou součástí hlubokého žilního systému, který se v tomto místě tvoří. Na horní ploše thalamu mezi thalamem a ncl. caudatus probíhá směrem dopředu a mediálně v. thalamostriata. Neměla by být poškozena. Před vstupem do foramen Monroi přibírá v. septi pellucidi a v. ncl. caudati a formuje v. cerebri interna. Ta pak probíhá od foramen Monroi dorzálně ve stropě III. komory (obr. 2).
Chirurgické přístupy k tumorům thalamu
Tumory thalamu jsou hluboko uložené léze ve vysoce elokventní a anatomicky relativně komplikované oblasti mozku. Samotný přístup k lézi může být příčinou morbidity nebo dokonce mortality. V každém případě je nutné velmi pečlivé předoperační vyšetření a plánování za použití moderních zobrazovacích a funkčně‑zobrazovacích metod. Vyšetření magnetickou rezonancí (MR) společně s vyšetřením kortikospinálního traktu a zrakové dráhy pomocí DTI je v současné době nezbytné [3]. Možných přístupů k tumorům thalamu je několik. Za hlavní kritéria pro výběr vhodného přístupu lze považovat směr projekce tumoru do extraaxiálního prostoru a také umístění kortikospinálního traktu a zrakové dráhy (obr. 3). V dominantní hemisféře může hrát roli rovněž poloha fasciculus arcuatus.
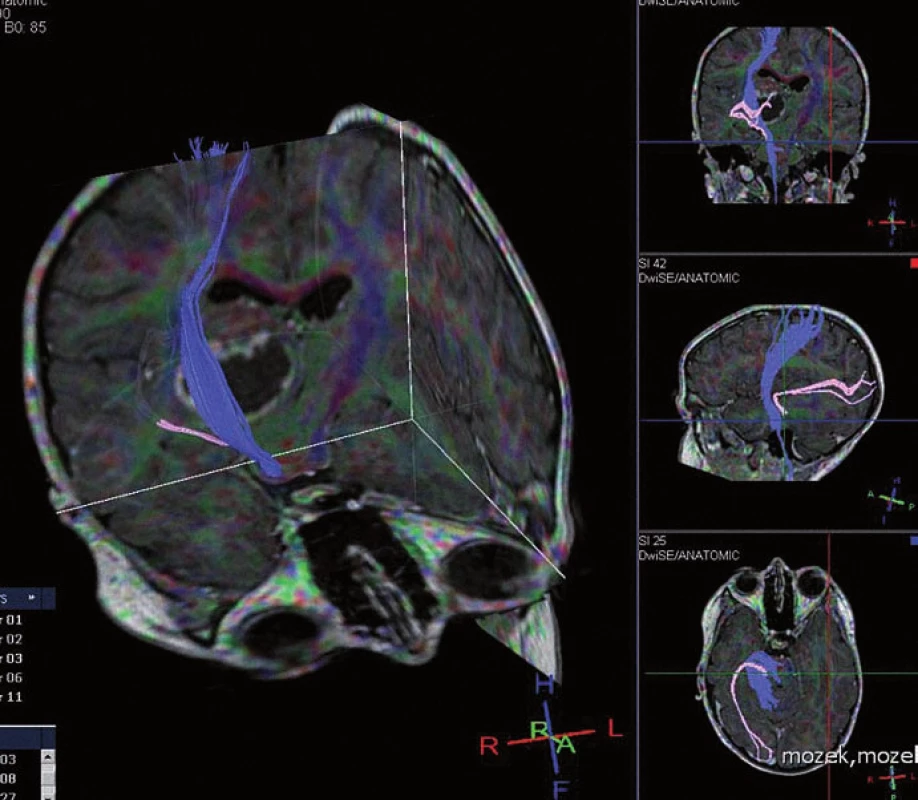
V zásadě je možný přístup transkortikální (frontální, temporální, parietální), transkalózní, transsylvijský transinzulární, okcipitální interhemisférický transcingulární a supracerebellární infratentoriální [3– 5].
Transkortikální přístup
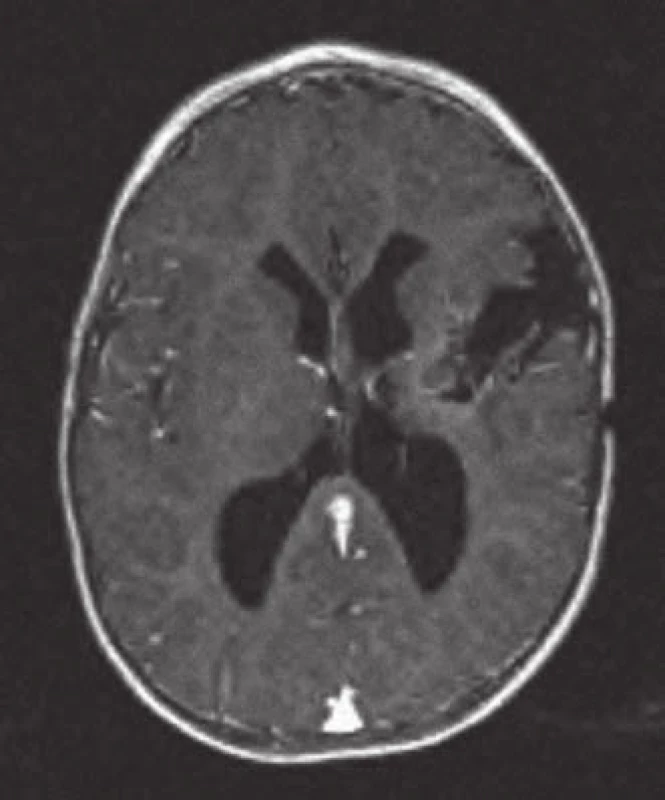
Transkortikální přístup volíme u objemných tumorů, při jejich projekci směrem k povrchu mozku nebo například do trigona postranní komory. Znalost polohy jednotlivých drah pomocí DTI je při transkortikálním přístupu velmi důležitá [3]. Přístup sám nese především rizika z poškození funkčně důležitého parenchymu, ale obvykle nemusíme manipulovat s velkými cévami, ať už tepnami nebo žilami. Samozřejmě samotná exstirpace tumoru představuje rizika poškození fornixu a hlubokého žilního systému jako při ostatních přístupech (obr. 4,5).
Transkalózní přístup
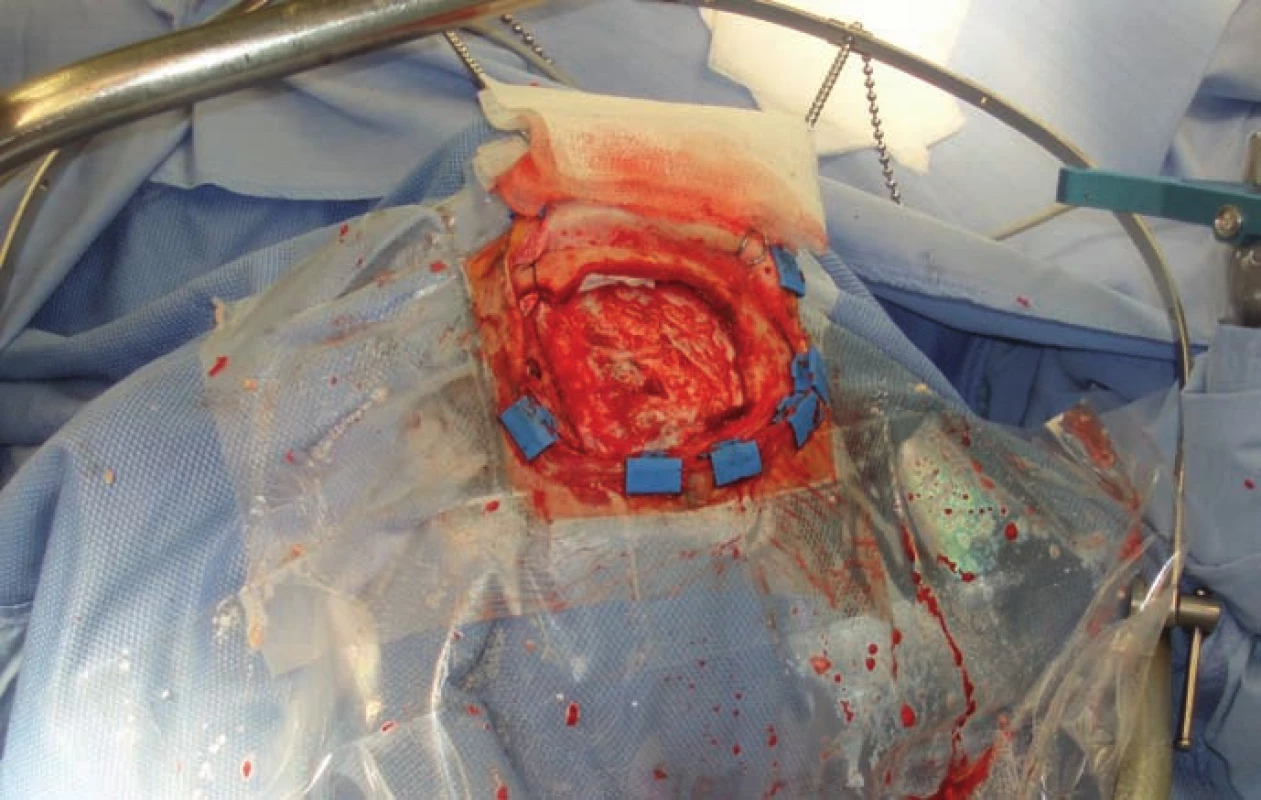
Transkalózní přístup může být v indikovaných případech velmi výhodný. Je do značné míry extracerebrální, čímž šetří zdravý mozkový parenchym. Udává se též nižší riziko pooperační epilepsie ve srovnání s transkortikálním přístupem. Obvykle provádíme přední transkalózní přístup, kdy kraniotomii lokalizujeme přes střední čáru více vpravo, asi jednu třetinu za a dvě třetiny před koronární šev (obr. 6).
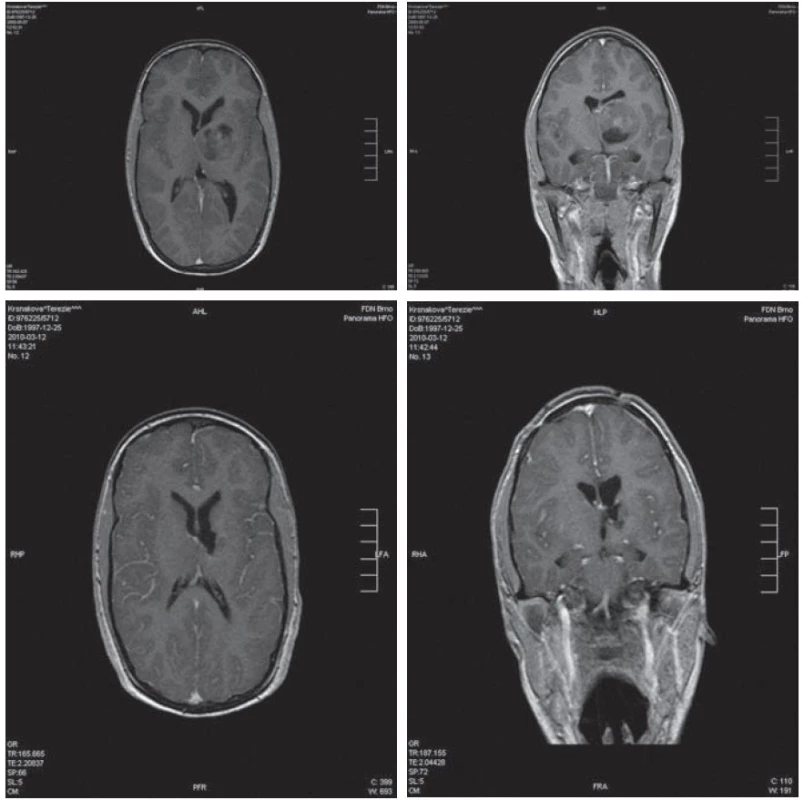
Tvrdou plenu odklápíme doleva s bazí při sagitálním splavu. Vždy se snažíme šetřit přemosťující žíly, drénující povrch mozku do sagitálního splavu. V některých případech je však přerušení jedné nebo dvou těchto žil nezbytné, abychom mohli pokračovat extraaxiálně interhemisféricky koridorem mezi falxem a mediální plochou frontálního laloku. Pod dolním okrajem falxu se již obvykle nachází slepené šedavé gyri cinguli s kortikální cévní kresbou. Separujeme je od sebe v dostatečném rozsahu, abychom si nezužovali operační pole. Pod nimi narážíme na bělavé corpus callosum. V této oblasti se též nacházejí aa. pericallosae a jejich větve. Někdy je nutno některou z tepen přesunout doprava nebo doleva, podle toho, do které postranní komory chceme vstoupit. Na našem pracovišti používáme v této fázi opatrnou retrakci mediální plochy frontálního laloku na jednu stranu a falxu na stranu druhou. V této fázi je pro správnou lokalizaci kalozotomie vhodné ozřejmění polohy pomocí navigace. Kalozotomii provádíme v přední třetině corpus callosum a neměla by být delší než 2 cm. V takovém případě nehrozí diskonekční syndrom. Poté obvykle posunujeme retrakci kaudálněji za okraje corpus callosum, čímž se naskýtá dostatečný pohled do postranní komory, vidíme horní plochu thalamu a zde již obvykle prosvítající tumor. Můžeme též vidět foramen Monroi, plexus chorioideus postranní komory a vény (thalamostriata, septi pellucidi a ncl. caudati), sbíhající se při zadním okraji foramen Monroi. Mediálně od thalamu musíme respektovat fornix (obr. 7).
Transsylvijský transinzulární přístup
Tento přístup je využíván především na tzv. thalamopedunkulární tumory čili tumory lokalizované kaudálněji. Pro přístup shora, tedy transkalózně, jsou obvykle nevhodné, protože nedosahují povrchu thalamu v postranní komoře. Alternativou je přístup transinzulární retrosylvijský přes střední temporální závit. Pro klasický transsylvijský transinzulární přístup obvykle volíme pterionální nebo frontotemporální kraniotomii. Sylvijská rýha musí být široce otevřena, abychom ozřejmili větvení krkavice a střední mozkové tepny. Poté postupujeme v koridoru mezi větvemi M2 přes inzulu. Někdy je možné vzhledem ke kaudálnější lokalizaci tumoru využít též koridoru dorzálně od karotidy, například mezi a. chorioidea anterior a a. cerebri media. Tumory, které pro tento přístup indikujeme, obvykle dosahují právě v těchto místech nejblíže k povrchu mozku, takže problémem nebývá dlouhá cesta parenchymem, ale manipulace s důležitými tepnami. Rizikem je vazospazmus nebo i poranění těchto tepen. Pro resekci tumoru je obvykle nutná CUSA. Je vhodné, aby při jejím používání nedocházelo k opírání koncovky CUSy o tepnu, neboť i při použití správné izolace může dojít k perforaci stěny cévy (obr. 8).
Supracerebellární infratentoriální přístup
Supracerebellární infratentoriální přístup byl poprvé popsán Fedorem Krausem (1913), a dále modifikován olomouckým Zapletalem (1956) a Steinem (1971). Jedná se o klasický přístup, používaný k horní ploše mozečku, do oblasti pineální krajiny, zadní části III. komory, k tektu mezencefala a k zadní částu thalamu (pulvinar). Obvykle se provádí v poloze v sedě. Gravitace pak pomůže zvětšit koridor mezi mozečkem a tentoriem. Je však možná i poloha pronační. Tento přístup má formu středočárovou a laterální. Kraniotomie by měla každopádně zasahovat nad torcular a nad transverzální siny. Duru obvykle otevíráme tak, že baze je u splavů a lalok odklápíme kraniálně, čímž zlepšujeme vizualizaci. U dětí a mladších jedinců je třeba dát pozor na patentní sinus okcipitalis, který by mohl způsobit v poloze vsedě závažnou vzduchovou embolizaci. Výhodné může být otevření velké cisterny, čímž mozeček dále poklesá. Obvykle se traduje naprostá neškodnost přerušení několika přemosťujících žil z horní plochy mozečku do tentoria. Je to manévr, který je většinou nutný pro realizaci samotného přístupu. Bohužel je málo známo, že asi v 1 % případů může vzniknou závažná porucha žilní drenáže s hemorhagickou infarzací mozečku a možnými fatálními následky. Dále je potřeba rozrušit tuhou arachnoideu ohraničující pineální krajinu a ambientní cisternu. Z vermis do v. magna Galeni vede nepárová v. precentralis, která může být při laterálním přístupu ušetřena, ale při přístupu do střední čáry obvykle musí být přerušena. Poté se již dostáváme ke gl. pineale kraniálně, mezencefalu kaudálně a pulvinar thalami laterálně (obr. 9).
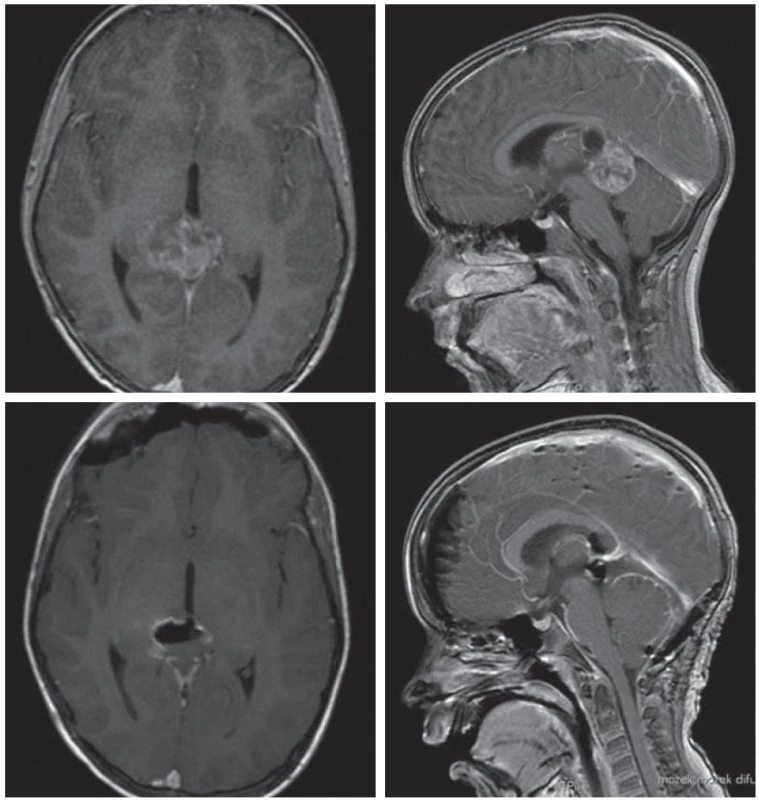
Interhemisférický paraspleniální transcingulární přístup
Vzácně používaný přístup vhodný pro thalamické tumory propagující se dorzálně kraniálně a mediálně. Přístup spočívá v parietální kraniotomii přes střední čáru a interhemisférický přístup do oblasti splenium corporis callosi. K zadní horní části thalamu je možno se dostat přes okcipitální roh postranní komory pomocí cerebrotomie v precuneu nebo v isthmus gyri cinguli. Použití navigace je u tohoto přístupu obzvláště přínosné. Na našem pracovišti jsme tento přístup nepoužili.
Výsledky
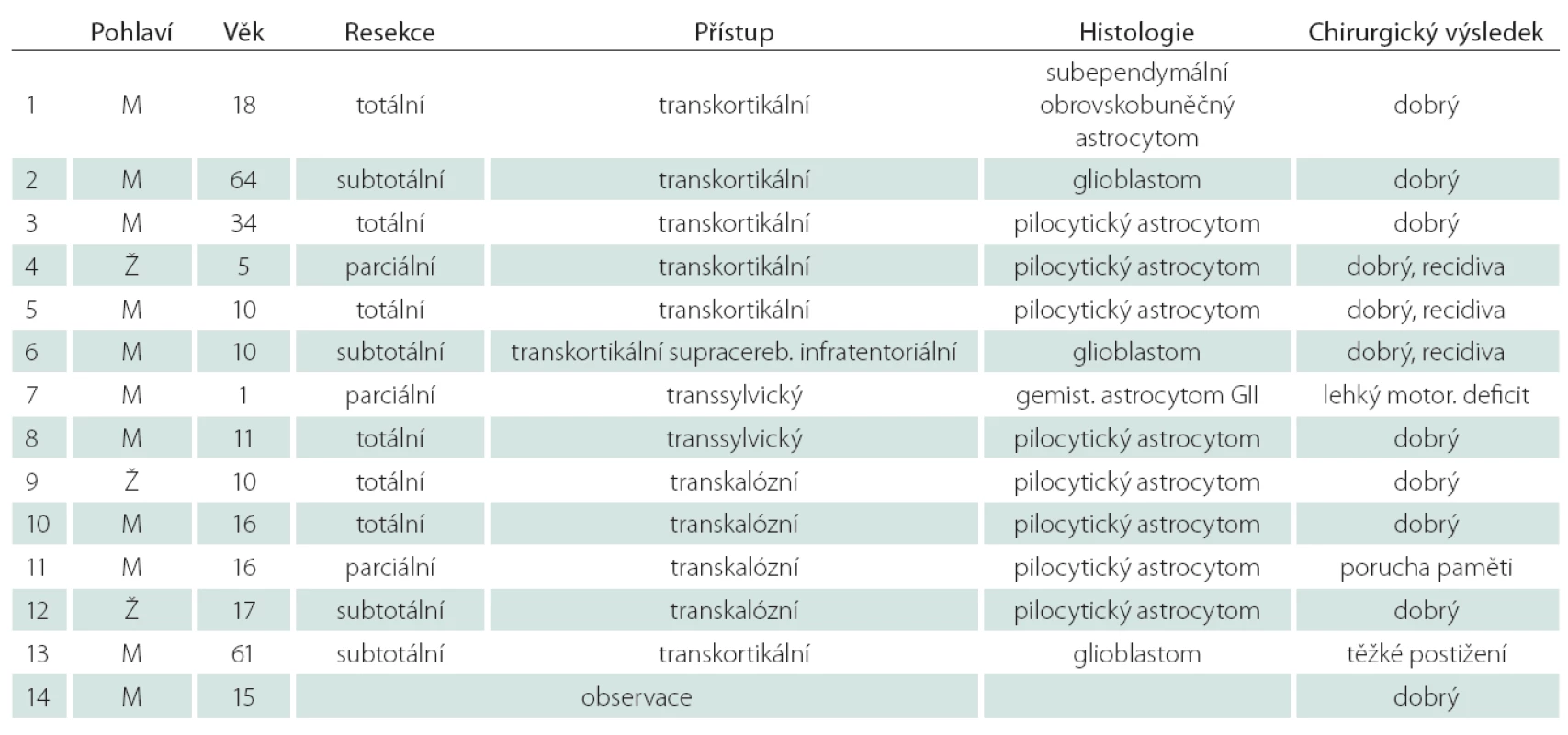
Na Neurochirurgické klinice LF MU a FN Brno jsme v letech 2005– 2014 léčili 14 pacientů s tumorem thalamu ve věku 1– 64 let, průměrný věk 20,6 roku. Jednalo se o 11 mužů a tři ženy.
Histologicky šlo o devět pilocytárních astrocytomů, tři glioblastomy, jeden subependymální obrovskobuněčný astrocytom a jeden gemistocytární astrocytom G II.Šestkrát jsme hodnotili resekci jako totální, 4× jako subtotální a 3× jako parciální. Jedenáctkrát jsme hodnotili výsledek jako dobrý, v jednom případě se objevila u 61letého pacienta těžká pooperační hemiparéza a fatická porucha, v jednom případě u ročního dítěte přetrvávala lehká hemiparéza a v jednom případě u 16letého pacienta vznikla přechodně porucha paměti, která po roce vymizela. Jednoho 15letého pacienta s pravděpodobným pilocytárním astrocytomem v dobrém stavu sledujeme. Výsledky jsou uvedeny v přiložené tabulce (tab. 3).
Diskuze
Tumory thalamu tvoří v rámci neuroonkologie velmi složitou problematiku. Obvykle se jedná o gliomy různého stupně malignity. Biologická povaha těchto tumorů je sama o sobě problém, tak jako u gliomů rostoucích v jiných místech mozku. Častější jsou u dětí a zde histologicky převládají pilocytární astrocytomy [4,6,7] Relativně benigní charakter těchto tumorů vybízí neurochirurga ke snaze o jejich co nejradikálnější odstranění, protože totální exstirpace může vést až k trvalému vyléčení pacienta. Na druhou stranu také pro glioblastomy platí, že míra radikality souvisí přímo úměrně s délkou přežití, takže v souladu s touto teorií by měl být pokus o radikální odstranění maligního gliomu thalamu také učiněn. Hlavním problémem pro neurochirurga při indikaci radikálního odstranění tumoru thalamu je hloubka uložení léze, elokvence thalamu a přilehlých struktur a bezprostřední blízkost hlubokého žilního systému. Jinými slovy se jedná o operaci s dosti vysokým rizikem. První pokusy o GTR (Gross Total Removal) tumorů thalamu byly učiněny až v 80. letech 20. století, tedy v době, kdy byla k diagnostice již používána MR [7,8]. Mortalita se v těchto sériích pohybovala od 0– 5 %. Mortalita v sériích z posledních let je podobná. V těchto recentních sériích však vidíme zlepšení především v permanentní morbiditě, která je v současné době kolem 10– 15 % [1,7]. Zlepšení lze přisoudit dalšímu zkvalitnění před‑ a peroperační diagnostiky (navigace, traktografie, peroperační elektrofyziologie). Pomoc těchto nových technologií je velmi zásadní, nicméně velmi podstatná je neurochirurgova znalost chirurgické anatomie při využití jednotlivých přístupů, schopnost orientace v hloubi mozku a v komorovém systému a schopnost integrace zmiňovaných nových technologií do kontextu samotného operačního výkonu a jejich správná interpretace. To jsou ty obecné faktory, které zvyšují radikalitu resekce a udržují operační riziko v přijatelných mezích.
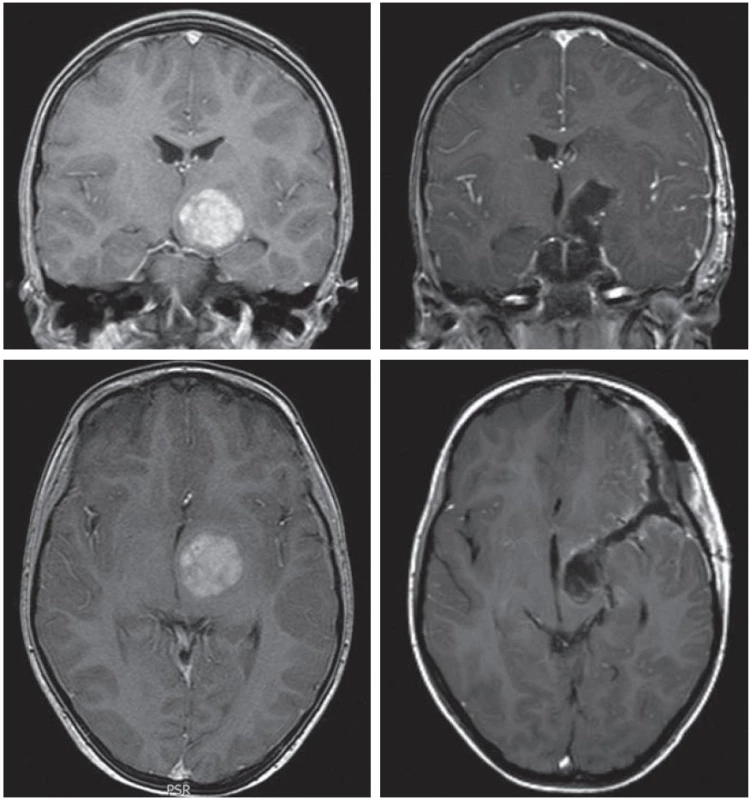
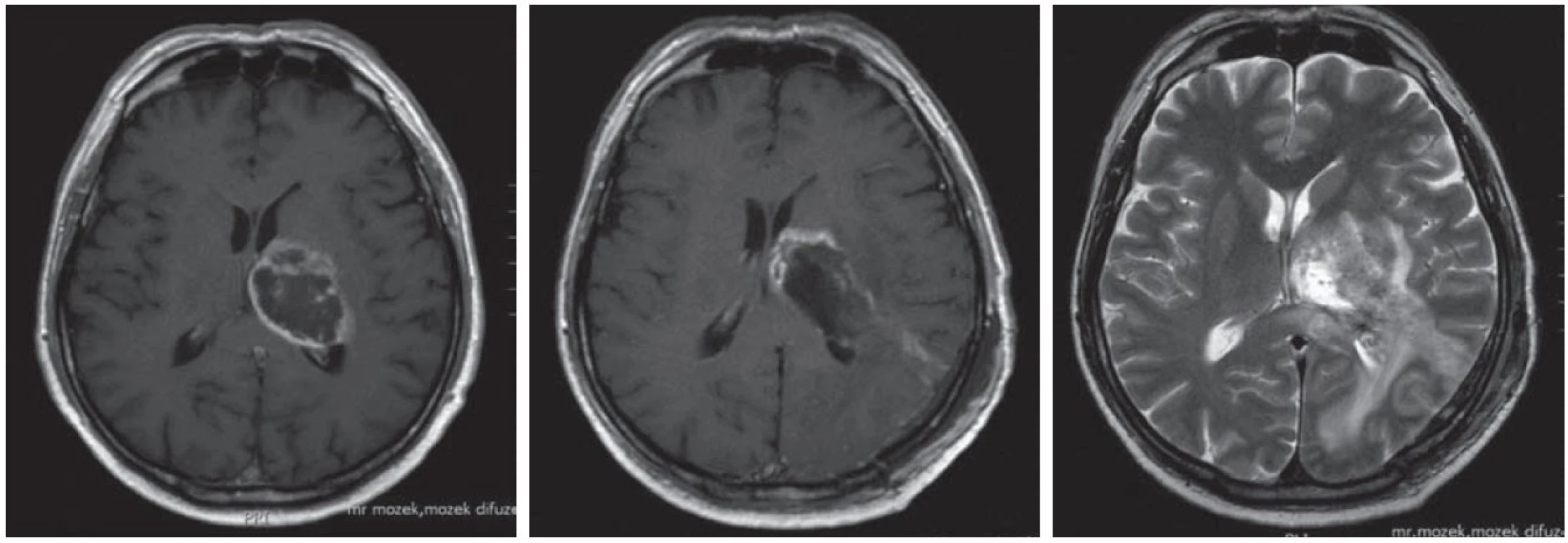
V naší sérii 14 pacientů jsme měli nulovou mortalitu, ale jedno těžké trvalé postižení. Jednalo se shodou okolností o posledního pacienta v sérii, 61letého muže operovaného transkortikálním přístupem přes trigonum postranní komory pro thalamický glioblastom vlevo. Protože tumor dle MR působil poměrně dobře lokalizován na samotný thalamus bez zjevné infiltrace okolních struktur, záměrem operace byla radikální exstirpace tumoru. Šlo o typický glioblastom s nekrotickým centrem a velmi cévnatými okraji tumoru. Na samotném konci operace, kdy tumor byl již dosti radikálně odstraněn, došlo k rychlému poklesu motorických evokovaných potenciálů (MEP), které se nakonec vrátily jen asi na 20 % své původní amplitudy. Autoři se domnívají, že problémem byla porušená žilní drenáž v. thalamostriata sin., která byla v těsném kontaktu s cévnatým okrajem tumoru. Tato žíla drénovala nejen patologicky změněný thalamus (což v tomto případě nepředstavovalo problém), ale i levostranná bazální ganglia (obr. 10).
Vhodný výběr chirurgického přístupu založený na rozsahu tumoru, dislokaci okolní tkáně thalamu a lokalizaci zadního raménka capsula interna má zásadní vliv na perioperační morbiditu a mortalitu [1]. Důležitým faktorem určujícím chirurgický přístup je pozice zadního raménka capsula interna ve vztahu k tumoru [3,9]. Vzhledem k velmi časté anterolaterální dislokaci zadního raménka capsula interna v důsledku posterolaterální lokalizace tumoru je považován některými autory za nejbezpečnější a nejkratší přístup přes střední temporální gyrus [6,10]. Mezi dvě hlavní komplikace tohoto přístupu patří výpadky zorného pole způsobené porušením optické radiace a poruchy řeči při lokalizaci tumoru v dominantní hemisféře [11].
Bilginer et al u jednostranných thalamických tumorů téměř v polovině případů (48,4 %) použili přední interhemisférický přístup, v 9 % případů pterionální přístup a ve 27,2 % transkortikální parietální přístup. Interhemisférický přístup vyloučí kortikální incizi a tím riziko rozvoje pooperační epilepsie. Pokud je možné volit pravostranný (nedominantní) přístup, je resekce jednostranných thalamických tumorů spojena s nízkou chirurgickou morbiditou a mortalitou [12].
Pro chirurgický vstup do thalamu je bezpečná horní, mediální a zadní strana. Ventro‑laterální hranice thalamu je naopak nepřípustná pro těsnou blízkost capsula interna a funkčně důležitých subthalamických struktur [5,13].
Pro tumory lokalizované v horní části thalamu s propagací do postranní komory je vhodný přední interhemisférický transkalózní přístup. Naopak zadní interhemisférický paraspleniální přístup, popsaný poprvé Yasargilem, lze s výhodou použít u tumorů v zadní části thalamu [5,8]. Pro tumory uložené ve ventrální části thalamu Yasargil zavedl pterionální transsylvijský transinzulární přístup [12,13].
V současné době se stalo nutností provedení předoperační traktografie, a to jak na kortikospinální, tak na zrakovou dráhu. Poloha kortikospinální dráhy vzhledem k tumoru může námi zvolenou přístupovou trajektorii na základě anatomických charakteristik poněkud modifikovat. Poloha zrakové dráhy je důležitá tehdy, když hodláme postupovat transkortikálně, především cestou trigona postranní komory nebo středního temporálního závitu [11]. Obvykle pak volíme přístup kraniálně od zrakové dráhy. Samozřejmě je přínosné, pokud jsme schopni jednotlivé dráhy sledovat přímo pomocí peroperační navigace. Jedná se však o software, který je drahý a není automatickou součástí dodávky navigačních přístrojů. Využití navigace při těchto operacích by mělo být samozřejmé. Sami jsme se poučili o tom, že orientace v komorovém systému je kvůli tumorem změněné anatomii dosti obtížná. U našeho 16letého pacienta jsme kvůli dezorientaci poškodili fornix a způsobili jsme naštěstí jen dočasnou, ale zpočátku velmi nepříjemnou poruchu paměti. Pacient měl dva malé pilocytární astrocytomy, jeden v přední části thalamu, mírně obturující foramen Monroi, a druhý v zadní části thalamu. Volili jsme transkalózní přístup s cílem odstranit především přední tumor kvůli riziku vzniku náhlé obstrukce likvorové pasáže. Postupovali jsme bez navigace s přesvědčením, že poznáme foramen Monroi a podle něj se budeme orientovat. Už kalozotomie byla zvolena příliš dorzálně a foramen Monroi jsme kvůli změněnému tvaru thalamu nebyli schopni identifikovat. Nakonec jsme našli dorzálně umístěný tumor, histologicky skutečně pilocytární astrocytom. Původní záměr operace však nebyl splněn.
I přes výše uvedená rizika této poměrně náročné operativy je prognóza pacientů s tumory thalamu dána především biologickou povahou těchto nádorů. Pediatričtí pacienti s pilocytárními astrocytomy mají pochopitelně podstatně lepší prognózu než dospělí pacienti s astrocytomy vyššího stupně [7]. Otázkou je, jak se postavit k možnosti observace tumorů, které dle MR vypadají jako pilocytární astrocytomy, jejich velikost však není zatím taková, aby se propagovaly do míst, kudy probíhají možné trajektorie jednotlivých přístupů. Vzhledem k hloubce jejich uložení se zdá být snaha o jejich odstranění příliš riziková. Na druhou stranu máme v souboru 10letého pacienta, který byl nejprve na onkologii několik let observován a k nám byl referován, až když došlo ke změně MR obrazu směrem k malignímu gliomu. Byl operován nejprve přes trigonum pravé postranní komory a časná recidiva (reziduum) ze supracerebellárního infratentoriálního přístupu. Operace skutečně potvrdila glioblastom.
Jaká je role biopsie u tumorů thalamu? Domníváme se, že u typických pediatrických pilocytárních astrocytomů není biopsie vůbec indikována. Buď indikujeme radikální operaci, nebo naopak observaci. U MR suspektních high‑grade gliomů je třeba postupovat individuálně. Tam, kde se rozhodneme pro radikální operaci (relativně lokalizovaný proces, mladší pacient) je předchozí biopsie zbytečná. Je vhodná u starších pacientů k potvrzení diagnózy, aby mohla být zahájena onkologická léčba. Dále je na místě u MR druhově nejasných lézí (podezření na lymfom apod.).
Role endoskopie při léčení tumorů thalamu není v současné době velká, jak vyplývá z přiloženého seznamu literatury. Všeobecná snaha o radikální výkon roli endoskopie odsunuje do pozadí. Jistou úlohu může mít endoskopicky provedená biopsie při některých povrchově uložených procesech, dostupných z komorového systému.
Ve snaze minimalizovat pooperační morbiditu byly popsány také nejrůznější stereotaktické techniky [9,10,14]. K perioperační lokalizaci tumoru, určení nejkratší dráhy k tumoru a kontrole rozsahu resekce lze použít ultrazvukové vyšetření, které představuje bezpečnou, jednoduchou a užitečnou modalitu. Největší výhodou vyšetření je informace v reálném čase s vyloučením chyby způsobené posunem mozkové tkáně [15].
Cílem operace je zejména u nízkostupňových tumorů totální nebo subtotální resekce [5,12]. U maligních tumorů thalamu se o radikální odstranění obvykle snažíme u relativně ohraničených procesů. Některé práce však uvádějí, že u high‑grade gliomů není signifikantní korelace mezi rozsahem resekce a délkou přežití [12].
Závěr
Závěrem je možno konstatovat, že operace tumorů thalamu již patří k sice náročným, ale standardním disciplínám v oboru neurochirurgie. Vždy na prvním místě zvažujeme možnost radikálního odstranění tumoru, což může vést u pilocytárních astrocytomů k trvalému vyléčení a u ostatních gliomů k podstatnému zlepšení prognózy. Rizika operace spočívají především v poškození hlubokého žilního systému včetně v. thalamostriata, poškození fornixů a motorické, eventuálně zrakové dráhy. Tato rizika však mohou být minimalizována použitím moderních technologií a hlavně dobrou znalostí anatomie a jednotlivých chirurgických přístupů.
Práce byla podpořena grantem institucionální podpory FN Brno pro rok 2014.
Přijato k recenzi: 10. 11. 2014
Přijato do tisku: 12. 1. 2015
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
prof. MUDr. Martin Smrčka, Ph.D., MBA
Neurochirurgická klinika
LF MU a FN Brno,
Jihlavská 20
625 00 Brno
e-mail: msmrcka@med.muni.cz
Zdroje
1. Sai Kiran NA, Thakar S, Dadlani R, Mohan D, Furtado SV, Ghosal N et al. Surgical management of thalamic gliomas: case selection, technical considerations, and review of literature. Neurosurg Rev 2013; 36(3): 383– 393. doi: 10.1007/ s10143‑ 013‑ 0452‑ 3.
2. Rhoton A. Cranial anatomy and surgical approaches. Baltimore: Lippincott Williams & Wilkins 2003.
3. Moshel YA, Elliott RE, Monoky DJ, Wisoff JH. Role of diffusion tensor imaging in resection of thalamic juvenile pilocytic astrocytoma. J Neurosurg Pediatr 2009; 4(6): 495– 505. doi: 10.3171/ 2009.7.PEDS09128.
4. Cuccia V, Monges J. Thalamic tumors in children. Childs Nerv Syst 1997; 13: 514– 520.
5. Özek MM, Türe U. Surgical approach to thalamic tumors. Childs Nerv Syst 2002; 18: 450– 456.
6. Albright AL. Feasibility and advisability of resections of thalamic tumors in pediatric patients. J Neurosurg 2004; 100 (Suppl 5): 468– 472.
7. Puget S, Crimmins DW, Garnett MR, Grill J, Oliveira R, Boddaert N et al. Thalamic tumors in children: a reappraisal. J Neurosurg 2007; 106 (Suppl 5): 354– 362.
8. Ishii R, Suzuki Y, Watanabe A, Mouri Y, Ishii N, Yoshii I. Gross total removal of gliomas in the pulvinar and correlative microsurgical anatomy. Neurol Med Chir 2002; 42(12): 536– 545.
9. Brodway SJ, Ogg RJ, Scoggins MA, Sanford R, Patay Z, Boop FA. Surgical management of tumors producing the thalamopeduncular syndrome of childhood. J Neurosurg Pediatr 2011; 7(6): 589– 595. doi: 10.3171/ 2011.4.PEDS119.
10. Moshel YA, Link MJ, Kelly PJ. Stereotactic volumetric resection of thalamic pilocytic astrocytomas. Neurosurgery 2007; 61(1): 66– 75.
11. Nayar VV, Foroozan R, Weinberg JS, Yoshor D. Preservation of visual fields with inferior temporal gyrus approach to the atrium. J Neurosurg 2009; 110(4): 740– 743. doi: 10.3171/ 2008.6.17606.
12. Bilginer B, Narin F, Isikay I, Oguz KK, Soylemezoglu F,Akalan N. Thalamic tumors in children. Childs Nerv Syst 2014; 30(9): 1493– 1498. doi: 10.1007/ s00381‑ 014‑ 2420‑ 9.
13. Baroncini M, Vinchon M, Mineo JF, Pichon F, Francke JP,Dhellemmes P. Surgical resection of thalamic tumors in children: approaches and clinical results. Childs Nerv Syst 2007; 23(7): 753– 760.
14. Drake JM, Joy M, Goldenberg A, Kreindler D. Computer‑ and robot‑ assisted resection of thalamic astrocytomas in children. Neurosurgery 1991; 29(1): 27– 33.
15. El Beltagy MA, Aggag M, Kamal M. Role of intraoperative ultrasound in resection of pediatric brain tumors. Childs Nerv Syst 2010; 26(9): 1181– 1193. doi: 10.1007/ s00381‑ 010‑ 1091‑ 4.
16. Konovalov AN, Kadyrov SU. Surgical approaches to thalamic tumors. Zh Vopr Neirokhir Im N N Burdenko 2011; 75(1): 4– 11.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2015 Číslo 2
Nejčtenější v tomto čísle
- Agresivní hemangiom obratle
- Neuromyelitis optica
- Kongenitální centrální hypoventilační syndrom (Ondinina kletba)
- Radiologické hodnocení lumbální spinální stenózy a jeho klinická korelace