Idiopatická herniace míchy – kazuistika
Idiopathic Spinal Cord Herniation – a Case Report
The authors present a case of a 38-year-old patient with progressive Brown-Séquard neurodeficit. Idiopathic spinal cord herniation at the spine level Th5 was identified as the main cause. Surgical reposition of the spinal cord and closure of the dural defect led to gradual clinical improvement. Improvement was observed in clinical as well as electrophysiological picture.
Key words:
spinal cord – herniation – Brown-Séquard syndrome – tethered cord syndrome
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Autoři:
K. Saur 1; S. Ostrý 1; P. Vaněk 1; T. Belšan 2; V. Beneš 1
Působiště autorů:
ÚVN – Vojenská fakultní nemocnice Praha
Neurochirurgická klinika 1. LF UK, IPVZ
1; ÚVN – Vojenská fakultní nemocnice Praha
Radiologické oddělení
2
Vyšlo v časopise:
Cesk Slov Neurol N 2013; 76/109(6): 740-744
Kategorie:
Kazuistika
Souhrn
Autoři prezentují případ 38leté pacientky s progredujícím neurologickým deficitem charakteru Brown‑ Séquardova syndromu, jehož příčinou byla vzácná entita – idiopatická herniace hrudní míchy ventrolaterálního typu v úrovní obratle Th5. Chirurgickou repozicí míchy a plastikou durálního defektu bylo dosaženo zlepšení klinického stavu. Zlepšení míšních funkcí bylo patrno i v obraze evokovaných odpovědí.
Klíčová slova:
mícha – herniace – Brown-Séquardův syndrom – syndrom fixované míchy
Úvod
Idiopatická herniace míchy (IHM) byla poprvé popsána Wortzmanem v roce 1974 jako neobvyklá příčina paraplegie [1]. Od té doby byla ve světové literatuře prezentována v řadě převážně kazuistických sdělení.
V české literatuře byla poprvé popsána Burgetovou et al se zaměřením na diagnostiku a etiologii [2]. Na tuto práci navazujeme kazuistickým sdělením dalšího vývoje u téhož pacienta, který podstoupil neurochirurgickou léčbu.
Kazuistika
Referovaná 38letá pacientka s relaps‑ remitentní formou roztroušené sklerózy (RR‑ RS) [2] byla opětovně indikována ke kontrolní MR Thp (4/ 2012) pro dále progredující Brown‑ Séquardův syndrom vpravo od Th6 s narůstající spasticitou a snížením svalové síly zejména pravé dolní končetiny (PDK) až na 3/ 5 dle svalového testu [3].
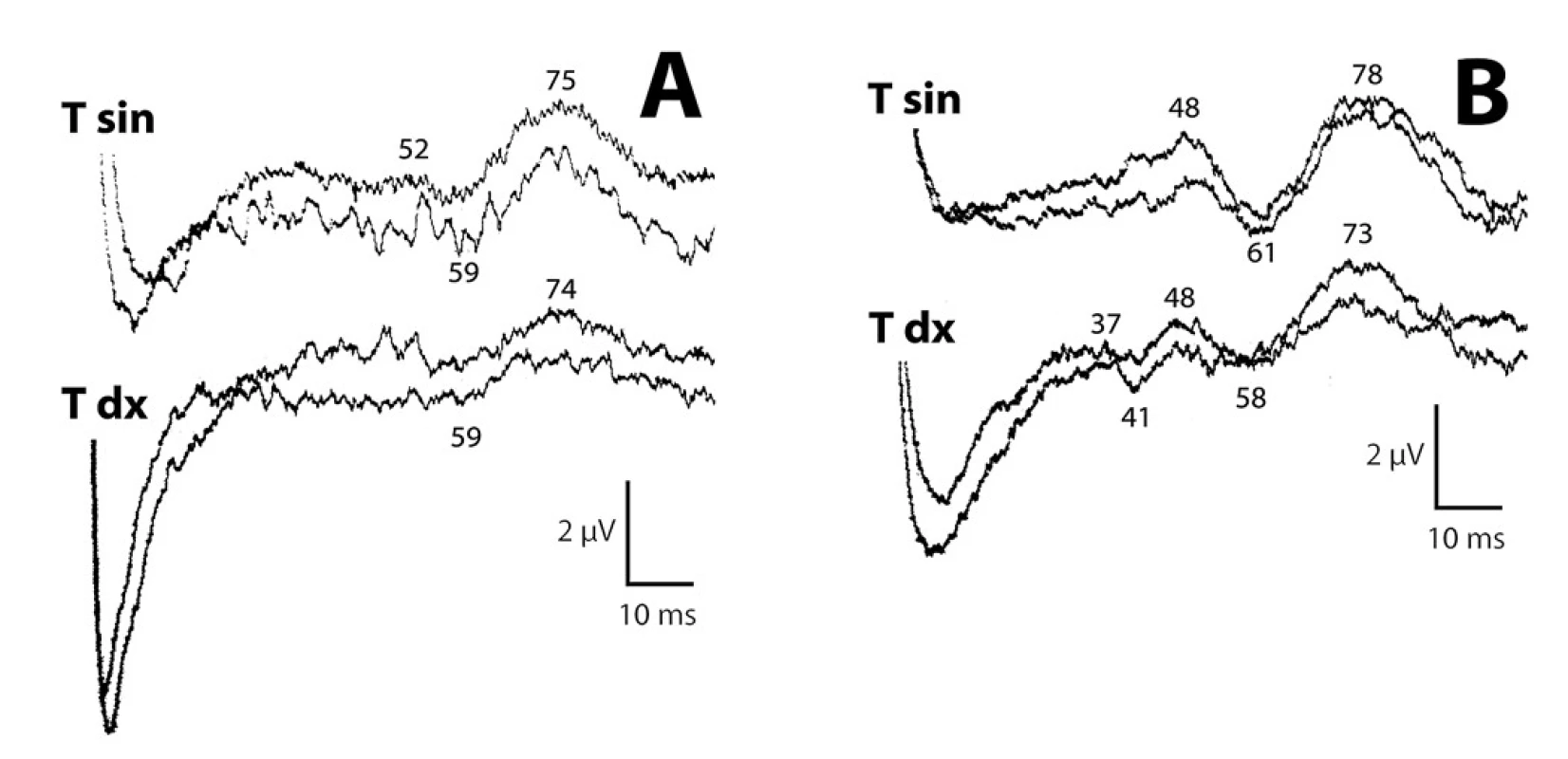
Klinický nález byl v souladu s asymetrií somatosenzorických evokovaných potenciálů (SEPs) n. tibialis vpravo (obr. 1).
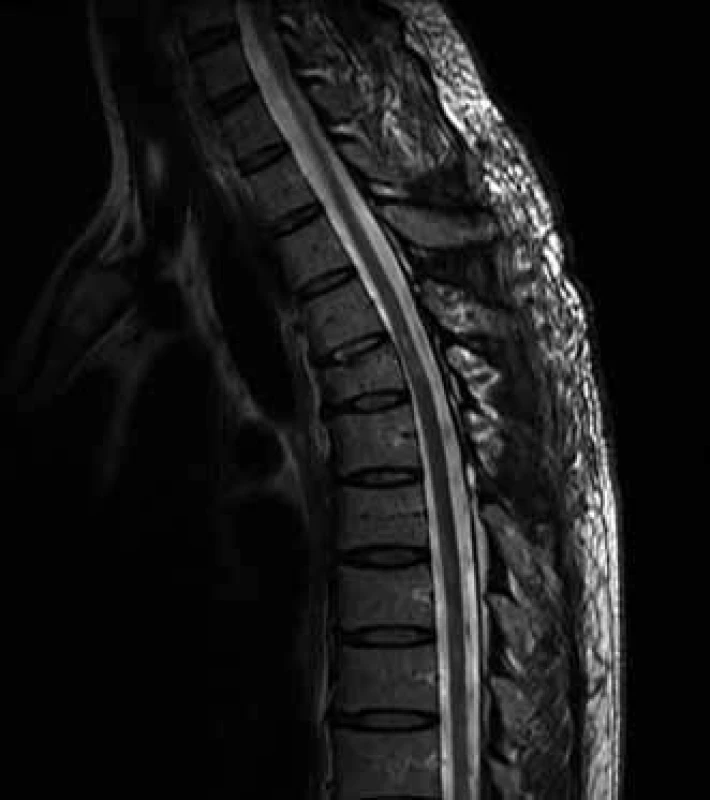
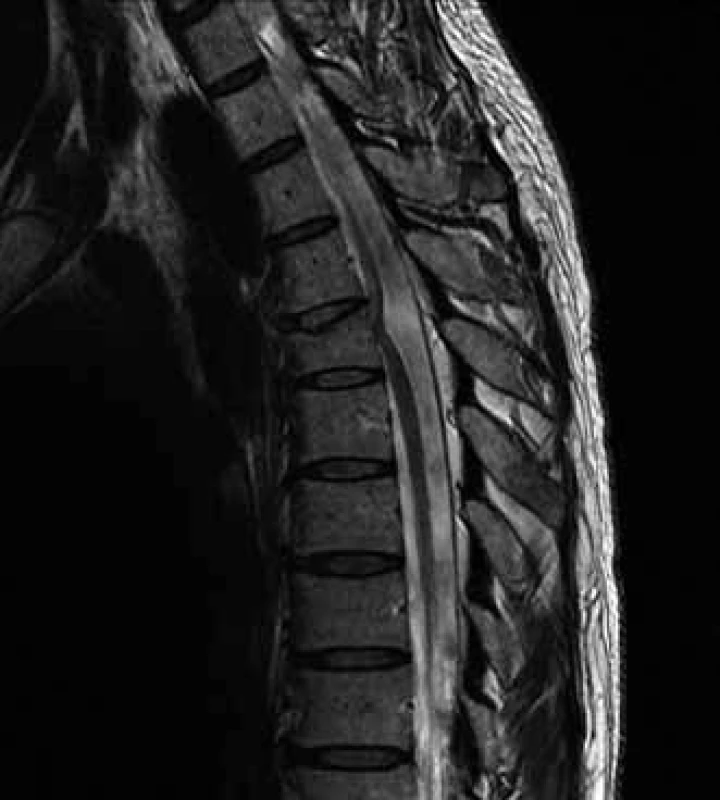
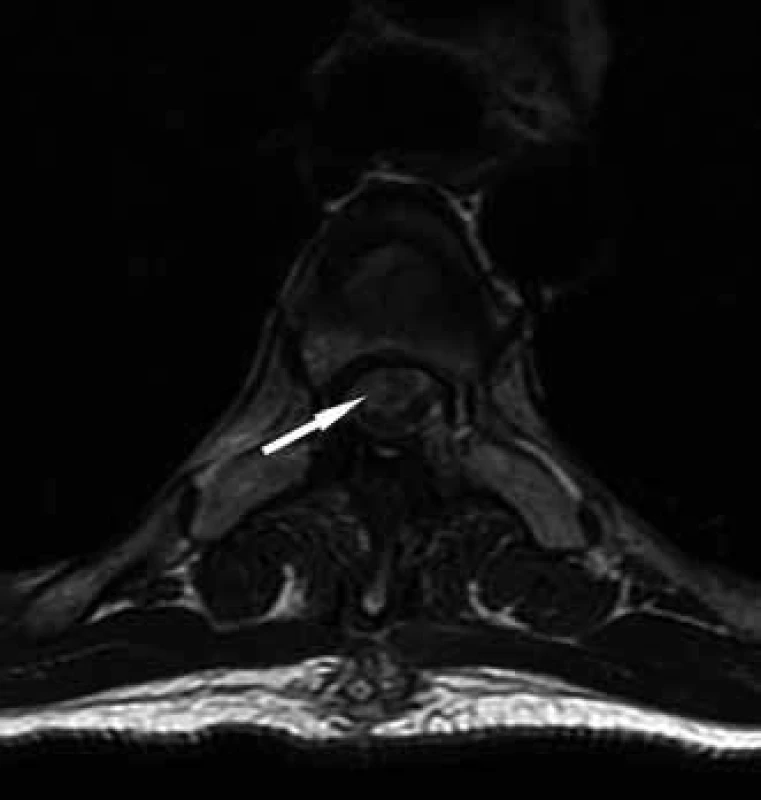
Na magnetické rezonanci (MR) bylo v sagitálních řezech identifikováno neobvyklé ventrální zaúhlení míchy v úrovni Th5 s rozšířením dorzálního subarachnoidálního prostoru. Axiální skeny ukazovaly na defekt durálního vaku ventrolaterálně vpravo. Dalším nálezem byla kompresivní fraktura Th5 staršího data s klínovitou deformací obratlového těla (obr. 2, 3).
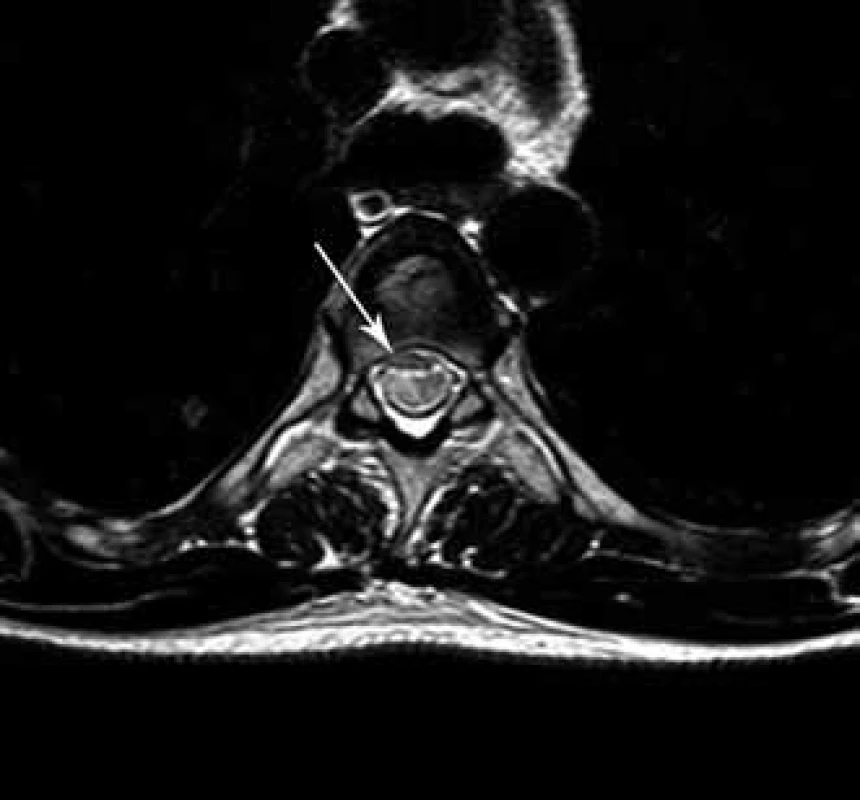
Operační výkon byl veden v celkové anestezii v poloze na břiše s intraoperačním monitorováním SEP a především motorických evokovaných potenciálů (MEPs). Byla provedena laminotomie v rozsahu tří segmentů (Th4– 6). Po durotomii byla realizována intradurálně revize, proťata lig. denticulata a identifikován defekt v durálním vaku, kterým prolabovala mícha extradurálně.
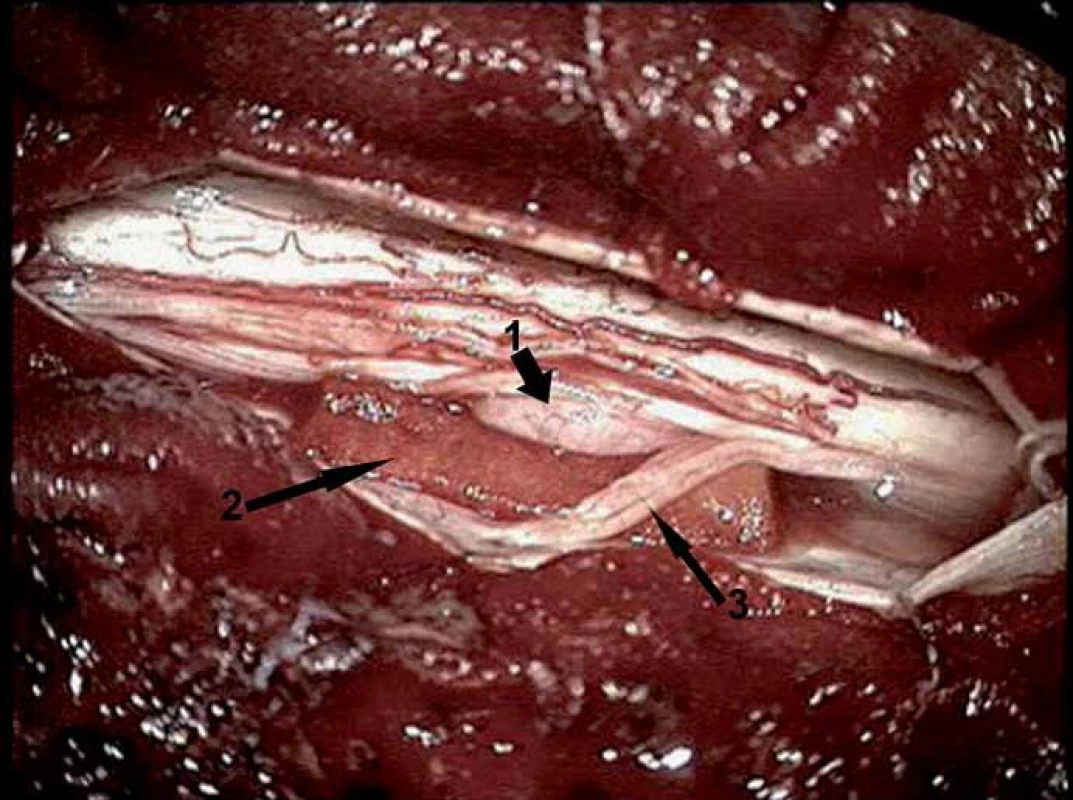
Mícha byla v defektu inkarcerována, nebylo možno ji bezpečně volně reponovat. Durální defekt byl rozšířen incizí vedenou z oblasti intaktní dury směrem k defektu. Po rozšíření durálního defektu bylo možno míchu zcela volně reponovat (obr. 4).
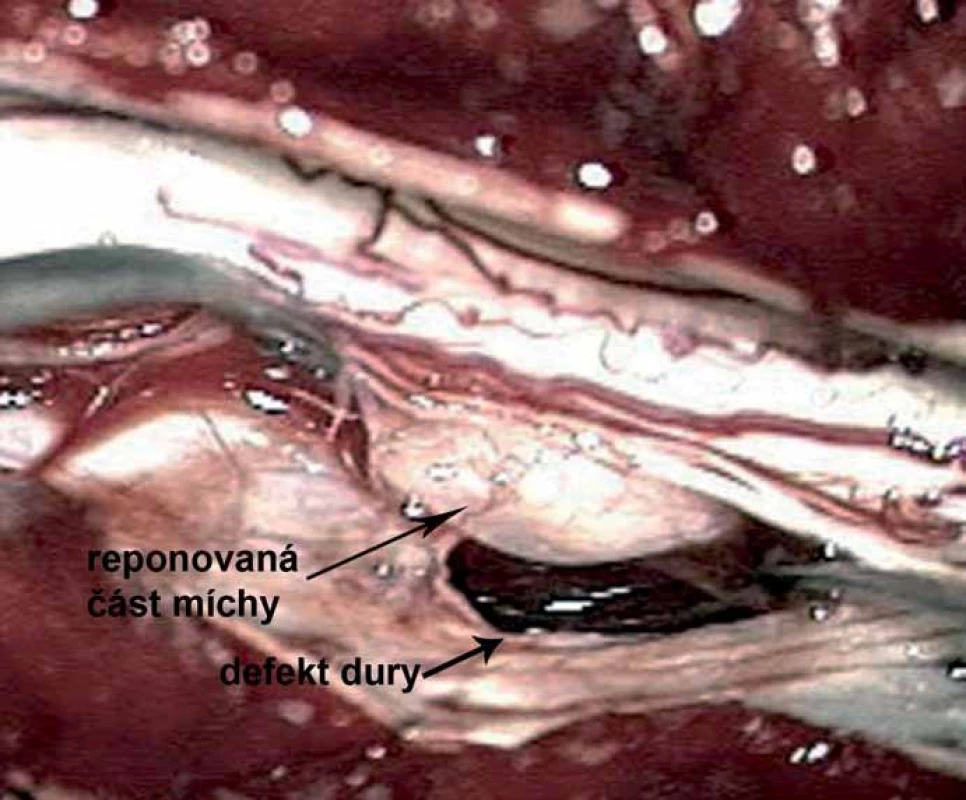
Nebyly shledány žádné známky proběhlého zánětu ani potraumatických změn. Durální vak byl obvyklé struktury až na popsaný defekt s hladkými okraji, duplikatura dury nebyla přítomna. Inkarcerovaná část míchy byla pouze glioticky změněna.
Po repozici míchy byl defekt vyložen svalem a intradurálně překryt durální náhradou (Duraform, DePuy‑ Synthes, USA), která byla fixována dvěma stehy (obr. 5). Posléze byla provedena sutura dury. Výkon byl zakončen fixací lamin a suturou ve vrstvách. Žádné významné změny SEPs ani MEPs intraoperačně nenastaly.
Časná pooperační MR i MR s odstupem tří měsíců zobrazila příznivý nález s restaurací ventrálního i dorzálního subarachnoidálního prostoru, bez recidivy herniace (obr. 6, 7).
Po zhojení rány následovala komplexní rehabilitace.
Zlepšení klinického stavu bylo patrné již během rehabilitačního pobytu. S odstupem tří měsíců došlo v objektivním nálezu ke zlepšení svalové síly až na 4– / 5 dle svalového testu [3]. Zlepšila se i vytrvalost a jistota při chůzi.
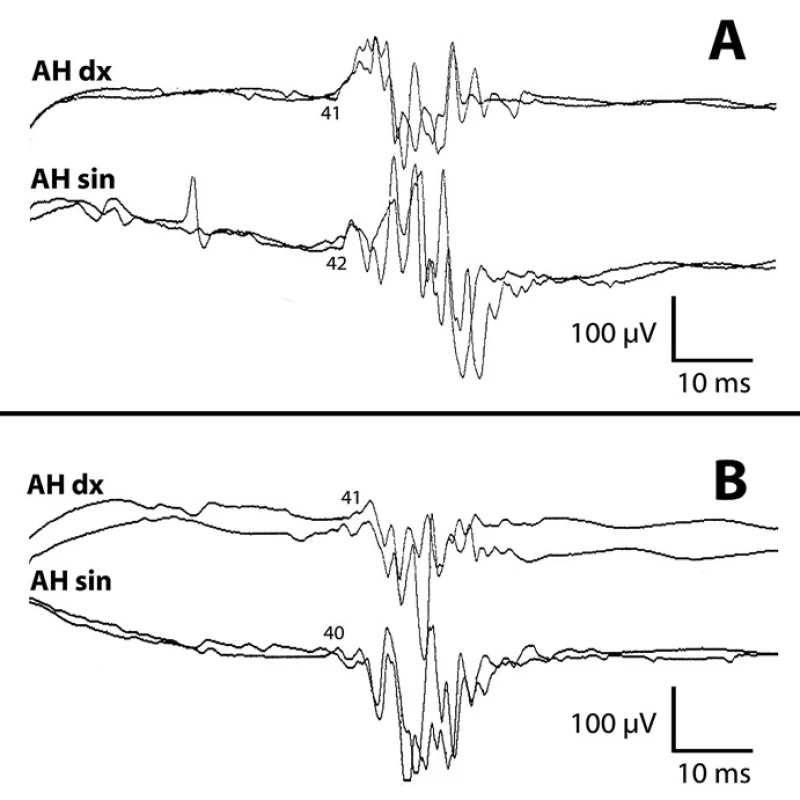
Restituce deficitu na dolních končetinách byla provázena zkrácením latencí, zvýšením amplitudy SEPs, především na symptomatické straně již za tři měsíce po operaci. MEPs zůstaly symetrické, včasné, stejně jako v předoperačním nálezu (obr. 8).
Diskuze
Idiopatická herniace míchy patří bezpochyby mezi značně neobvyklé a vzácné příčiny neurodeficitu s dosud neznámou incidencí.
Zatím neobjasněná je i etiologie IHM. V literatuře jsou zmiňovány teorie kongenitálního defektu dury [4], častěji jsou ale uváděny příčiny získané. Spekuluje se o defektu dury v souvislosti s hernií disku Thp, s defektem obratlového těla, proběhlým zánětem i traumatem páteře [4,5].
Burgetová et al označují v referovaném případě onemocnění jako „posttraumatická transdurální herniace míchy“ [2]. Jak ale autoři uvádějí, souvislost s traumatem páteře není jednoznačná. Samotné trauma páteře (fraktura Th5) nebylo v době vzniku předmětem grafického vyšetření, sama pacientka není schopna trauma spolehlivě datovat. Rovněž peroperační nález nesvědčil pro souvislost s frakturou obratle. Z tohoto důvodu se držíme označení „idiopatická herniace míchy“, které dle našeho názoru lépe vystihuje nejasnost vzniku a je ve světové literatuře hojně užíváno.
IHM se zpravidla manifestuje pestrými míšními příznaky – nejčastěji Brown‑ Séquardovým syndromem (cca 66 % případů), symetrickou spastickou paraparézou (cca 30 % případů), vzácně jsou referovány čistě senzitivní poruchy, motorický deficit a sfinkterové poruchy [4]. Porucha míšních funkcí se rozvíjí na podkladě inkarcerace (fixace) jinak funkční míšní tkáně v durálním defektu. Onemocnění lze tedy považovat za formu syndromu fixované míchy (tethered cord syndrom).
Suverénní diagnostická metoda je MR páteře se zachycením ventrálního posunu míchy s rozšířením dorzálního subarachnoidálního prostoru imitující přítomnost dorzální arachnoidální cysty (obr. 2). Typickým znakem bývá zaúhlení míchy ve tvaru „C“ (nebo „S“) na sagitálním skenu, rovněž bývá patrna atrofie míchy a případně změna signálu míchy [4,5]. Typickou lokalizací bývá střední úsek hrudní páteře.
Radiologicky lze identifikovat dva typy herniace dle anatomické lokalizace durálního defektu: ventrální a ventrolaterální typ herniace [6]. Dělení má význam pro chirurgickou rozvahu i pooperační prognózu.
Léčba IHM je chirurgická. Ve většině případů spočívá v intradurální revizi míchy z dorzálního přístupu z laminotomie, rozšíření defektu dury s následnou volnou repozicí míchy, plastikou defektu autologním, či umělým materiálem a suturou durotomie.
Operace z ventrálního přístupu byly užity raritně [1]. Posterolaterální přístup umožňuje přímou zrakovou kontrolu u ventrálních defektů [7]. V případě ventrolaterálních defektů je posterolaterální přístup zbytečně excesivní. Dorzální přístup zajistí dostatečnou zrakovou kontrolu, manipulace s míchou je minimální a při transcizi lig. denticulatae bezpečná. Spinální kanál lze snadno rekonstruovat refixací obratlových oblouků.
Watanabe preferuje pouhé rozšíření defektu dury bez plastiky defektu [8]. Nicméně u všech devíti referovaných pacientů peroperačně shledal duplikaturu dury. Zatímco rozšířením defektu vnitřního durálního listu zabránil recidivě inkarcerace míchy, vnější durální list ponechal intaktní. Nakamura na jeho práci navazuje retrospektivním hodnocením 16 případů. Využívá stejné chirurgické techniky, nicméně ve studii není popisován peroperační nález [6]. Ve všech případech, kdy durálním defektem volně komunikuje extra‑ a intradurální prostor, je plně na místě plastika defektu. Přímou suturu defektu dury nepovažujeme za vhodnou pro riziko stenotizace durálního vaku.
Biopsie či resekce prolabující míchy je nutno se vyvarovat, neboť se jedná o funkční tkáň, jakkoli se jeví na pohled abnormální nebo gliově změněná [5].
Konzervativní postup je možno připustit u pacientů asymptomatických. V kontextu IHM jsou takové případy referovány sporadicky [4].
Pooperační klinický vývoj je příznivý, proto by chirurgická terapie neměla být zbytečně odkládána. Zlepšení nastává v 73 % případů, ve 20 % se klinický stav nemění a pouze v 7 % se uvádí zhoršení [4]. Watanabe et al uvádějí zlepšení dokonce u osmi pacientů z devíti (89 %) [8]. Zlepšování je zpravidla pozvolné v průběhu jednoho až dvou let po operaci [5]. Horší výsledky vykazují pacienti se vstupně dlouhotrvajícím pokročilejším nálezem. Senzorický deficit často přetrvává u většiny pacientů bez ohledu na významné zlepšení v motorických funkcích [5]. Nakamura et al upozorňují na horší pooperační výsledky u pacientů s ventrálním typem herniace ve srovnání s ventrolaterálním typem [6]. Recidiva je popisována raritně [4].
Operační riziko představuje především přední míšní arterie (ASA), jejímž poškozením vzniká trvalá paraplegie s anestezií vyjma hlubokého čití. To je pravděpodobné vysvětlení, proč jsou přední herniace zatíženy horšími výsledky než ty ventrolaterální.
Překrytí defektu na přední straně páteřního kanálu může být provázeno utlačením ASA a poruchou míšní perfuze. Porucha průtoku v ASA je rychle a spolehlivě intraoperačně zjistitelná. Míšní hypoperfuze je provázena ztrátou MEPs. Polohu náhrady je nutné okamžitě změnit, jinak je paraplegie nevyhnutelná. Upraví‑li se poloha náhrady, MEPs se obnoví a deficit nenastane [9].
Závěr
Idiopatická herniace míchy je vzácná příčina progresivního míšního syndromu. Diagnostika pomocí MR je snadná a rychlá. Léčba je primárně neurochirurgická. Zlepšení míšních funkcí nastává mimořádně často, recidivy jsou raritní a dlouhodobá prognóza je příznivá. Intraoperačním monitoringem SEPs a MEPs lze spolehlivě sledovat míšní vodivost, předejít případné ischemii přední míšní arterie, a zvýšit tak bezpečnost operačního zákroku.
Operační řešení není vhodné odkládat, protože horší prognózu mají ti, kdo mají nejen progredující, ale také déletrvající stacionární deficit.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Karel Saur
Neurochirurgická klinika 1. LF UK, IPVZ
ÚVN – Vojenská fakultní nemocnice Praha
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: karel.saur@uvn.cz
Přijato k recenzi: 1. 3. 2013
Přijato do tisku: 21. 5. 2013
Zdroje
1. Wortzman G, Tasker RR, Rewcastle NB, Richardson JC, Pearson FG. Spontaneous incarcerated herniation of the spinal cord into a vertebral body: a unique cause ofparaplegia – case report. J Neurosurg 1974; 41(5): 631– 635.
2. Burgetová A, Kovářová I, Vaněčková M, Seidl Z. Posttraumatická transdurální herniace míchy – kazuistika. Cesk Slov Neurol N 2013; 76/ 109(1): 96– 98.
3. Janda V. Funkční svalový test. Praha: Grada Publishing 1996: 15.
4. Shin JH, KriShnaney AA. Idiopathic ventral spinal cord herniation: a rare presentation of tethered cord. Neurosurg Focus 2010; 29(1): E10.
5. Hassler W, Al‑ Kahlout E, Schick U. Spontaneous herniation of the spinal cord: operative technique and follow‑up in 10 cases. J Neurosurg Spine 2008; 9(5): 438– 443.
6. Nakamura M, Fujiyoshi K, Tsuji O, Watanabe K, Tsuji T,Ishii K. Long‑term surgical outcomes ofi diopathic spinal cord herniation. J Orthop Sci 2011; 16(4): 347– 351.
7. Gwinn R, Henderson F. Transdural herniation of the thoracic spinal cord: untethering via a posterolateral transpedicular approach. J Neurosurg Spine 2004; 1(2): 223– 227.
8. Watanabe M, Chiba K, Matsumoto M, Maruiwa H,Fujimora Y, Toyama Y. Surgical management of idiopathic spinal cord herniation: a review of nine cases treated by the enlargement of the dural defect. J Neurosurg Spine 2001; 95 (2 Suppl): 169– 172.
9. Novak K, Wildham G, de Camargo AB, Perin N, Jallo G, Knosp E et al. The value of intraoperative motor evoked potential monitoring during surgical intervention for thoracic idiopathic spinal cord herniation. J Neurosurg Spine 2012; 16(2): 114– 126.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2013 Číslo 6
Nejčtenější v tomto čísle
- Frontotemporálna lobárna degenerácia z pohľadu nových klinicko‑patologických korelácií
- Tuberózní skleróza u dětí sledovaných od novorozeneckého věku pro prenatální nález rhabdomyomů srdce – dvě kazuistiky
- Expanze pineální krajiny
- Zlomeniny kondylu okciputu
