Algoritmus operací mnohočetného myelomu a solitárního plazmocytomu páteře
Surgical Treatment Algorithm for Multiple Myeloma and Solitary Plasmacytoma of the Spine
Multiple myeloma (MM) and solitary plasmacytoma (SP) are the most frequent primary tumors of the spine. Management of the spinal MM and SP is a complex process involving causal treatment to suppress the tumor clone, as well as supportive therapy, including surgery and radiotherapy. Surgery should be considered because of its favourable effect on disease prognosis. We proposed a surgical treatment algorithm in patients with spinal MM and SP and the aim of this article is to present prospective evaluation of this algorithm. Patients undergoing surgical treatment during the past 10 years were included in this study, with the minimum follow-up of one year. A total of 32 patients (20 males and 12 females) with the mean age of 61 years were included. Surgery of 61 vertebrae was performed. The procedures were indicated for progressing neurological deficit (Frankel score) and for axial spinal pain (VAS classification). We performed the following procedures: vertebroplasty, laminectomy, transpedicular fixation, somatectomy, and their combination, or occipito-cervical fixation. Frankel score and VAS was assessed one year after the surgery and X-ray and spinal MRI was performed every year. No local relapses of the tumor or stabilization failure were detected. The mean preoperative VAS was 6.8 and improved to 1.1 one year after the surgery. During the follow up period, we observed positive effect of surgery on pain control and on prevention or improvement of neurological dysfunction. The authors concluded that all surgical procedures, the extent of resection and timing were adequate in all subjects.
Key words:
multiple myeloma – solitary plasmacytoma –vertebroplasty – transpedicular fixation – somatectomy
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Authors:
L. Hrabálek 1; T. Wanek 1; J. Minařík 2; J. Bačovský 2; V. Ščudla 2; M. Vaverka 1
Authors‘ workplace:
Neurochirurgická klinika LF UP a FN Olomouc
1; III. interní klinika LF UP a FN Olomouc
2
Published in:
Cesk Slov Neurol N 2015; 78/111(1): 64-71
Category:
Original Paper
Overview
Mnohočetný myelom (MM) a solitární plazmocytom (SP) jsou nejčastější primární nádory páteře. Léčba MM a SP páteře je komplexní proces, který zahrnuje léčbu kauzální s cílem potlačit nádorový klon a dále léčbu podpůrnou, jejíž součástí je i chirurgická terapie. Operace přispívají k lepší kvalitě života a nabývají na významu a smysluplnosti zejm. díky zlepšené prognóze onemocnění. Navrhli jsme algoritmus operační léčby MM a SP a ten jsme dále prospektivně ověřovali a jeho vyhodnocení bylo cílem této studie. Pacienti byli operováni v průběhu 10 let, minimální doba sledování byl jeden rok. Soubor tvořilo 32 pacientů (20 mužů a 12 žen) s průměrným věkem 61 let. Operováno bylo celkem 61 obratlů. Důvodem k operaci byly projevy útlaku míchy a progredující neurologický deficit (hodnoceno Frankelovou škálou) nebo na konzervativní léčbu nereagující axiální bolest (hodnoceno VAS; Visual Analogue Scale) páteře. Provedena byla některá z těchto operací: vertebroplastika (VP), laminektomie, transpedikulární fixace, somatektomie a jejich kombinace, nebo okcipito‑ cervikální fixace. Pooperační VAS a Frankelova škála byly vyhodnoceny za jeden rok, skiagramy a MR jsme provedli a zhodnotili každý jeden rok. U žádného pacienta nenastala lokální recidiva tumoru ani selhání stabilizace na operovaném úseku v celém sledovaném období. Průměrný předoperační VAS byl 6,8 a jeden rok po operaci se průměrný VAS snížil na 1,1. Všechny operační výkony vedly nejen ke kontrole bolesti, ale také k prevenci nebo zlepšení neurologického postižení po celou dobu sledování. Hodnotili jsme náš postup – algoritmus operací, míru radikality a jejich načasování jako optimální pro MM i SP.
Klíčová slova:
mnohočetný myelom – solitární plazmocytom – vertebroplastika – transpedikulární fixace – somatektomie
Úvod
Mnohočetný myelom (MM) a solitární plazmocytom (SP) jsou nejčastější primární nádory páteře. Léčba MM a SP páteře je komplexní proces, který zahrnuje léčbu kauzální s cílem potlačit nádorový klon a dále léčbu podpůrnou, jejíž součástí je i chirurgická terapie, případně radioterapeutická série. V případě SP může být radikální chirurgický výkon i kurativní bez nutnosti další léčby, byť s ohledem na charakter onemocnění s nezbytnou další dispenzarizací.
Doposud nebylo vytvořeno žádné schéma operační léčby MM a SP, které by bylo podloženo velkým souborem a potvrzeno dlouhodobým sledováním. Již dříve autoři retrospektivně zhodnotili použitelnost prognostických kritérií u operací páteřních tumorů i pro MM. Jednalo se o Tomitovo skóre, Tokuhashiho modifikované skóre a modifikovaný Bauerův skórovací systém. Problémem těchto systémů byl návod k přílišné radikalitě operací, které u MM nejsou nezbytné [1]. Navíc jejich součástí ještě nebyla možnost provádění vertebroplastik (VP) nebo kyfoplastik (KP).
Na základě vlastních zkušeností z předchozích let a rozboru literatury jsme navrhli algoritmus operační léčby. Ten jsme dále prospektivně ověřovali a jeho vyhodnocení bylo cílem této studie.
Soubor a metodika
Do této studie byli vybráni pacienti operovaní od roku 2003 do května 2013. Minimální doba sledování byl jeden rok. V roce 2014 jsme tak vyhodnotili soubor celkem 32 pacientů (20 mužů a 12 žen) ve věku 32– 75 let (průměrný věk 61 let). Operováno bylo celkem 61 obratlů.
Diagnóza byla stanovena na podkladě interního hematoonkologického vyšetření a dle skiagrafického vyšetření celé páteře, magnetické rezonance (MR) celé páteře či celotělové pozitronové emisní tomografie s výpočetní tomografií (18F‑ FDG PET/ CT). U dvou nemocných byla diagnóza stanovena na podkladě primárního histologického zhodnocení vzorku z expanze v postiženém obratli. Při klinickém vyšetření neurochirurgem bylo hodnoceno neurologické postižení pomocí Frankelovy škály a intenzita společně axiální a kořenové bolesti s využitím „Visual Analogue Scale“ (VAS).
Důvodem k operaci byly projevy útlaku míchy a progredující neurologický deficit, na konzervativní léčbu nereagující axiální bolest páteře případně i s kořenovou iritací, nebo kombinace neurologického deficitu a bolesti. K akutní operaci byli indikováni pacienti s rychle progredujícím neurologickým deficitem, k elektivní operaci nemocní s nedostatečným efektem konzervativní léčby s trvající axiální případně i kořenovou bolestí.
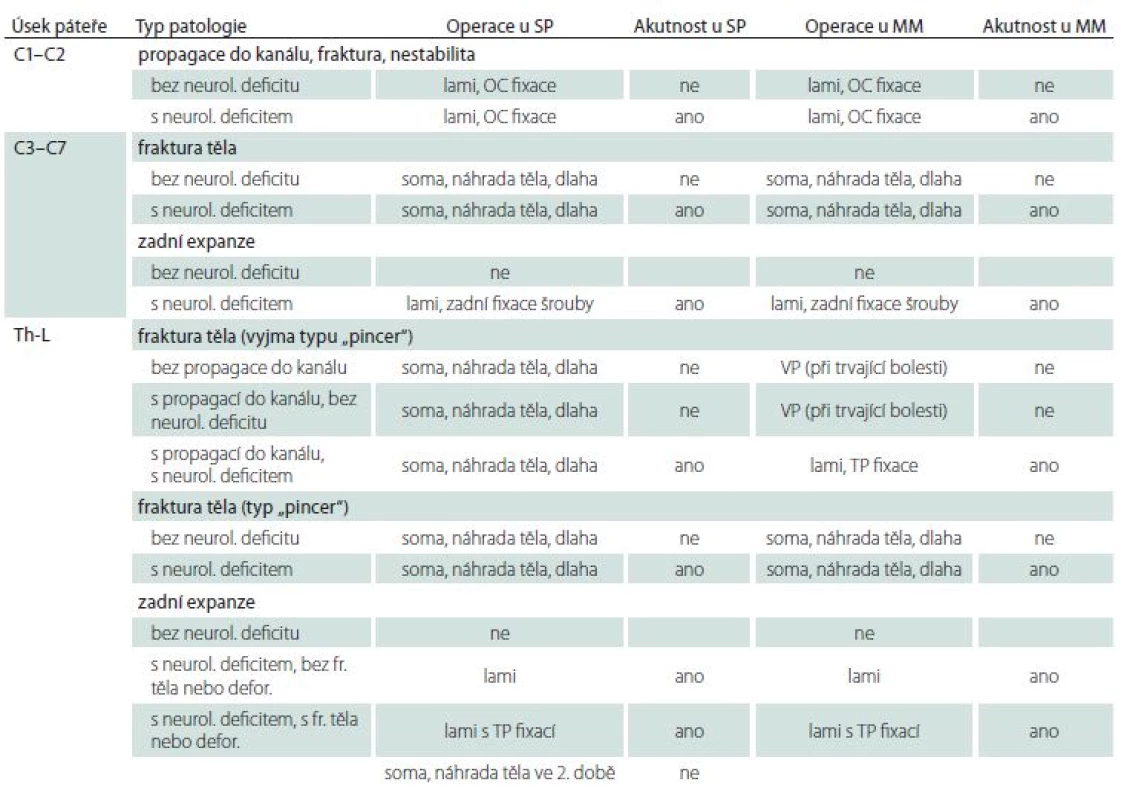
Metoda první volby u MM, pokud zaručovala dostatečné pokrytí obtíží pacienta, byla vždy perkutánní VP. Další volbu představovala laminektomie (nebo jen hemilaminektomie) či transpedikulární (TP) fixace šrouby na Th‑ L (torakolumbální) páteři s dekompresí laminektomií anebo somatektomie s náhradou obratlového těla a s přední fixací dlahou, někdy navíc se zadní fixací. Okcipito‑ cervikální (OC) fixace byla provedena vždy při postižení horní krční páteře expanzí, frakturou nebo nestabilitou.
U MM byla VP indikována ke kontrole bolesti na Th‑ L páteři. Samotnou VP nebylo možné provést v situacích, kdy hrozil výrazněji únik cementu do kanálu s ohrožením nervových struktur, ani v případech již vzniklého neurologického deficitu, při patologické fraktuře typu „pincer“ (dle AO klasifikace typ A3.3.1 nebo A2.3) a neprováděli jsme ji ani u postižení krční páteře. Laminektomie byla indikována vždy při zadní kompresi míchy provázené neurologickým deficitem na kterémkoliv úseku páteře. Pokud ovšem bylo současně snížení obratlového těla v důsledku fraktury, při deformitě, zejm. kyfotizaci, při neurologickém deficitu navíc z přední komprese, a vždy na úseku krční páteře, pak bylo nezbytné přidat zadní stabilizaci. Na úseku Th‑ L páteře formou TP fixace, většinou za využití cementovaných šroubů a na krčním úseku artikulárními šrouby, na úseku C1– C2 pomocí OC fixace. Somatektomie byla provedena v případech patologické fraktury na subaxiální krční páteři nebo při zlomenině typu „pincer“ na Th‑ L páteři.
Metodou první volby u SP byla u zlomenin i bez neurologického deficitu radikální operace, tedy somatektomie, doplněná zadní dekompresí laminektomií v případech zadní komprese míchy. Na etáži C1– C2 byla indikována OC fixace.
Celý algoritmus operací SP a MM je vyjádřen v tab. 1. Algoritmus nebyl v průběhu prospektivní studie upravován.
Pacienti chodili na kontroly v 6. týdnu, 6. měsíci a za jeden rok od operace, dále každý jeden rok. Vždy bylo provedeno skiagrafické vyšetření a neurologické vyšetření, za jeden rok a dále každý rok navíc MR operovaného úseku páteře k vyloučení lokální recidivy nádoru. Frankelovu škálu a VAS jsme vyhodnotili jeden rok po operaci a srovnali s předoperačním stavem. Průběžně byla prováděna hematoonkologická léčba a příslušná vyšetření ke kontrole stavu základního onemocnění.
Výsledky
Věk, pohlaví, typ nádoru, lokalizace postižených obratlů, typ operace, Frankelova škála před operací a rok po ní, VAS předoperačně a rok poté jakož i doba sledování (případně přežití) pacientů jsou uvedeny v tab. 2.
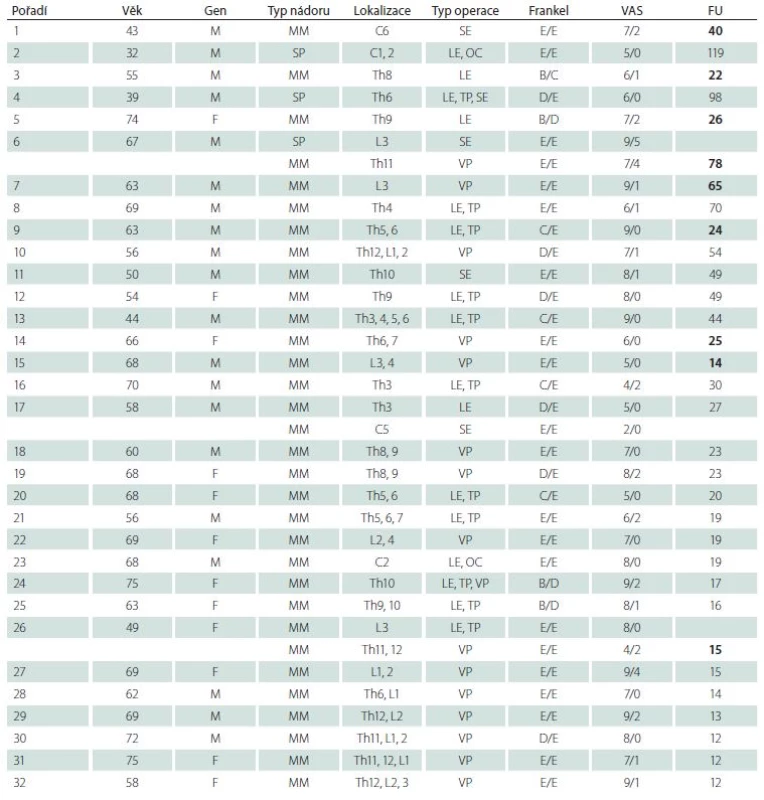
U žádného ze 32 pacientů nenastala lokální recidiva tumoru ani selhání stabilizace na operovaném úseku v celém sledovaném období. V jednom případě byla extrahována TP fixace z jedné strany pro prominenci hlavičky šroubů do podkoží a následnou lokální bolestivou reakcí. Ve třech případech byly provedeny operace na jiných obratlích z důvodu jejich nového postižení, v odstupu minimálně jednoho roku (za jeden rok, dva roky a čtyři roky). Proto jsme VAS a Frankelovu škálu hodnotili u třech nemocných dvakrát.
Průměrný předoperační VAS byl 6,8 a jeden rok po operaci se průměrný VAS snížil na 1,1.
V 21 případech neměli pacienti neurologický deficit (Frankel E) a tento stav se v průběhu sledování nezměnil. Zlepšení o jeden stupeň nastalo v sedmi a o dva stupně v dalších sedmi případech nekompletního neurologického postižení.
Komplikace hojení operační rány, s výjimkou podkožního seromu u jednoho pacienta, nebyly žádné.
Ze souboru zemřelo doposud devět nemocných (28 %), průměrné přežívání (mean for survival time) celého souboru je 70,7 měsíce (95% CI 49,2– 92,2), medián přežívání (median for survival time) 78,0 měsíců (95% CI 35,4– 120,6). Kaplanova‑ Meierova funkce přežití je zobrazena v grafu 1.

Hodnotili jsme náš postup – algoritmus operací, míru radikality a načasování jako optimální pro MM i SP. Algoritmus nebylo potřeba měnit a byl důsledně dodržen u všech nemocných.
Příklady operací jsou na obr. 1– 9.




Diskuze
MM je maligní onemocnění, které vzniká maligní mutací na úrovni B lymfocytu, který proliferuje a vyzrává v klonální plazmatické buňky. Tyto buňky ve většině případů tvoří monoklonální imunoglobulin, jenž může způsobovat další poškození organizmu. Myelomové plazmocyty produkují spolu s mikroprostředím kostní dřeně četné cytokiny, které se také podílejí na projevech nemoci a mimo jiné aktivují osteoklasty a způsobují osteolýzy. MM je tedy charakterizován zvýšenou kostní resorpcí, jež není provázena adekvátní kostní novotvorbou a jejímž výsledkem bývá difúzní osteopenie, vznik fokálních či difúzních lytických kostních ložisek, případně i patologických fraktur. Tyto fraktury se přitom nehojí ani při úspěšné konzervativní léčbě MM, a proto mohou být neustálým zdrojem bolesti páteře a potenciálně ohrožují nemocné vznikem páteřní nestability s dislokací do páteřního kanálu a kompresí nervových struktur. Díky pokroku v konzervativní léčbě se v posledních 10– 15 letech výrazně zlepšila prognóza pacientů s MM, současně i kvalita života. Průměrná doba přežití je 51 měsíců, a to je další důvod k častějším úvahám o doplnění chirurgické léčby [2– 5]. Je nezbytné, aby kvalita života nebyla zhoršována neurologickým deficitem nebo nezvladatelnou bolestí. Chirurgická léčba u MM je indikována jednak neakutně pro nezvladatelnou bolest a jednak akutně pro rozvoj nebo i hrozící rozvoj neurologického deficitu v důsledku patologických fraktur obratlů či propagace nádorových hmot do páteřního kanálu. Dalším důležitým faktorem operační indikace je prognóza onemocnění a celkový klinický stav pacienta [1]. Průměrný věk v okamžiku diagnózy MM je 63 let a muži jsou postiženi častěji než ženy [3– 5]. Jde tedy většinou o starší nemocné a tomu odpovídá i menší radikalita operací MM.
Musíme si dále uvědomit, že z chirurgického hlediska stojí MM na pomezí mezi primárním tumorem, ke kterému je řazen, a sekundárním nádorem, jehož vlastnosti vykazuje svou mnohočetností výskytu ve skeletu páteře. Navíc má MM svá další specifika, zejm. typicky osteolytický charakter, a proto se zde uplatňuje v hojné míře možnost provedení VP či KP [6– 9]. Stávající schémata běžně používaná pro operace primárních nebo sekundárních nádorů páteře se neosvědčila, a to zvláště z důvodu přílišné radikality. Výraznější radikalita není nutná a znamenala by zbytečnou zátěž pacienta [1].
To vše vedlo k naší snaze vytvořit fungující komplexní schéma operací speciálně pro MM i SP. S obdobnou aktivitou jsme se setkali v publikaci jihokorejských autorů Ha et al. Ta ovšem byla vytvořena jen na základě omezené zkušenosti se třemi pacienty s epidurální kompresí míchy. V případech komprese míchy indikovali radioterapii a steroidní terapii a dále sledování neurologických funkcí. Prokázali však, podle našeho názoru, jedině to, že jejich schéma nefunguje, neboť jeden pacient se neurologicky nezlepšil, druhý se zhoršil a jen třetí zatím zůstal neurologicky intaktní [10]. Obdobný vyčkávací postoj i v případech neurologického deficitu prezentují i jiní autoři. Dávají přednost iniciální konzervativní léčbě a k operaci přistupují až v případě selhání této terapie, u akutního kolapsu obratle nebo jako preventivní indikují operaci při osteolýze obratle přesahující 30 % [11]. Vývoj neurologického deficitu přitom může být promptní a operace je akutním počinem s okamžitým efektem. Jinak riskujeme vývoj paraplegie bez možnosti zlepšení. Riziko operací je přitom minimální, tumory jsou málo krvácivé ve srovnání s některými jinými typy nádorů páteře a účinek je bezprostřední. U VP je nutné především pohlídat případný únik cementu, hlavně do páteřního kanálu. La Maida et al ji popsali v 28 % při VP a v 21 % při KP, a nedoporučili proto používat větší dávku než 2 ml [7]. Lee et al odhadli z metaanalýz riziko symptomatické extravazace cementu u tumorů včetně MM na 10 %, zatímco u osteoporóz jen na 1 % [12]. V dnešní době ovšem nové cementy s vyšší viskozitou toto riziko výrazně snižují. Případné riziko úniku cementu lze omezit také pečlivým předoperačním posouzením CT snímků a tam, kde by byl výraznější kostní defekt zadní stěny obratlového těla, budeme při VP opatrnější nebo zvolíme jinou techniku, např. KP nebo stentoplastiku. Lze spojit také dekompresi s TP fixací a KP nebo VP postiženého obratle, pak hovoříme o otevřené KP [13,14] nebo o otevřené VP [15]. V případech komprese míchy mnozí autoři indikují akutní chirurgickou dekompresi, s okamžitým a trvalým efektem [16– 19]. Jasně lepší efekt po akutní chirurgické dekompresi než jen po radioterapii v těchto případech prokázali Rennier et al. Přežití pacientů s kompresí míchy bylo mezi 10 měsíci a 7,5 lety [19]. Durr et al léčili chirurgickou dekompresí 27 nemocných s propagací tumoru do kanálu, u šesti nemocných byl přítomen neurologický deficit. Ve všech šesti případech neurologického deficitu nastalo zlepšení, bolest byla významně snížena u 26 nemocných. Průměrné pooperační přežití bylo 50 měsíců, lokální recidiva nastala v 11 % případů [17]. Alternativou dekomprese míchy s okamžitým efektem je radiochirurgie s jednorázovým ozářením dávkou 10– 18 Gy, jak to referovali Jin et al u 24 pacientů. To vedlo ke kontrole bolesti v 86 %, ze sedmi nemocných s neurologickým deficitem se pět zlepšilo, po třech měsících byla sledována redukce epidurálních hmot v 81 % případu. Během jednoho roku nedošlo k další radiologické nebo neurologické progresi [20]. Obecně jsou extramedulární propagace myelomu včetně propagace do páteřního kanálu a patologická zlomenina špatnou prognostickou známkou. Postižení páteře u MM zvyšuje riziko morbidity a mortality. Operační řešení má přesto i v těchto případech smysl. Vede nejen ke zlepšení kvality života, ale rovněž i ke snížení prognostického rizika vyplývajícího z takového postižení.
Případy zadní komprese míchy bez současného postižení obratlového těla jsou referovány vzácně [21].
Při léčbě SP páteře jsou četné kontroverze [18,22]. Základem léčby je lokální radioterapie, s průměrnou dávkou 40 Gy, jak vyplynulo z multicentrického rozboru 258 pacientů se SP. Medián vývoje SP do MM byl při lokální radioterapii 21 měsíců, s 45% pravděpodobností vzniku během pěti let [23]. Radioterapie tedy nezabrání nejen vývoji SP do MM, ale ani lokální recidivě s propagací do kanálu nebo patologické zlomenině s následnou kompresí míchy a rozvojem neurologického deficitu. Neurologický deficit, zvláště paraplegie nebo kvadruplegie, má pak za následek další komplikace vedoucí obvykle ke smrti pacienta.
Proto někteří autoři upřednostňují u SP aktivnější přístup, kdy je léčba zahájena chirurgickou intervencí a následuje radioterapie. Obrácené pořadí se někdy nedoporučuje pro možné komplikace hojení operační rány po předchozí radioterapii. V našem souboru bylo nezbytné z různých důvodů u části nemocných provést nejprve radioterapii a pak následovala operace. Přesto jsme žádné komplikace hojení operační rány nezaznamenali. Smyslem chirurgické léčby je dekomprimovat nervové struktury, stabilizovat páteř a tím také v budoucnu zabránit kolapsu nebo patologické zlomenině a v důsledku toho neurologickému deficitu. Diskutabilní zůstává vliv radikálního odstranění tumoru na zabránění lokálních recidiv nebo progrese do MM, ale i v tomto někteří autoři vidí význam operace [22,24]. V neposlední řadě a nikoliv bezvýznamná je kontrola bolesti. Smysl má tedy u SP radikální odstranění postiženého obratlového těla z předního přístupu nebo kombinovaně, nejlépe „gross‑ total“ resekcí. Větší radikalitu operací u SP ve srovnání s MM lze také zdůvodnit v průměru o 10 let nižším věkovým průměrem nemocných se SP než s MM a zejm. možností kurativního zásahu na rozdíl od MM.
Závěr
Všechny operační výkony vedly ke kontrole bolesti a prevenci neurologického postižení po celou dobu sledování.
Operace MM a SP přispívají k lepší kvalitě života a nabývají na významu a smysluplnosti zvláště díky zlepšené prognóze onemocnění.
Prezentovaný algoritmus operací MM a SP se osvědčil, míra radikality a chirurgické invazivity byla přiměřená, tedy dostačující a přitom ne příliš extenzivní. Zavedený algoritmus nebylo nutné měnit a byl dodržen důsledně u všech nemocných.
Článek vznikl za podpory grantu IGA MZ CR NT14393.
Poděkování patří paní Mgr. Kateřině Langové, Ph.D. za statistické zpracování.
doc. MUDr. Lumír Hrabálek, Ph.D.
Neurochirurgická klinika
LF UP a FN Olomouc
I. P. Pavlova 6
775 20 Olomouc
e-mail: lumir.hrabalek@seznam.cz
Přijato k recenzi: 1. 8. 2014
Přijato do tisku: 9. 10. 2014
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Sources
1. Hrabálek L, Bačovský J, Ščudla V, Wanek T, Kalita O. Mnohočetný myelom páteře a jeho chirurgická léčba. Rozhl Chir 2011; 90(5): 270– 276.
2. Minařík J, Ščudla V. Mnohočetný myelom. In: Faber E (ed). Základy hematologické diagnostiky. Olomouc: Univerzita Palackého v Olomouci 2012.
3. Ščudla V, Adam Z. Současné možnosti diagnostiky a léčby myelomové kostní nemoci v klinické praxi. Vnitř Lék 2012; 58(7,8): 164– 174.
4. Ščudla V, Heřman M, Minařík J, Pika T, Hrbek J, Bačovský J.Přínos celotělové magnetické rezonance v diagnostice monoklonální gamapatie nejistého významu a mnohočetného myelomu. Klin Biochem Metab 2011; 19(2): 72– 78.
5. Ščudla V, Petrová P, Lochman P, Minařík J, Pika T, Bačovský J. Úloha ukazatelů kostního metabolizmu v hodnocení myelomové kostní nemoci. Klin Biochem Metab 2013; 21(2): 71– 78.
6. Astolfi S, Scaramuzzo L, Logroscino CA. A minimally invasive surgical treatment possibility of osteolytic vertebral collapse in multiple myeloma. Eur Spine J 2009; 18 (Suppl 1): S115– S121. doi: 10.1007/ s00586‑ 009‑ 0977‑ x.
7. La Maida GA, Giarratana LS, Acerbi A, Ferrari V, Mineo GV, Misaggi B. Cement leakage: safety of minimally invasive surgical techniques in the treatment of multiple myeloma vertebral lesions. Eur Spine J 2012; 21 (Suppl 1): S61– S68. doi: 10.1007/ s00586‑ 012‑ 2221‑ 3.
8. Oakland RJ, Furtado NR, Timothy J, Hall RM. The biomechanics of vertebroplasty in multiple myeloma and metastatic bladder cancer: a preliminary cadaveric investigation. J Neurosurg Spine 2008; 9(5): 493– 501. doi: 10.3171/ SPI.2008.9.11.493.
9. Tancioni F, Lorenzetti M, Navarria P, Nozza A, Castagna L, Gaetani P et al. Vertebroplasty for pain relief and spinal stabilization in multiple myeloma. Neurol Sci 2010; 31(2): 151– 157. doi: 10.1007/ s10072‑ 009‑ 0197‑ 5.
10. Ha KY, Kim YH, Kim HW. Multiple myeloma and epidural spinal cord compression: case presentation and a spine surgeonś perspective. J Korean Neurosurg Soc 2013; 54: 151– 154. doi: 10.3340/ jkns.2013.54.2.151.
11. Flouzat‑ Lachaniette ChH, Allain J, Roudot‑ Thoraval F,Poignard A. Treatment of spinal epidural compression due to hematological malignancies: a single institutionś retrospective experience. Eur Spine J 2013; 22: 548– 555.
12. Lee MJ, Dumonski M, Cahill P, Stanley T, Park D, Singh K.Percutaneous treatment of vertebral compression fractures: a meta‑analysis of complications. Spine 2009; 34(11): 1228– 1232. doi: 10.1097/ BRS.0b013e3181a3c742.
13. Hsiang J. An unconventional indication for open kyphoplasty: Spine J 2003; 3(6): 520– 523.
14. Pan J, Quian ZL, Sun ZY, Yang HL. Open kyphoplasty in the treatment of a painful vertebral lytic lesion with spinal cord compression caused by multiple myeloma: a case report. Oncol Lett 2013; 5(5): 1621– 1624.
15. Weitao Y, Qiqing C, Songtao G, Jiaqiang W. Open vertebroplasty in the treatment of spinal metastatic disease. Clin Neurol Neurosurg 2012; 114(4): 307– 312. doi: 10.1016/ j.clineuro.2011.10.032.
16. Brenner B, Carter A, Tatarsky I, Gruszkiewicz P, Peyser E. Incidence, prognostic significance and therapeutic modalities of central nervous system involvement in multiple myeloma. Acta Haematol 1982; 68(2): 77– 83.
17. Durr HR, Wegener B, Krodel A, Miller PE, Jansson V, Refior HJ. Multiple myeloma: surgery of the spine: retrospective analysis of 27 patients. Spine 2002; 27(3): 320– 324.
18. Chataigner H, Onimus M, Polette A. Surgical treatment of myeloma localized in the spine. Rev Chir Orthop Reparatrice Appar Mot 1998; 84(4): 311– 318.
19. Renier JC, Brégeon C, Boasson M, Audran M, Emile J, Guy G et al. Spinal cord compression in multiple myeloma. Study of 10 cases. Rev Rhum Mal Osteoartic 1984; 51(4): 193– 196.
20. Jin R, Rock J, Jin JY, Janakiraman N, Kim JH, Movsas Bet al. Single fraction spine radiosurgery for myeloma epidural spinal cord compression. J Ext Ther Oncol 2009; 8(1): 35– 41.
21. Okacha N, Chrif E, Brahim E, Ali A, Abderrahman E, Gazzaz M et al. Extraosseous epidural multiple myeloma presenting with thoracic spine compression. Joint Bone Spine 2008; 75(1): 70– 72.
22. Huang W, Cao D, Ma J, Yang X, Xiao J, Zheng W et al. Solitary plasmocytoma of cervical spine. Spine 2010; 35(8): E278– E284. doi: 10.1097/ BRS.0b013e3181c9b431.
23. Ozsahin M, Tsang RW, Poortmans P, Belkacémi , Bolla M, Dincbas FO. Outcomes and patterns of failure in solitary plasmacytoma: a multicenter rare cancer network study of 258 patients. Int Radiation Oncology Biol Phys 2006; 64(1): 210– 217.
24. von der Hoech NH, Tschoeke SK, Gulow J, Voelker A, Siebolts U, Heyde CE. Total spondylectomy for solitary bone plasmacytoma of the lumbar spine in a young woman: a case report and review of literature. Eur Spine J 2014; 23: 35– 39. doi: 10.1007/ s00586‑ 013‑ 2922‑ 2.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2015 Issue 1
Most read in this issue
- Protokol diagnostiky a léčby hyponatremie a hypernatremie v neurointenzivní péči
- Mini‑Mental State Examination – česká normativní studie
- Autoimunitní encefalitidy
- Asymptomatická spondylogenní komprese krční míchy




