Terapeutické možnosti prevence cévní mozkové příhody u pacientů s karotickým stump syndromem – kazuistiky
Therapeutic Options for Prevention of Cerebrovascular Events in Patients with Carotid Stump Syndrome – Case Studies
Carotid stump syndrome, or the blind stump of the internal carotid artery, is a relatively sparsely mentioned nosological entity causing 2–3% of thromboembolic strokes. The occluded internal carotid artery stump is the source of thrombi. The diagnosis may by made with ultrasound, CT and DSA. Therapy can be conservative, surgical or endovascular. Both interventional procedures are presented in case reports – a surgical plasty of the blind stump of the internal carotid artery and percutaneous transluminal angioplasty with a stent implantation into the parting of the external carotid artery.
Key words:
carotid stump syndrome – stroke – carotid artery – surgery – percutaneous transluminal angioplasty
Authors:
T. Hrbáč 1; J. Krajča 2; D. Školoudík 3
Authors‘ workplace:
FN Ostrava
Neurochirurgická klinika
1; FN Ostrava
Radiologická klinika
2; FN Ostrava
Neurologická klinika LF OU
3
Published in:
Cesk Slov Neurol N 2012; 75/108(2): 233-236
Category:
Case Report
Overview
Karotický stump syndrom neboli syndrom slepého pahýlu vnitřní krkavice je poměrně řídce zmiňovaná nozologická jednotka, která je příčinou asi 2–3 % trombembolických cévních mozkových příhod. Zdrojem trombembolů je zde pahýl okludované vnitřní krkavice. Diagnostika je pomocí ultrazvukového vyšetření, CT a DSA. Terapeuticky můžeme zasáhnout konzervativně, chirurgicky nebo endovaskulárně. V kazuistikách jsou prezentovány oba intervenční postupy – chirurgická plastika slepého pahýlu vnitřní krkavice a perkutánní transluminální angioplastika se zavedením stentu do odstupu zevní krkavice.
Klíčová slova:
karotický stump syndrom – cévní mozkové příhody – karotická tepna – chirurgie – perkutánní transluminální angioplastika
Úvod
Karotický stump syndrom neboli syndrom slepého pahýlu vnitřní krkavice je poměrně řídce zmiňovaná nozologická jednotka. Jedná se o vzácnou, ale jasně determinovanou příčinu ischemické cévní mozkové příhody (iCMP) u pacientů s chronicky okludovanou ipsilaterální vnitřní krkavicí. Je definován jako opakující se iCMP nebo retinální ischemie, ke kterým dochází po okluzi ipsilaterální vnitřní krkavice. Zdrojem trombembolů je zde proximální pahýl okludovaná vnitřní krkavice, a to cestou zevní krkavice a přirozených extra-intrakraniálních anastomóz, z nichž nejdůležitější roli zastává oftalmická tepna (obr. 1) [1].
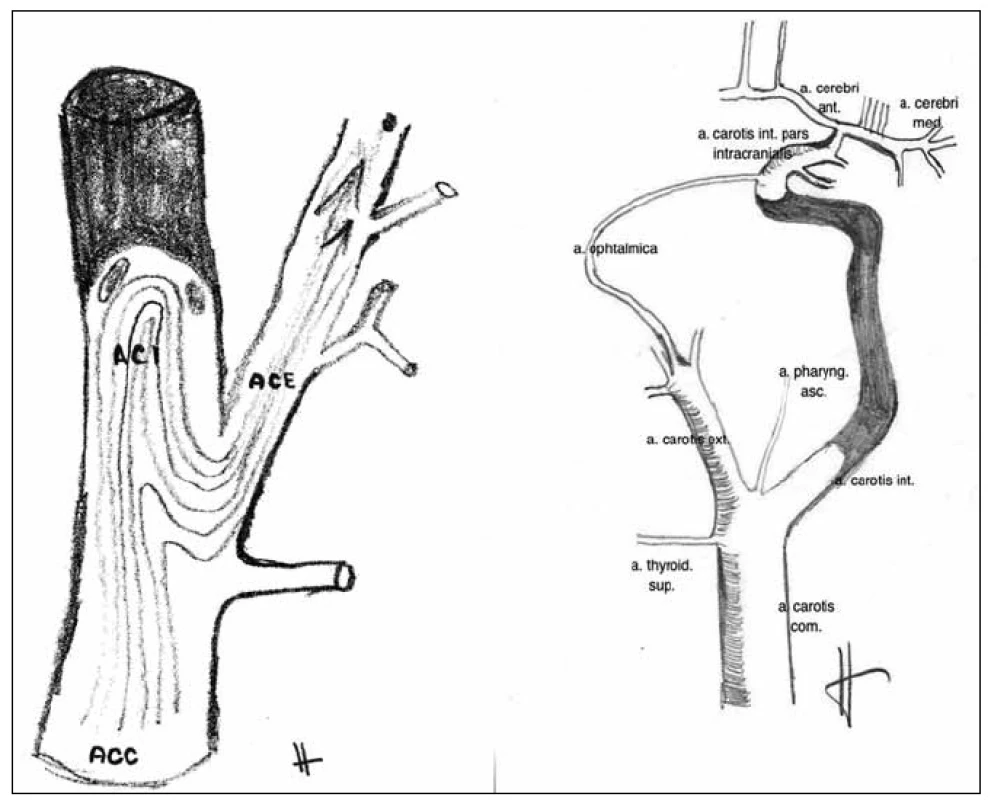
Dle literárních údajů se karotický stump syndrom podílí na 2–3 % trombembolických iCMP. Diagnostiku slepého pahýlu vnitřní krkavice lze provést pomocí ultrazvuku, CT angiografie, MR angiografie nebo digitální subtrakční angiografie (DSA) [2].
V prevenci následné iCMP jsou u pacientů s karotickým stump syndromem kromě konzervativního postupu (antiagregace, antihypertenziva, statiny apod.) testovány chirurgické nebo nově i endovaskulární intervence [3].
V následujících kazuistikách demonstrujeme možnost obou intervenčních postupů.
Kazuistika I
Sedmdesátiletá žena byla přijata na neurologickou kliniku pro třikrát se opakující fosfény a přechodně i skvrny slepoty na pravém oku v průběhu posledních šesti měsíců. Od roku 2005 je léčena pro hypercholesterolemii statinem. Pravidelně byla od roku 2009 sledována sonograficky pro asymptomatickou chronickou okluzi pravé vnitřní krkavice. Při hospitalizaci bylo provedeno CT mozku, kde nebyly prokázány známky krvácení ani ischemie. Duplexní sonografické vyšetření karotických a vertebrálních tepen prokázalo chronickou okluzi pravé vnitřní krkavice s pahýlem 7 mm dlouhým a s odstupovou 70% stenózou a. carotis externa vpravo. Transkraniální barevná duplexní sonografie prokazuje dobré plnění a. cerebri media s kolaterálním tokem přes oftalmickou cirkulaci a dostatečnou vazomotorickou reaktivitou. Byla doplněna diagnostická DSA, která potvrdila ultrazvukový nález a prokázala dominanci plnění intrakraniálního řečiště vpravo cestou pravé a. ophthalmica.
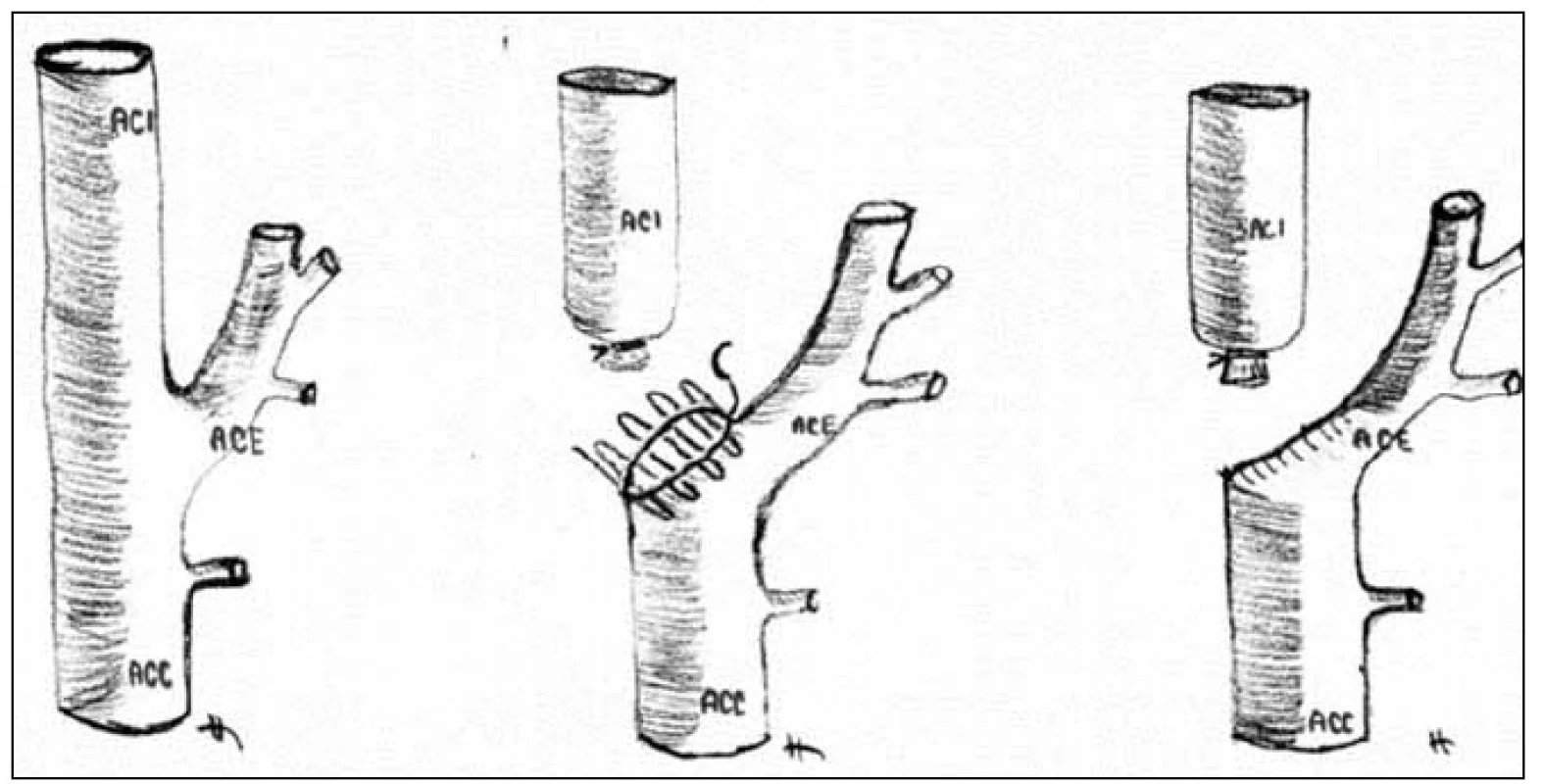
Pro recidivující ischemické příznaky na pravém oku byla indikována chirurgická revize a plastika pahýlu pravé vnitřní krkavice. V celkové anestezii za monitorování senzitivních evokovaných potenciálů (SEP) n. medianus byla provedena endarterektomie odstupu a. carotis externa vpravo a podvaz pravé vnitřní krkavice s plastikou pahýlu (obr. 2, 3). Výkon byl bez komplikací a pacientka byla třetí pooperační den propuštěna do domácí péče. Kontrolní duplexní sonografické vyšetření šest týdnů po operaci prokázalo průchodnost a. carotis communis i a. carotis externa bez známek restenózy a také bez známek pahýlu v místě původního odstupu pravé vnitřní krkavice. Při půlroční i roční kontrole byla pacientka bez potíží, bez recidivy retinální ischemie či jiné ipsilaterální iCMP.
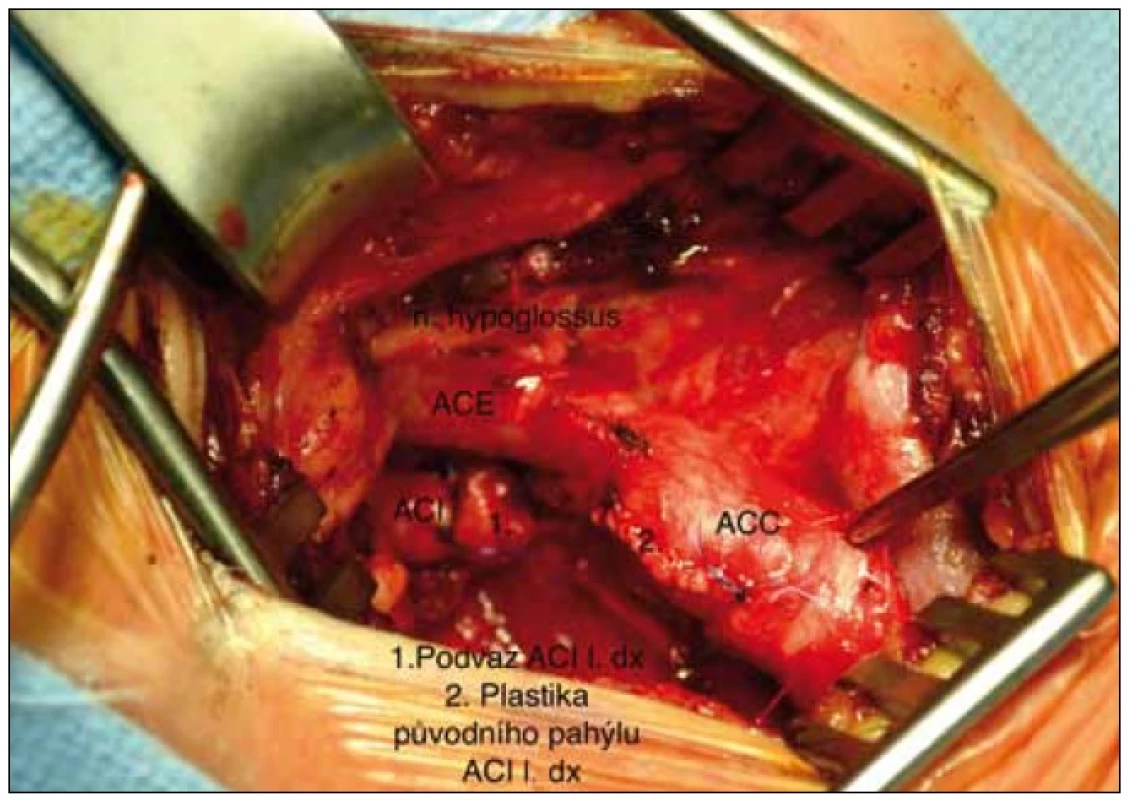
Kazuistika II
Muž (60 let) byl přijat na neurologickou kliniku pro druhou ataku amaurosis fugax vlevo v průběhu sedmi týdnů. Uváděl přechodné rozmazané vidění na levém oku trvající 3–4 dny. Dle anamnézy prodělal iCMP s oslabením pravostranných končetin a motorickou fatickou poruchou před šesti lety s postupnou úplnou úpravou. Při vyšetření byla detekována okluze vnitřní krkavice vlevo. V současnosti se pacient léčí pro arteriální hypertenzi a hypercholesterolemii, užívá betablokátor, statin a acetylsalicylovou kyselinu v dávce 100 mg denně.
Provedené CT mozku při současné hospitalizaci neprokázalo známky akutního krvácení či ischemie. Duplexní ultrazvukové vyšetření krčních a mozkových tepen prokázalo chronickou okluzi levé vnitřní krkavice s pahýlem v délce 6 mm a s dobrým plněním a. cerebri media vlevo cestou a. ophthalmica vlevo. Vazomotorická rezerva nebyla u pacienta snížená.
Vzhledem k nálezu slepého pahýlu na levé vnitřní krkavici byla indikována diagnostická DSA, která potvrdila chronickou okluzi levé vnitřní krkavice s pahýlem – stump syndrom. Po pacientově odmítnutí chirurgického postupu byl indikován endovaskulární výkon a nasazena duální antiagregační terapie. K acetylsalicylové kyselině byl přidán klopidogrel v dávce 75 mg denně. Po přípravě byl zaveden stent překrývající karotický pahýl z a. carotis communis do a. carotis externa vlevo (obr. 4). Výkon proběhl bez komplikací, pacient byl propuštěn třetí den po výkonu do domácí péče. Duální antiagregační terapie acetylsalicylovou kyselinou a klopidogrelem byla ponechána po dobu šesti týdnů. Kontrolní duplexní sonografické vyšetření po šesti týdnech od endovaskulárního výkonu prokazuje normální průtokovou křivku ve stentu, bez známek plnění pahýlu levé vnitřní krkavice. Při půlroční kontrole byl pacient bez komplikací, nedošlo k recidivě iCMP.
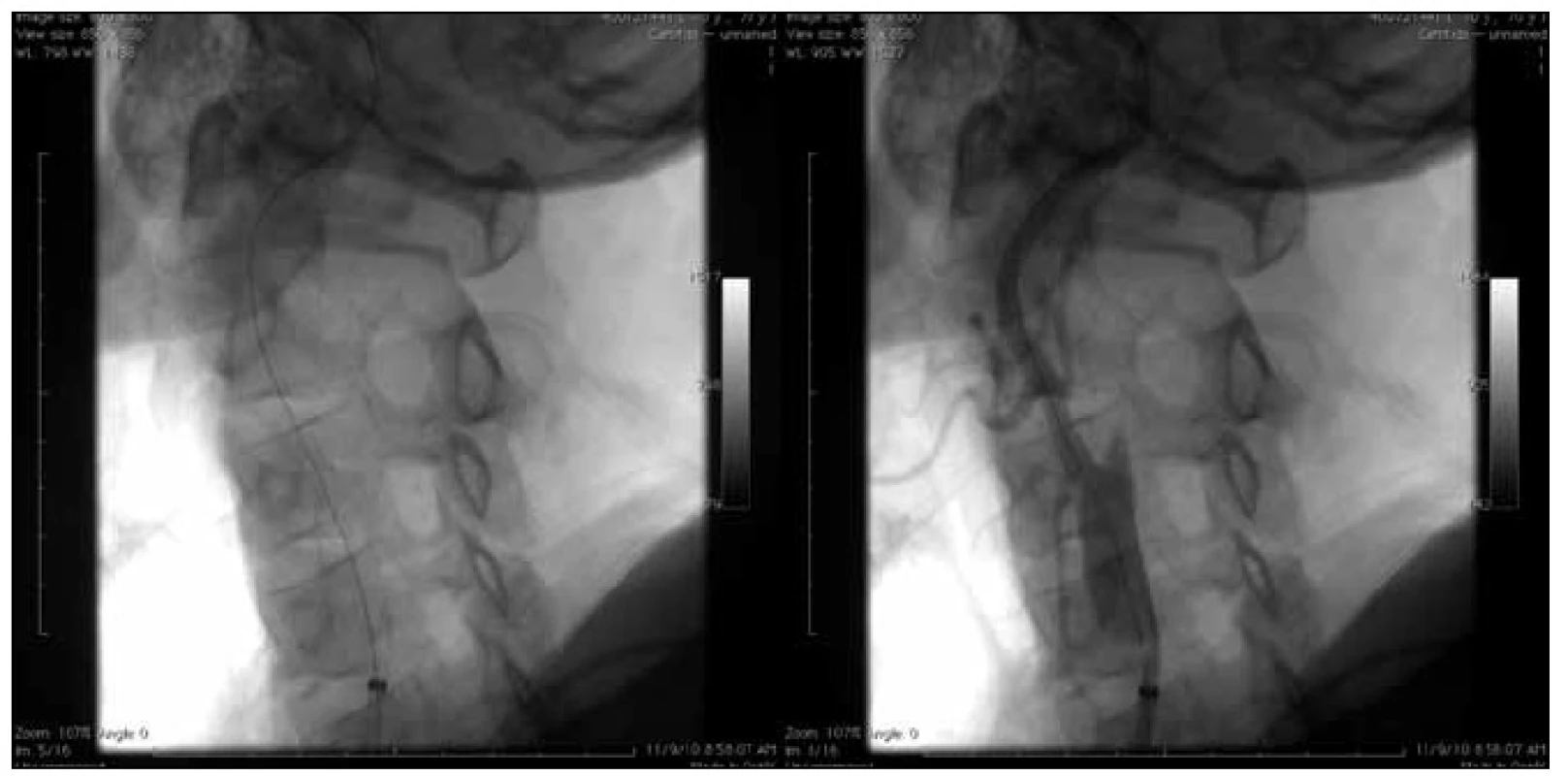
Diskuze
V našich kazuistikách prezentujeme možnosti intervenčních výkonů v prevenci iCMP u pacientů s karotickým stump syndromem. Patologickoanatomický podklad stump syndromu je okludovaná – trombotizovaná nebo aterosklerotickým plátem uzavřená vnitřní krkavice, která má na svém počátku neokludované reziduum lumina minimálně 5 mm (obr. 1) [4].
Riziko iCMP s těžkými následky nebo se smrtí je u okluze vnitřní krkavice asi 30 % [5]. Recidiva ipsilaterálních iCMP je mezi 3–5 % ročně. Dominují hypoperfuzní iCMP při nedostatečném kolaterálním oběhu a snížení vazomotorické rezervy, kde hlavní úlohu hraje Willisův okruh a přirozené extra-intrakraniální anastomózy [6].
Mezi klinickými příznaky stump syndromu dominuje jednoznačně prchavá slepota – amaurosis fugax. Tento příznak je pro karotický stump syndrom charakteristický, neboť kolaterální tok přes oftalmickou cirkulaci je u těchto pacientů jednou z cest krevního proudu do ipsilaterální hemisféry. Rozsah retinálních infarktů bývá u pacientů s karotickým stump syndromem různý [2]. Také u našich dvou pacientů se vyskytly opakovaně příznaky ischemie ipsilaterálního oka. Oba pacienti měli již dříve prokázanou chronickou okluzi vnitřní krkavice.
Recidivující cerebrální příznaky ve smyslu hemiplegie či hemiparézy se vyskytují vzácněji. Většina pacientů však již ipsilaterální hemisférickou iCMP prodělala při akutní okluzi ipsilaterální vnitřní krkavice. Nejsou však ojedinělé případy, kdy okluze vnitřní krkavice proběhne zcela asymptomaticky [7].
Diagnostika karotického stump syndromu je relativně jednoduchá. V diferenciální diagnostice je nejdůležitější odlišit hypoperfuzní etiologii recidivující ischemie. K tomu poslouží dnes již zcela běžně dostupné vyšetření vazomotorické reaktivity, které jsme schopni provést neinvazivně pomocí ultrazvukového vyšetření [8].
K prokázání chronické okluze vnitřní krkavice poslouží duplexní sonografie, která umožní zhodnotit také délku a obsah reziduálního pahýlu vnitřní krkavice. Lze využít rovněž CT angiografii či MR angiografii a pro definitivní potvrzení DSA, jež je přínosná následně i pro endovaskulární intervenční výkon [9–11].
V sekundární prevenci ischemické příhody, ať již tranzitorní ischemické ataky, iCMP, amaurosis fugax či retinálního infarktu lze využít konzervativní nebo intervenční postupy. Konzervativní postup se u těchto pacientů neliší od doporučeného postupu sekundární prevence u iCMP aterotrombotické etiologie – tedy perorální antiagregační terapie s kompenzací rizikových faktorů [12].
Z intervenčních postupů je v literatuře nejčastěji uváděno chirurgické operační řešení, kdy se provede podvaz okludované vnitřní krkavice a plastika pahýlu okludované vnitřní krkavice tak, aby nemohlo docházet k hromadění trombů v pahýlu [13]. V posledních letech se začíná v intervenčních technikách prosazovat endovaskulární ošetření, kdy je pahýl vnitřní krkavice vyřazen z oběhu přestentováním odstupu vnitřní krkavice. To znamená, že stent je zaveden ze společné krkavice do zevní krkavice a odstup ACI je překryt stentem [14,15].
Účinnost intervenčních terapeutických postupů, ve smyslu chirurgické plastiky pahýlu nebo endovaskulárním zavedení stentu, zatím není plně prokázaná, jelikož dosud publikované soubory pacientů jsou velmi malé a často se jedná pouze o kazuistická sdělení [1,4,7,13,14]. Definitivní potvrzení účinnosti těchto intervenčních postupů musí být podloženo randomizovanými studiemi.
Závěr
Stump syndrom je poměrně vzácná diagnostická jednotka. Jedná se o ne příliš častou, ale jasně determinovanou příčinu iCMP u pacientů s chronicky okludovanou ipsilaterální vnitřní krkavicí. V sekundární prevenci lze kromě konzervativního postupu využít také chirurgickou či endovaskulární intervenci. Účinnost a bezpečnost těchto postupů je však potřeba potvrdit randomizovanými studiemi.
Přijato k recenzi: 9. 5. 2011
Přijato do tisku: 20. 6. 2011
MUDr. Tomáš Hrbáč, MBA
Neurochirurgická klinika
Fakultní nemocnice Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: Tomas.Hrbac@fnspo.cz
Sources
1. Cassidy L, Grace PA, Bouchier-Hayes DJ. The carotid stump syndrome. Eur J Vasc Surg 1992; 6(4): 368–370.
2. Osborne NN, Casson RJ, Wood JP, Chidlow G, Graham M, Melena J. Retinal ischemia: mechanisms of damage and potential therapeutic strategies. Prog Retin Eye Res 2004; 23(1): 91–147.
3. Lakshminarayan R, Scott PM, Robinson GJ, Ettles DF. Carotid stump syndrome: pathophysiology and endovascular treatment options. Cardiovasc Intervent Radiol 2011; 34 (Suppl 2): S48–S52.
4. Barnett HJ, Peerless SJ, Kaufmann JC. “Stump” on internal carotid artery a source for further cerebral embolic ischemia. Stroke 1978; 9(5): 448–456.
5. Irvine CD. The significance of one occluded internal carotid artery. Eur J Vasc Endovasc Surg 1998; 16(2): 91–93.
6. Klijn C, Kappelle LJ, Tulleken CA, Gijn J. Symptomatic carotid artery occlusion: A reappraisal of hemodynamic factors. Stroke 2003; 28(10): 2084–2093.
7. Sultan S, Heskin L, Hediny YE, Oaikhinan K, Gough V, Akhta Y,Courtney D. Carotid stump syndrome. A case report and literature review. Int Angiol 2004; 23(3): 284–287.
8. Quill DS, Colgan MP, Sumner DS. Carotid stump syndrome: a colour-coded Doppler flow study. Eur J Vasc Surg 1989; 3(1):79–83.
9. Waters DJ, Stanley WE. Cerebral emboli from the “stump” of a totally occluded carotid artery: surgical management. J Am Osteopath Assoc 1992; 92(8):1052.
10. Nederkoorn PJ, Mali P. Preoperative diagnosis of carotid artery stenosis. Stroke 2002; 33(8): 89–90.
11. Školoudík D, Škoda O, Bar M, Brozman M, Václavík D. Neurosonologie. Praha: Galén 2003.
12. Beneš V et al. Ischemie mozku. 1st ed. Praha: Galén 2003.
13. Kumar SM, Wang JC, Barry MC, Farrell L, Kelly CJ, Fitzgerald PH et al. Carotid stump syndrome:outcome from surgical management. Eur J Endovasc Surg 2001; 21(3): 214–219.
14. Nano G, Dalainas I, Casana R. Endovascular treatment of the carotid stump syndrome. Cardiovasc Intervent Radiol 2006; 29(1):140–142.
15. Naylor AR, Bell PR, Bolia A. Endovascular treatment of carotid stump syndrome. J Vasc Surg 2003; 38(3): 593–595.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2012 Issue 2
Most read in this issue
- Využití perkutánní endoskopické gastrostomie – přehled indikací, popis techniky a současné trendy v neurologii
- Posturálna instabilita, poruchy chôdze a pády pri Parkinsonovej chorobe
- Algoritmus vyšetření likvoru v návaznosti na doporučení Sekce neuroimunologie a likvorologie České neurologické společnosti JEP
- Obstrukční spánková apnoe a CPAP – má význam řešit nosní průchodnost?
