Výsledky rekonstrukčních operací lícního nervu
Outcomes of facial nerve reconstructive surgery
Introduction: A facial nerve lesion causes serious health complications and leads to a general deterioration of the quality of life. A facial nerve lesion relatively often occurs as a complication of surgery of the parotid gland and skull base tumors. Non-surgical methods focus mainly on long-term rehabilitation of facial muscles and prevention of eye complications due to lagophthalmos. Surgical methods allow reconstruction of the facial nerve during its intracranial course, as well as after exiting the temporal bone. Methods: We retrospectively analyzed the results of facial nerve reconstruction techniques performed for a unilateral facial nerve lesion after 1 year and with an interval of at least 2 years after anastomosis. The etiology of paresis, interval between the onset of lesion and reconstructive surgery, length of follow-up and reconstruction technique were evaluated. Facial nerve function was assessed using the House-Brackmann classification. Results: The cohort contained a total of 73 patients; facial nerve function was assessed in 53 of them. Iatrogenic lesions due to vestibular schwannoma removal predominated. The primary reconstruction of the facial nerve prevailed over postponed operations. Direct anastomosis with an interposition of the autologous graft from the great auricular nerve followed by a sural nerve graft achieved the best functional results after 1 year. The best results with an interval of at least 2 years were achieved in direct end-to-end anastomoses without graft, in which the reconstruction did not fail in either case. In the case of an interposition of the autologous graft from the great auricular nerve, it has been shown that facial nerve function worsens with the length of the graft. This correlation was not observed in grafts from the sural nerve. No statistically significant difference was found between the resulting function of the facial nerve and the reconstruction technique, sex, age and interval between the onset of lasion and reconstruction. Conclusion: Reconstructive surgeries resulted in improved facial nerve function in 98 % of patients. 70% of patients with an interval of at least 2 years after the surgery achieved HB grade III.
Keywords:
Facial nerve – reconstruction – schwannoma – paresis – House-Brackmann – hypoglosso-facial anastomosis
Autoři:
J. Lazák 1; J. Betka 1; Z. Čada 2
; M. Chovanec 3; J. Kraus 4; J. Plzák 1; E. Zvěřina 1; Z. Fík 1
Působiště autorů:
Klinika otorinolaryngologie, a chirurgie hlavy a krku, 1. LF UK, a FN Motol
1; Klinika ušní, nosní a krční, 2. LF UK a FN Motol
2; Otorinolaryngologická klinika, 3. LF UK a FN Královské Vinohrady
3; Klinika dětské neurologie, 2. LF UK a FN Motol
4
Vyšlo v časopise:
Cesk Slov Neurol N 2022; 85(5): 382-388
Kategorie:
Původní práce
doi:
https://doi.org/10.48095/cccsnn2022382
Souhrn
Úvod: Léze lícního nervu způsobuje vážné zdravotní komplikace a vede k celkovému zhoršení kvality života. Porucha funkce lícního nervu poměrně často vzniká jako pooperační komplikace nádorových onemocnění příušní žlázy a baze lební. Nechirurgické metody léčby se zaměřují zejména na dlouhodobou rehabilitaci obličejové mimiky a prevenci vzniku komplikací z důvodu lagoftalmu. Chirurgické metody umožňují přerušený lícní nerv rekonstruovat jak v jeho intrakraniálním průběhu, tak i po výstupu ze spánkové kosti. Metody: Retrospektivně jsme analyzovali výsledky rekonstrukčních operací lícního nervu provedených u pacientů pro jednostrannou lézi lícního nervu s odstupem 1 roku a minimálně 2 let od provedení rekonstrukce. Hodnocena byla etiologie paréz, interval mezi vznikem léze a rekonstrukční operací, délka sledování a technika rekonstrukce. Funkce lícního nervu byla hodnocena pomocí klasifikace dle House-Brackmanna. Výsledky: Soubor obsahoval celkem 73 pacientů, z nich u 53 byla hodnocena funkce lícního nervu. Nejčastější příčina léze byla iatrogenní obrna po operaci vestibulárního schwannomu. Primární rekonstrukce převažovaly nad operacemi odloženými. Nejlepších funkčních výsledků po 1 roce dosahovaly rekonstrukce přímé s interpozitními autologními štěpy z nervus auricularis magnus následované štěpy z nervus suralis. S odstupem 2 a více let to byly přímé end-to-end rekonstrukce bez štěpu, u kterých navíc nedošlo k selhání rekonstrukce ani v jednom případě. U interpozitních štěpů z nervus auricularis magnus bylo prokázáno, že s délkou štěpu se horší i výsledná funkce lícního nervu. Pro nervus suralis obdobná závislost prokázána nebyla. Statisticky významná závislost mezi výslednou funkcí lícního nervu a rekonstrukční technikou, pohlavím, věkem ani intervalem mezi vznikem léze a rekonstrukcí nebyla prokázána. Závěr: Lze konstatovat, že rekonstrukční operace vedly ke zlepšení funkce lícního nervu u 98 % pacientů. U 70 % pacientů bylo s odstupem více než 2 let od rekonstrukce dosaženo úrovně HB 3.
Klíčová slova:
rekonstrukce – schwannóm – paréza – lícní nerv – House- -Brackmann – hypoglosso-faciální anastomóza
Úvod
Porucha funkce lícního nervu (n. VII) pacientům způsobuje závažné zdravotní i sociální problémy vedoucí k celkovému zhoršení kvality života.
V etiologii se uplatňují vlivy infekční, zánětlivé, kongenitální, traumatické, iatrogenní, dále neurologická a nádorová onemocnění. K poranění může dojít v intrakraniálním i extrakraniálním úseku lícního nervu. I přes velký pokrok v rozvoji mikrochirurgických technik a peroperační monitorace lícního nervu se s pooperační obličejovou parézou různé závažnosti stále setkáváme v chirurgii baze lební a příušní žlázy [1–3].
V léčbě obličejových paréz se uplatňují přístupy chirurgické i nechirurgické, vyžadující širokou mezioborovou spolupráci. Nechirurgická léčba se zaměřuje zejména na dlouhodobou rehabilitaci mimického svalstva a prevenci vzniku očních komplikací. Z léků se používají především glukokortikoidy, antivirotika (herpetické infekce, Bellova paréza) a antibiotika (otogenní infekce). Mezi chirurgickou léčbu patří dekomprese lícního nervu, rekonstrukční a reanimační operace. Dekompresní léčba může být indikována za účelem uvolnění lícního nervu v případě jeho útlaku nebo přerušení neurovaskulárního konfliktu (mikrovaskulární dekomprese).
Rekonstrukční operace je indikována v případě úplného přerušení lícního nervu a měla by být zvažována při ztrátě stimulační odpovědi během operace nebo po dlouhodobě neúspěšné rehabilitaci. Základní dělení rekonstrukčních operací je na nezkřížené (přímé) a zkřížené. Pokud je to možné, je vždy nejlepší volbou rekonstrukce přímá bez nebo s použitím vmezeřeného štěpu [4–6]. Reanimační techniky jsou zvažovány za situace, kdy rekonstrukční operaci nelze provést nebo je její výsledek neuspokojivý, ale i jako doplněk k rekonstrukční operaci.
Materiál a metodika
Retrospektivně jsme analyzovali soubor 73 pacientů, kterým byla v letech 2003–2017 provedena anastomóza lícního nervu pro jeho jednostrannou lézi. Věk, pohlaví, etiologie paréz, technika rekonstrukce a časový odstup mezi vznikem léze a rekonstrukční operací byly hodnoceny u všech 73 pacientů. Celková délka sledování byla hodnocena u 66 pacientů (sedm pacientů bylo po operaci sledováno na jiném pracovišti). Funkci lícního nervu jsme hodnotili po jednom roce a s odstupem minimálně 2 let od rekonstrukční operace. K hodnocení jsme použili klasifikaci podle House-Brackmanna (HB). Zařazeni byli pouze pacienti s úplnou jednostrannou lézí lícního nervu (HB 6). Vyloučeni byli pacienti se zhoubným onemocněním nebo po léčbě ozařováním v oblasti hlavy a krku. Funkci lícního nervu jsme hodnotili u 53 pacientů. Z výše uvedených důvodů bylo 20 pacientů vyřazeno (14 pro nekompletní informace o funkci lícního nervu, tři z důvodu nekompletní léze lícního nervu [HB < 6], tři pro zhoubný nádor a ozařovaní v oblasti hlavy a krku).
Chirurgické techniky
K rekonstrukci lícního nervu jsme přistupovali v případě jeho anatomického přerušení nebo při ztrátě peroperační stimulační odpovědi. Z rekonstrukčních operací jsme použili techniky přímé i zkřížené. Při dobré dostupnosti proximálního i distálního pahýlu jsme provedli přímou suturu nervu. V případě velkého defektu mezi oběma pahýly byl k jeho překlenutí použit vmezeřený štěp, nejčastěji z nervus auricularis magnus (NAM) a NS, v jednom případě štěp z nervus vestibularis. Při přerušení lícního nervu v mostomozečkovém koutu a nedostupnosti distálního pahýlu byla provedena intrakraniální-extratemporální rekonstrukce podle Dotta [7]. Její princip spočívá v napojení štěpu z nervus suralis na proximální pahýl lícního nervu v mostomozečkovém koutu suturou end-to-end a vyvedení autotransplantátu extratemporálně až k výstupu lícního nervu ve foramen stylomastoideum [3,5,7]. V případech, kdy nebylo možné identifikovat proximální pahýl lícního nervu, byla provedena zkřížená hypoglosso-faciální (XII–VII) anastomóza – nejčastěji v modifikaci podle Darrouzeta et al, v jednom případě podle Maye a jednou v modifikaci s použitím ramus descendens nervi hypoglossi. Principem Darrouzetovy modifikace je mobilizace lícního nervu v temporální kosti pomocí mastoidektomie a jeho spojení s částečně přerušeným kmenem nervus hypoglossus suturou typu end-to-end [8]. Variantou je anastomóza podle Maye et al, která se odlišuje použitím vmezeřeného štěpu s napojením na nervus hypoglossus typu end-to-end [4,9,10]. Při přerušení periferních větví lícního nervu byla provedena cross-face rekonstrukce, při které byly pomocí vloženého štěpu z nervus suralis propojeny koncové větve n. VII zdravé a postižené strany obličeje [11].
Reanimační operace byly zvažovány v případech, kdy ani po rekonstrukci lícního nervu nedošlo ke zlepšení funkce obličejového svalstva. Indikace k operaci byla ve všech případech podpořena nálezem úplné absence volní aktivity nebo jen velmi pomalé reinervace lícního nervu na elektromyografii. Z chirurgických technik se nejčastěji jednalo o statický závěs obličeje autologním štěpem z fascia lata. Principem operace je vyzdvižení oblasti ústního koutku pomocí vazivového pruhu, který je ukotvený stehy k m. orbicularis oris a protažený podkožními tunely k zygomatickému oblouku, kde je fixován.
Statistická analýza
Statistická analýza byla provedena pomocí R 4.0.3 (R Project, Vídeň, Rakousko) a Matlab 2020b (MathWorks, Natick, MA, USA). K testování hypotéz byly použity Mann-Whitneyův test a Kruskal-Wallisův test. K hodnocení korelace byl použit Spearmanův korelační koeficient. Hodnocení testů bylo provedeno na hladině statistické významnosti p ≤ 0,05.
Výsledky
Rekonstrukční operace lícního nervu byla provedena u 73 pacientů, z toho u 38 žen a 35 mužů. Průměrný věk v době rekonstrukce byl u žen 50 let a u mužů 42 let. Závislost výsledné funkce lícního nervu na věku (p = 0,7247) ani pohlaví (p = 0,3769) nebyla prokázána.
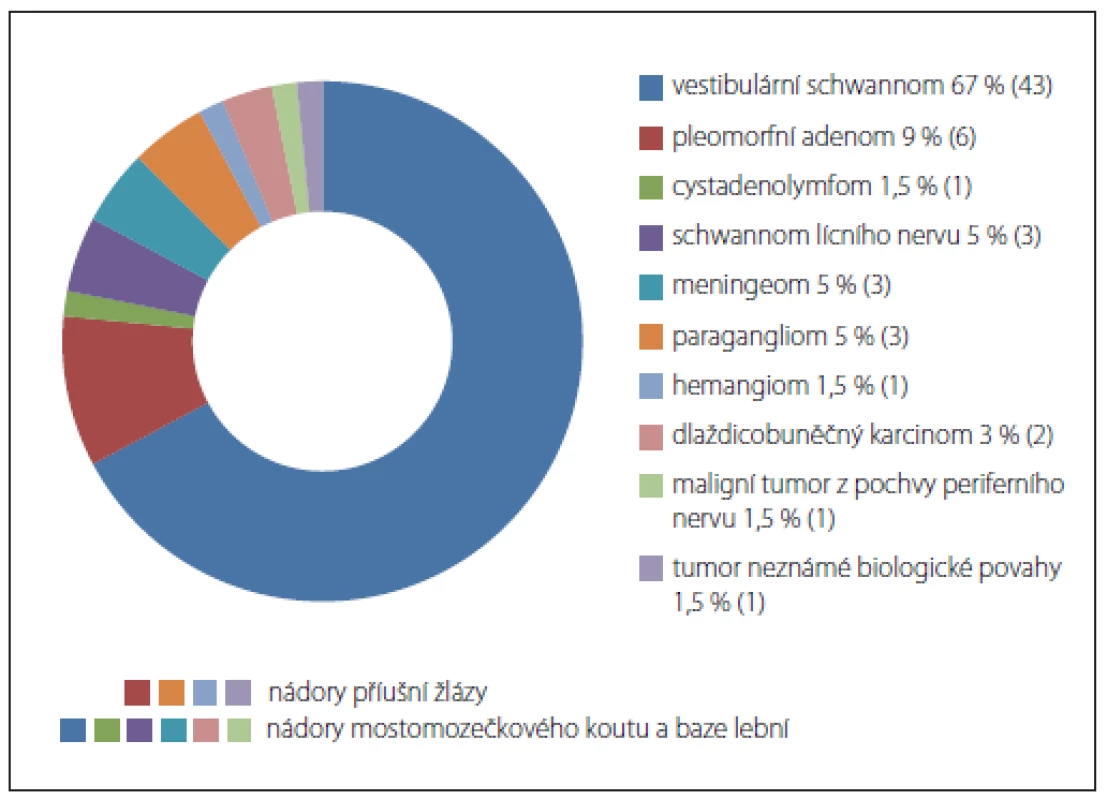
V etiologii se nejčastěji vyskytovala pooperační léze lícního nervu u nádorového onemocnění (64 případů). Další příčiny jsou uvedeny v tab. 1. Z hlediska biologické povahy převažovaly nádory benigní (60 případů), ve třech případech se jednalo o tumory maligní, v jednom případě se nepodařilo biologickou povahu určit. Ve skupině benigních nádorů byly nejpočetněji zastoupeny vestibulární schwannomy (VS) (43 případů). Druhou nejčastější diagnózou byly benigní nádory příušní žlázy (sedm případů), dále meningeomy, paragangliomy, schwannomy lícního nervu a kavernózní hemangiom (obr. 1). Pacienti byli po provedení rekonstrukce lícního nervu sledováni minimálně 2 roky (medián 89 měsíců).
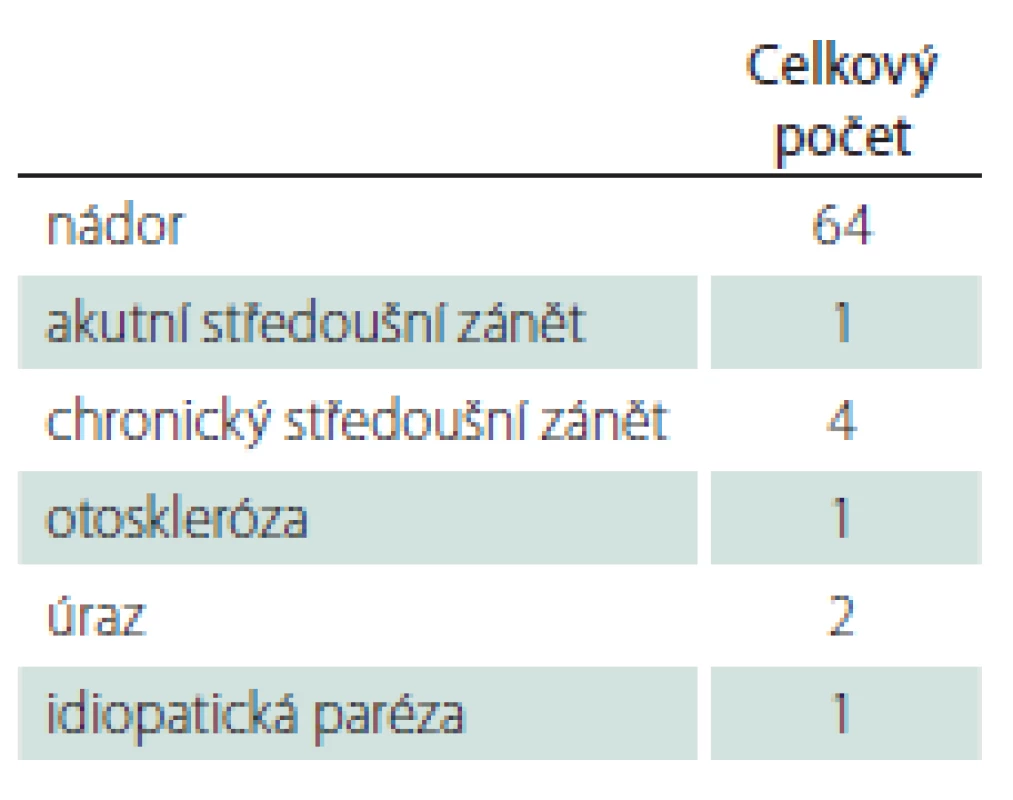
Fig. 1 Frequency of tumors according to histological type.
Primární rekonstrukce byla provedena v 60 % případů, odložená ve 40 % případů. V případě odložených rekonstrukcí byl medián odstupu mezi vznikem léze a operací 62 dní (12–926 dní). Po jednom roce dosahovaly primární rekonstrukce podle HB klasifikace průměrného zlepšení funkce lícního nervu na úroveň HB 4,16 a rekonstrukce sekundární HB 4,13. Při porovnání těchto skupin nebyl statisticky významný rozdíl shledán (p = 0,6739). Průměrná výsledná funkce lícního nervu hodnocená s odstupem minimálně 2 let byla v případě primárních rekonstrukcí HB 3,38 a ve skupině odložených HB 3,54. Ani zde nebyl rozdíl mezi oběma skupinami statisticky významný (p = 0,6689).
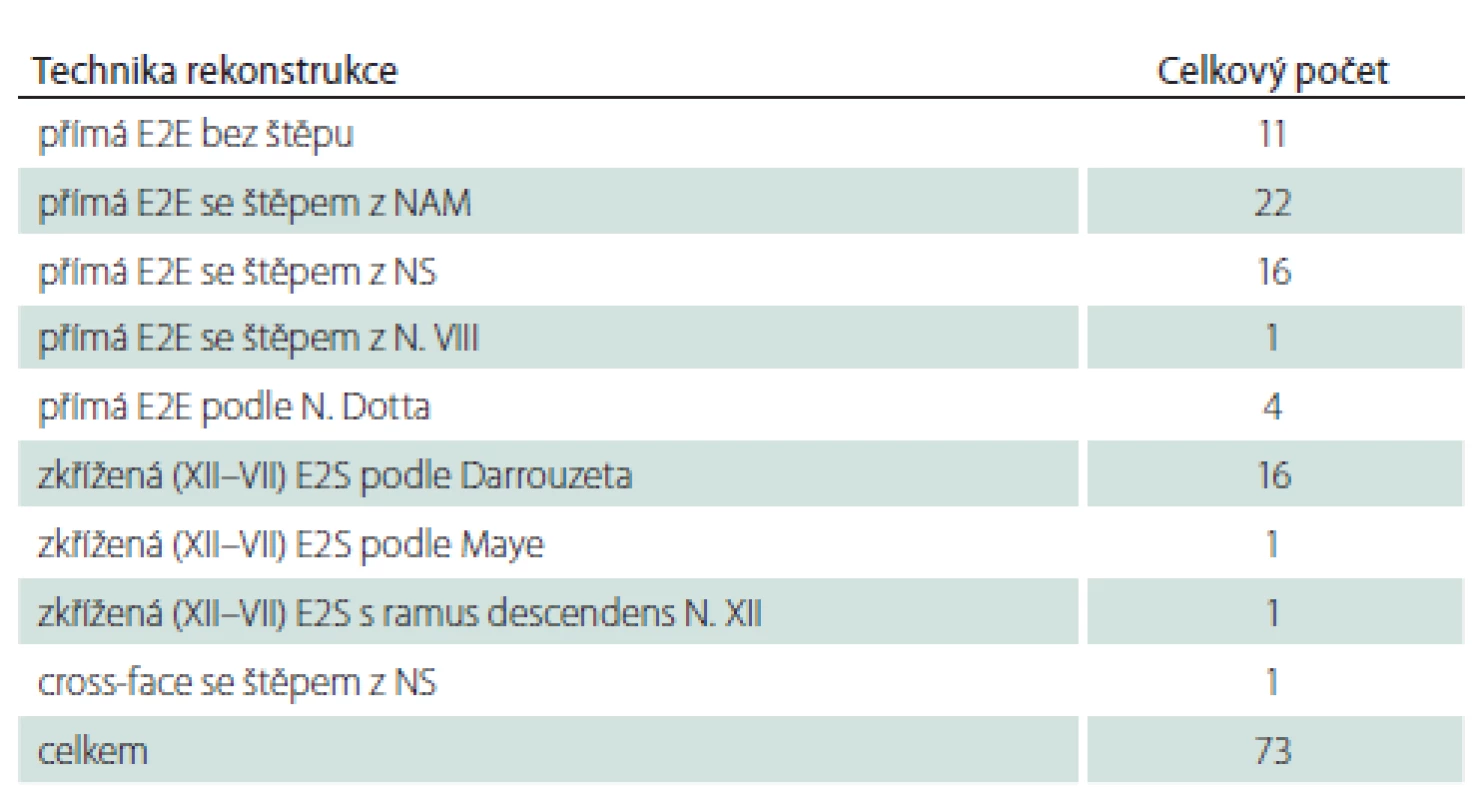
Nezkřížených/přímých rekonstrukcí bylo provedeno celkově 54. Z toho: primární anastomóza end-to-end (11 případů), anastomóza s interpozitním štěpem z NAM (22 případů), NS (16 případů), nervus vestibularis (jeden případ). Intrakraniální-extratemporální anastomóza end-to-end podle Dotta byla provedena ve čtyřech případech.
Zkřížených anastomóz bylo provedeno celkově 19. Z toho hypoglosso-faciální anastomóza podle Darrouzeta et al (16 případů), hypoglosso-faciální anastomóza podle Maye et al (jeden případ) a v modifikaci s ramus descendens nervi hypoglossi (jeden případ), cross-face anastomóza se štěpem z NS (jeden případ). Přehled rekonstrukčních technik je uveden v tab. 2.
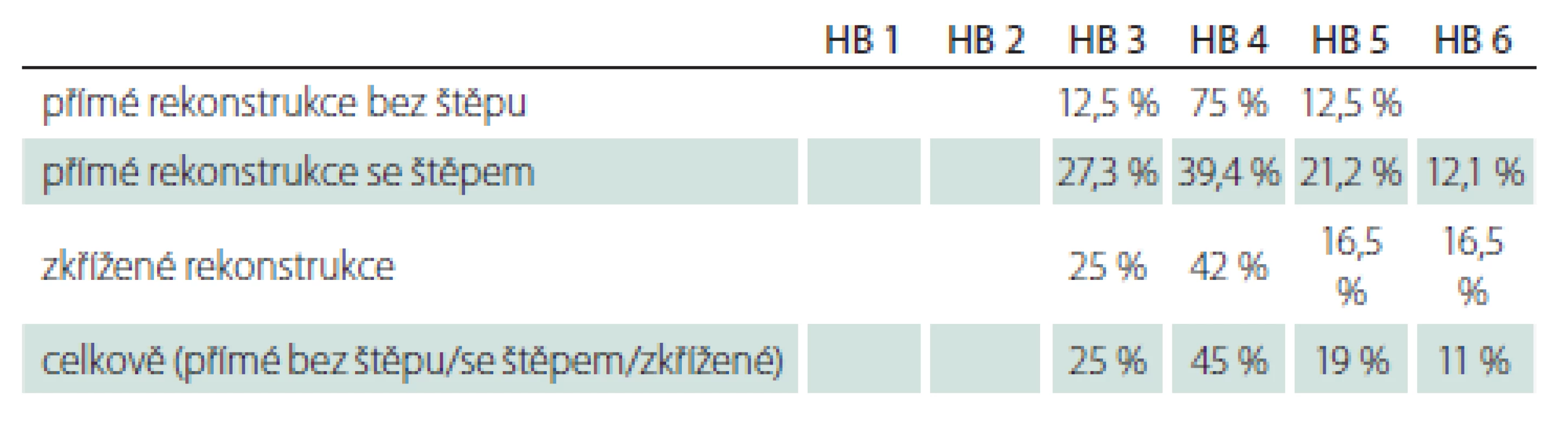
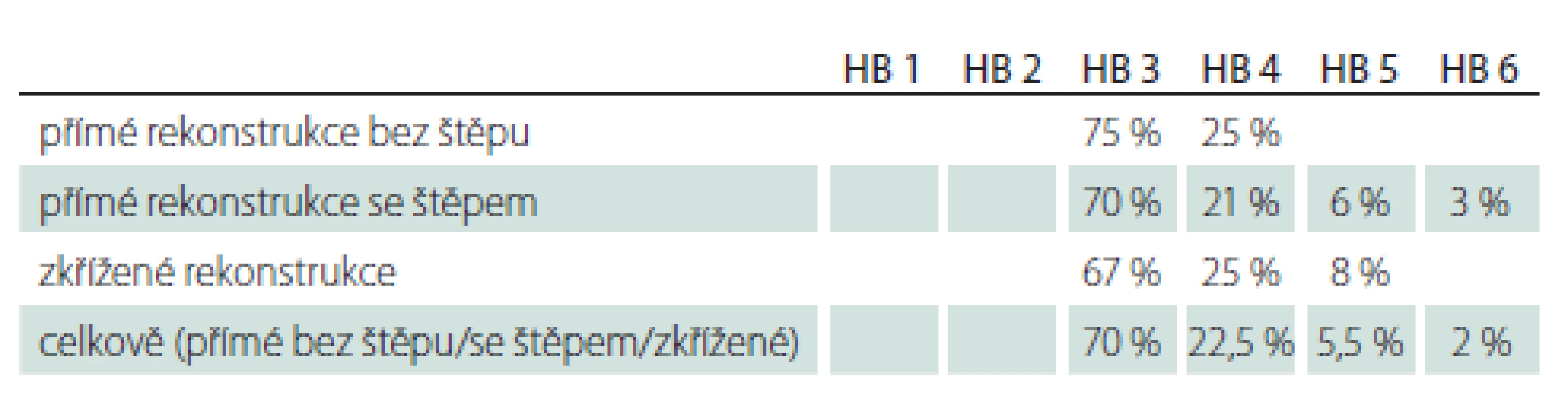
U 53 pacientů byly hodnoceny výsledky přímých a zkřížených rekonstrukcí po jednom roce a následně s odstupem minimálně 2 let po provedení anastomózy lícního nervu. Po jednom roce bylo nejvíce úspěšných rekonstrukcí (HB 3) zaznamenáno u přímých anastomóz s použitím interpozitních štěpů (27 %), poté u zkřížených rekonstrukcí (25 %) a nakonec u přímých anastomóz bez štěpu (12,5 %) (tab. 3). S odstupem více než 2 let (medián 89 měsíců) to byly rekonstrukce přímé bez štěpu (75 %), u kterých navíc nedošlo k selhání rekonstrukce (HB 6) ani v jednom případě. Následovaly rekonstrukce přímé s interpozitními štěpy (70 %) a zkřížené anastomózy (67 %) (tab. 4). Statisticky významný rozdíl mezi rekonstrukčními technikami po jednom roce (p = 0,8113) ani s odstupem nebyl shledán (p = 0,8885).
Zvlášť byly porovnávány výsledky přímých rekonstrukcí s interpozitním štěpem z NAM a NS po jednom roce (obr. 2) a s odstupem minimálně 2 let (obr. 3). Nepatrně lepší funkce lícního nervu (HB 3) po jednom roce i s odstupem dosahovaly interpozitní štěpy z NAM. Jednalo se o 29 % pacientů po jednom roce a 71 % s odstupem minimalně 2 let, u štěpů z NS to bylo 25 % po jednom roce a 66 % s odstupem minimálně 2 let. U štěpů z NAM ve srovnání s NS bylo navíc zaznamenáno o více než polovinu méně případů přetrvávající obličejové plegie po jednom roce od rekonstrukce (NAM: 6 %, NS: 17 %). Kompletní plegie se u štěpů z NAM a NS po více než 2 letech od rekonstrukce nevyskytovala ani v jednom případě. Statisticky významný rozdíl funkce lícního nervu po jednom roce (p = 0,9629) ani s odstupem minimálně 2 let (p = 0,8896) nebyl mezi štěpy z NAM a NS pozorován.
Fig. 2 Comparison of interposite grafts from NAM and NS after 1 year after surgery.
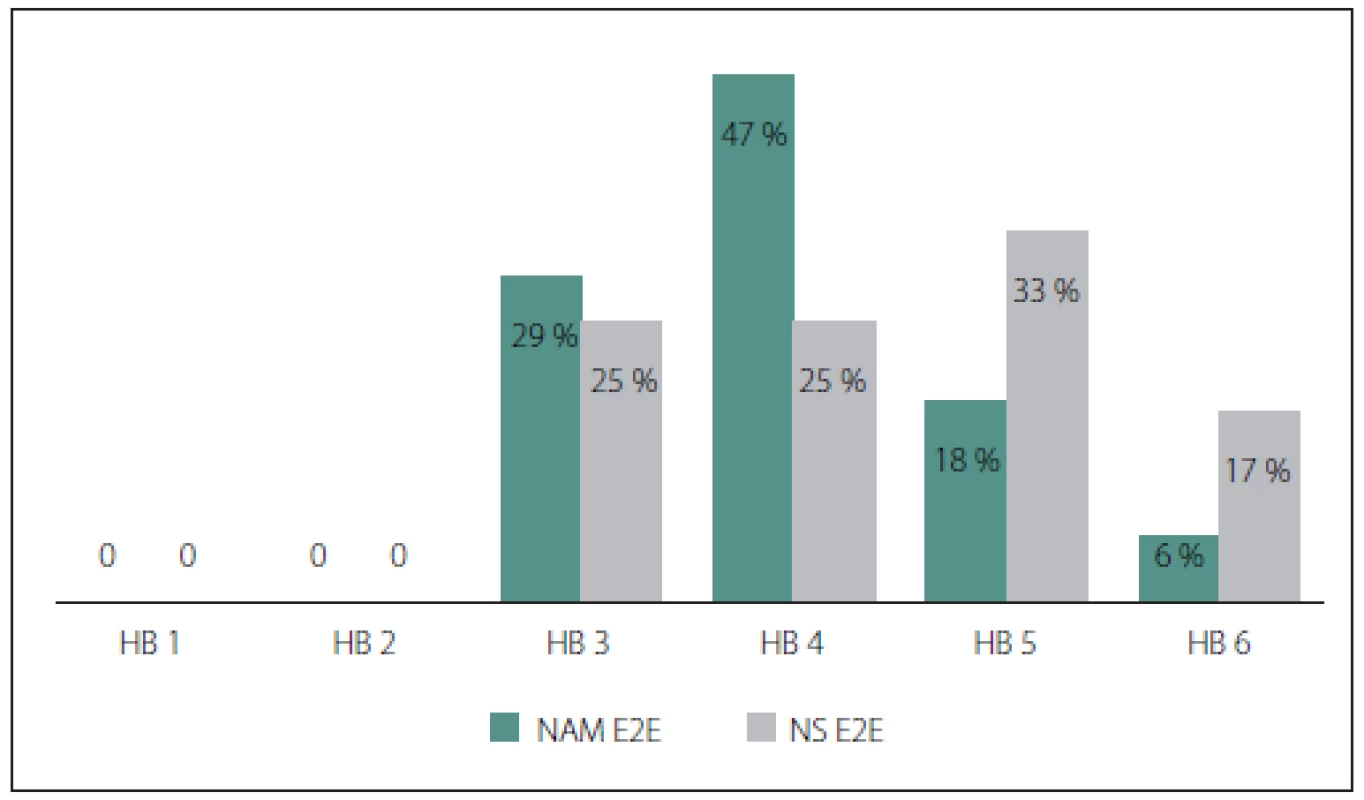
HB (1–6) –House-Brackmann classifi cation; NAM E2E – interposition graft from nervus auricularis
magnus, end-to-end suture; NS E2E – interposition graft from the sural nerve, end-to-
-end suture
Fig. 3 Comparison of interposite grafts from NAM and NS with an interval of at least two
years after surgery.
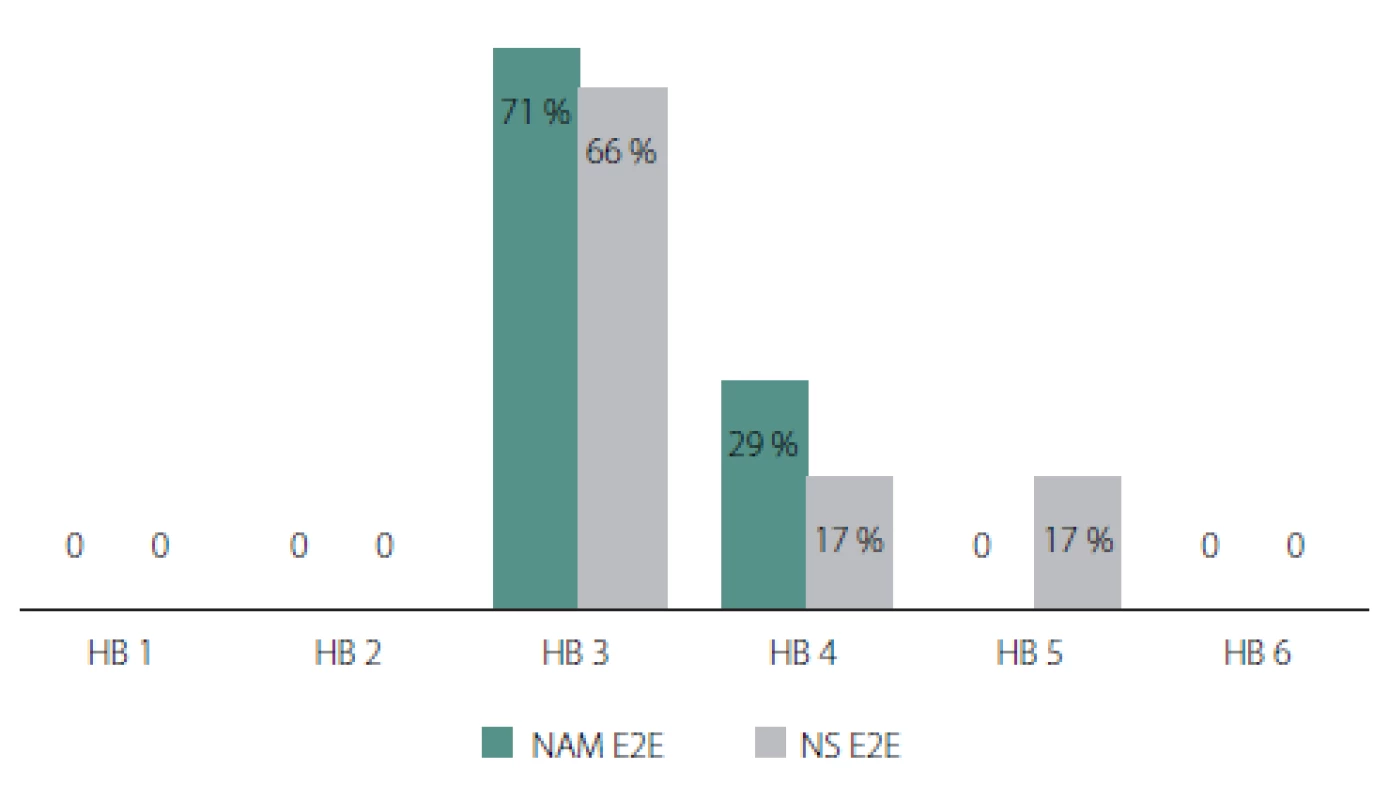
HB (1–6) –House-Brackmann classifi cation; NAM E2E – interposition graft from nervus auricularis
magnus, end-to-end suture; NS E2E – interposition graft from the sural nerve, end-to-
-end suture
Zkoumán byl také vztah mezi délkou nervového štěpu a výslednou funkcí lícního nervu. Průměrná délka štěpu z NAM byla 24 mm (nejkratší 10 mm, nejdelší 40 mm). Průměrná délka nervového štěpu z NS byla 54 mm (nejkratší 10 mm, nejdelší 120 mm). V případě interpozitního štěpu z NAM byla shledána statisticky významná korelace, tj. s délkou štěpu se horšila i výsledná funkce lícního nervu (p = 0,00145). U štěpu z NS tato závislost pozorována nebyla (p = 0,7).
Celkem u 98 % pacientů vedla rekonstrukční operace ke zlepšení funkce lícního nervu. U 70 % pacientů s odstupem minimálně 2 let od operace byla funkce lícního nervu zlepšena na úroveň HB 3. Pouze u 2 % došlo k selhání.
Tarzorafie byla provedena u 42 pacientů, z toho u 35 pacientů zároveň s rekonstrukcí lícního nervu, u sedmi pacientů byla provedena s odstupem. Ve 24 případech byla tarzorafie pro zlepšení hybnosti obličeje po čase zrušena. V 10 případech bylo do horního víčka pro zlepšení uzávěru oční štěrbiny implantováno zlaté závaží. Statodynamický závěs obličeje byl proveden celkově u pěti pacientů. Nejčastěji se jednalo o autologní štěp z fascia lata (čtyři případy), v jednom případě byl použit štěp z m. temporalis. U jednoho pacienta byla provedena blefaroplastika. Ve všech případech došlo k částečnému zlepšení symetrie obličeje.
Diskuze
Léze lícního nervu představuje bez ohledu na věk či pohlaví vážný zdravotní problém vedoucí ke zhoršení kvality života pacientů v aspektech zdravotních i sociálních. Nedílnou součástí chirurgických dovedností všech pracovišť zabývajících se resekčními operacemi v oblasti hlavy a krku, zejména baze lební, by měla být i široká paleta rekonstrukčních technik v případě, že je funkce lícního nervu poškozena.
Iatrogenní poranění lícního nervu vzniká relativně často jako komplikace chirurgické léčby nádorů mostomozečkového koutu (MMK) a příušní žlázy, dále nádorových či zánětlivých afekcí orofaciální oblasti a skalní kosti [1–3]. K této komplikaci může vzácně dojít také v případě mikrovaskulární dekomprese trojklanného nervu při léčbě jeho neuralgie, která je refrakterní k medikamentózní nebo funkční léčbě [3]. V našem případě se stejně jako v retrospektivní analýze Gabera et al nebo Hohmana et al nejčastěji jednalo o lézi vzniklou po operaci VS následovanou resekčními výkony pro benigní tumory příušní žlázy [12,13]. Mezi nejvýznamnější rizikové faktory poranění n. VII v oblasti MMK patří jeho nepříznivá pozice vůči nádoru (poloha ventro-kraniální a rostro-mediální), dále prodloužení a rozprostření nervu do plochy, cystický charakter nádoru nebo zasahování tumoru do fundu vnitřního zvukovodu [14].
Interval mezi vznikem léze a provedenou rekonstrukcí představuje významný prognostický faktor ovlivňující výslednou funkci n. VII [15]. Je popisováno, že časně provedené rekonstrukce vykazují oproti anastomózám s odstupem trvale lepších výsledků [16]. Možným vysvětlením je brzký rozvoj degenerativních změn nervové tkáně s tvorbou amputačních neuromů a jizvení okolních tkání, které funkční výsledky odložených rekonstrukcí zhoršují [5,17]. V našem případě nebyl rozdíl mezi primárními a sekundárními rekonstrukcemi pozorován. Důvodem může být skutečnost, že většina odložených rekonstrukcí byla provedena v relativně krátkém odstupu od přerušení n. VII (medián 62 dní) a případný rozdíl se tak nemusel manifestovat. Nejlepších výsledků dosahují výkony provedené přibližně do jednoho roku od vzniku obličejové parézy. Podle některých autorů lze očekávat zlepšení i v případě, že je rekonstrukce provedena se zpožděním více než 2 let [4,6]. V našem souboru byla taková rekonstrukce provedena pouze v jednom případě. Jednalo se o pacienta po exstirpaci VS s následnou zkříženou anastomózou podle Darrouzeta s odstupem 926 dní od vzniku parézy, přičemž ani po více než 13 letech u něj nebyly známky reinervace zaznamenány. Vliv pohlaví na výslednou funkci lícního nervu nebyl v našem souboru ani v dostupné literatuře popsán [18,19]. Podle některých autorů lze považovat za negativní prognostický faktor věk nad 60 let v době rekonstrukce [20–22]. V našem případě, stejně jako v řadě jiných publikací, ale tato závislost prokázána nebyla [4,18,19,23,24].
V případě dobré dostupnosti proximálního i distálního pahýlu je vždy metodou volby přímá sutura nervu [4–6]. Vlastní anastomóza může být provedena pomocí atraumatického stehu, tkáňového lepidla nebo jejich kombinací [4,5,25]. Publikováno bylo několik prací, které srovnávaly funkční výsledky rekonstrukcí s použitím fibrinových adhesiv a klasické sutury. Podle Arriaga et al dosahují lepších, avšak statisticky nesignifikantních výsledků rekonstrukční operace s adaptací pomocí stehu [26]. María Sánchez-Ocando et al udávají, že v případě anastomóz pomocí stehu dosáhlo dobrých výsledků rekonstrukce (HB 3 a 4) více než 94 % pacientů, kdežto pouze 73,6 % při použití fibrinového lepidla [19]. Výhodou stehu mohou být větší pevnost a odolnost zejména v méně stabilním prostředí, jakým je např. oblast MMK [19]. Důvodem je fakt, že anastomóza je v těchto místech na rozdíl od výkonů prováděných extradurálně vystavena nepříznivému vlivu pulzujícího likvoru. Naopak výhodou adaptace pomocí lepidla může být menší traumatizace nervové tkáně a nižší riziko rozvoje reakce na cizí těleso, v tomto případě na vlákno stehu, které může potenciálně zhoršovat proces regenerace [25,27]. V našem souboru pacientů převažovaly rekonstrukce pomocí fibrinového lepidla, a to vč. anastomóz v oblasti MMK. Stejně jako Ramos et al považujeme tento způsob za technicky jednodušší a pro stabilizaci anastomózy v oblasti MMK za vhodnější pro obvykle špatně zachovalé epineurium proximálního pahýlu znemožňující provedení sutury [25].
Pokud jsou od sebe oba pahýly vzdálené natolik, že by nebylo možné dodržet princip mikrochirurgického spojení bez napětí, je obvyklým řešením použití vmezeřeného autologního nervového štěpu, nejčastěji z NAM, NS či nervus cutaneus antebrachii lateralis/medialis [5,17,28]. Zatímco NS disponuje téměř identickými vlastnostmi jako n. VII, plocha a počet axonů NAM je přibližně poloviční [5]. Ačkoli by se mohlo zdát, že z výše uvedených důvodů není NAM k rekonstrukci vhodný, není tomu tak. Vysvětlením je skutečnost, že n. VII bývá zejména při svém průběhu v MMK často výrazně ztenčený tlakem rostoucího nádoru, díky čemuž pak lépe odpovídá vlastnostem NAM [5]. Autologní štěpy z NS ve srovnání s NAM umožňují odebrat násobně delší štěp k autotransplantaci a zároveň paralelně s přípravou štěpu pokračovat v primární resekční operaci [29,30]. Alternativu mohou představovat biologicky vstřebatelné kolagenní konduity (např. Renerve™ [Eris Lifesciences, Ahmedabad, Gujarat, Indie] nebo NeuraGen® [Integra LifeSciences, Princeton, NJ, USA]), které v léčbě periferních nervových lézí dávají příslib poměrně dobrých výsledků, přestože některé práce poukazují na jejich horší funkci ve srovnání s nervovými štěpy [31–33]. V principu se jedná o maximálně 3 cm dlouhou trubičku umožňující překlenutí defektu, která je nasunuta na proximální i distální pahýl přerušeného nervu. Mezi její hlavní výhody patří absence jizev a rozvoj senzorického deficitu v distribuční oblasti nervového štěpu [31,32]. Dobré funkce lícního nervu (HB 3) bylo v našem případě u interpozitních štěpů z NAM a NS po jednom roce i s odstupem více než 2 let dosaženo srovnatelně. V případě NAM byla prokázána statisticky významná korelace mezi délkou štěpu a výslednou funkcí n. VII, kdy se s rostoucí délkou funkce nervu zhoršuje. Tímto vztahem se zabývali i Stephanian et al, kteří obdobnou závislost u štěpů z NAM ani NS neprokázali [17]. Prasad et al publikovali výsledky rekonstrukčních operací s užitím interpozitních štěpů z NS v souboru čítajícím více než 200 pacientů převážně po operacích VS, kdy úrovně HB 3 dosáhlo 50,7 % pacientů, tedy téměř o 16 % méně než v našem případě, přičemž v literatuře je těchto výsledků dosahováno průměrně v 50–75 % případů [6,22,23].
Principem klasické hypoglosso-faciální anastomózy je spojení proximálního pahýlu n. hypoglossus a distálního konce n. VII. Její zásadní nevýhodou je rozvoj hemilinguální atrofie s poruchou polykání, žvýkání a mluvení. Sammi et al porovnávali její funkční výsledky s anastomózami podle Darrouzeta. Podíl úspěšných rekonstrukcí byl u obou technik srovnatelný, nicméně anastomózy v modifikaci podle Darrouzeta jich dosahovaly bez komplikací spojených s jednostrannou lézí n. XII, což vysvětluje i jejich upřednostnění v našem hodnoceném souboru [4]. Úspěšné reinervace na úroveň HB 3 mohou dosáhnout všechny typy hypoglosso-faciálních anastomóz [6,16]. V případě Darrouzetovy modifikace se udává 37–70 % pacientů [4,34,35]. V našem souboru bylo dosaženo srovnatelných výsledků.
Častým a zároveň velmi obtěžujícím projevem probíhající reinervace je rozvoj synkinéz [6,16]. Jedná se o mimovolní záškuby v obličeji a synchronní kontrakce jedné skupiny mimických svalů při volní aktivitě jiné svalové skupiny v důsledku aberantní regenerace n. VII. K jejich léčbě lze využít celou řadu rehabilitačních technik zahrnujících relaxační, masážní a termické procedury, dále kineziotaping, akupresuru, akupunkturu či transkutánní elektrostimulaci n. VII [36–39]. V případě selhání lze zvážit provedení parciální neurolýzy (např. m. platysma) či intramuskulární aplikace botuloxinu [40]. Pacientům, u kterých je výsledek rekonstrukční operace dlouhodobě neuspokojivý, lze nabídnout některou z reanimačních operací (statické/dynamické závěsy).
Závěr
Rekonstrukční operace představují efektivní způsob léčby léze lícního nervu umožňující zlepšení nebo alespoň zmírnění obtíží u většiny pacientů. V případě neúspěchu by měly být vždy zvažovány metody korekční chirurgie. Statisticky významný rozdíl ve funkci lícního nervu v závislosti na použité technice nebyl prokázán.
Etické aspekty
Studie nepodléhá schválení etickou komisí.
Grantová podpora
Práce byla podpořena grantem GA UK Univerzity Karlovy, č. 874120, a Centrem nádorové ekologie, MŠMT.
Poděkování
Autoři děkují MDDr. Milanu Drahošovi za statistickou analýzu dat.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
MUDr. Jan Lazák
Klinika otorinolaryngologie
a chirurgie hlavy a krku
1. LF UK a FN Motol
V Úvalu 84
150 06 Praha
e-mail: jan.lazak@fnmotol.cz
Přijato k recenzi: 5. 5. 2022
Přijato do tisku: 15. 9. 2022
Zdroje
1. Campero A, Socolovsky M. Facial reanimation by means of the hypoglossal nerve: anatomic comparison of different techniques. Neurosurgery 2007; 61 (3 Suppl): 41–49. doi: 10.1227/01.neu.0000289710.954 26.19.
2. Mifková A, Živicová V, Chovanec M et al. Osteomyelitis centrální části lební baze. Otorinolaryngol Foniatr 2018; 67 (1): 32–35.
3. Gezercan Y, Acik V, Arslan B et al. The efficiency of micro-vascular decompression versus micro-vascular decompression with partial sensory rhizotomy for classical trigeminal neuralgia – a retrospective analysis of 58 patients. Cesk Slov Neurol N 2020; 83/116 (5): 544–549. doi: 10.14735/amcsnn2020544.
4. Samii M, Alimohamadi M, Khouzani RK et al. Comparison of direct side-to-end and end-to-end hypoglossal-facial anastomosis for facial nerve repair. World Neurosurg 2015; 84 (2): 368–375. doi: 10.1016/j.wneu.2015.03.029.
5. Vachata P, Sameš M. Lícní nerv: anatomie, patologie, léčba. Praha: Mladá Fronta 2016.
6. Malik TH, Kelly G, Ahmed A et al. A comparison of surgical techniques used in dynamic reanimation of the paralyzed face. Otol Neurotol 2005; 26 (2): 284–291. doi: 10.1097/00129492-200503000-00028.
7. Dott NM. Facial nerve reconstruction by Graft bypassing the Petrous bone. Arch Otolaryngol 1963; 78: 426–428. doi: 10.1001/archotol.1963.00750020438003.
8. Darrouzet V, Dutkiewicz J, Chambrin A et al. Hypoglosso-facial anastomosis: results and technical development towards end-to-side anastomosis with rerouting of the intra-temporal facial nerve (modified May technique). Rev Laryngol Otol Rhinol (Bord) 1997; 118 (3): 203–210.
9. May M, Sobol SM, Mester SJ. Hypoglossal-facial nerve interpositional-jump graft for facial reanimation without tongue atrophy. Otolaryngol Head Neck Surg 1991; 104 (6): 818–825. doi: 10.1177/019459989110400609.
10. Fik Z, Kraus J, Cada Z et al. Hemihypoglossal-facial nerve anastomosis: results and electromyographic characterization. Eur Arch Otorhinolaryngol 2022; 279 (1): 467–479. doi: 10.1007/s00405-021-06893-4.
11. Scaramella LF. Anastomosis between the two facial nerves. Laryngoscope 1975; 85 (8): 1359–1366. doi: 10.1288/00005537-197508000-00012.
12. Gaber A, Taher MF, Wahed MA. Quantifying facial paralysis using the Kinect v2. Annu Int Conf IEEE Eng Med Biol Soc 2015; 2015: 2497–2501. doi: 10.1109/EMBC.2015. 7318899.
13. Hohman MH, Hadlock TA. Etiology, diagnosis, and management of facial palsy: 2000 patients at a facial nerve center. Laryngoscope 2014; 124 (7): E283–E293. doi: 10.1002/lary.24542.
14. Fík Z, Chovanec M, Zvěřina Z et al. Funkce lícního nervu po mikrochirurgické léčbě vestibulárního schwannomu. Cesk Slov Neurol N 2017; 80/113 (5): 545–551. doi: 10.14735/amcsnn2017545.
15. Ozmen OA, Falcioni M, Lauda L et al. Outcomes of facial nerve grafting in 155 cases: predictive value of history and preoperative function. Otol Neurotol 2011; 32 (8): 1341–1346. doi: 10.1097/MAO.0b013e31822e9 52d.
16. Condie D, Tolkachjov SN. Facial nerve injury and repair: a practical review for cutaneous surgery. Dermatol Surg 2019; 45 (3): 340–357. doi: 10.1097/DSS.00000 00000001773.
17. Stephanian E, Sekhar LN, Janecka IP et al. Facial nerve repair by interposition nerve graft: results in 22 patients. Neurosurgery 1992; 31 (1): 73–76. doi: 10.1227/00006123-199207000-00010.
18. Dziedzic TA, Kunert P, Marchel A. Hemihypoglossal-facial nerve anastomosis for facial nerve reanimation: case series and technical note. World Neurosurg 2018; 118: e460–e467. doi: 10.1016/j.wneu.2018.06. 217.
19. Sanchez-Ocando M, Gavilan J, Penarrocha J et al. Facial nerve repair: the impact of technical variations on the final outcome. Eur Arch Otorhinolaryngol 2019; 276 (12): 3301–3308. doi: 10.1007/s00405-019-056 38-8.
20. Brown PD, Eshleman JS, Foote RL et al. An analysis of facial nerve function in irradiated and unirradiated facial nerve grafts. Int J Radiat Oncol Biol Phys 2000; 48 (3): 737–743. doi: 10.1016/s0360-3016 (00) 00721-5.
21. Guntinas-Lichius O, Streppel M, Stennert E. Postoperative functional evaluation of different reanimation techniques for facial nerve repair. Am J Surg 2006; 191 (1): 61–67. doi: 10.1016/j.amjsurg.2005.05.054.
22. Prasad SC, Balasubramanian K, Piccirillo E et al. Surgical technique and results of cable graft interpositioning of the facial nerve in lateral skull base surgeries: experience with 213 consecutive cases. J Neurosurg 2018; 128 (2): 631–638. doi: 10.3171/2016.9.JNS16997.
23. Wang Z, Zhang Z, Huang Q et al. Long-term facial nerve function following facial reanimation after translabyrinthine vestibular schwannoma surgery: a comparison between sural grafting and VII-XII anastomosis. Exp Ther Med 2013; 6 (1): 101–104. doi: 10.3892/etm.2013.1120.
24. Eaton DA, Hirsch BE, Mansour OI. Recovery of facial nerve function after repair or grafting: our experience with 24 patients. Am J Otolaryngol 2007; 28 (1): 37–41. doi: 10.1016/j.amjoto.2006.06.009.
25. Ramos DS, Bonnard D, Franco-Vidal V et al. Stitchless fibrin glue-aided facial nerve grafting after cerebellopontine angle schwannoma removal: technique and results in 15 cases. Otol Neurotol 2015; 36 (3): 498–502. doi: 10.1097/MAO.0000000000000408.
26. Arriaga MA, Brackmann DE. Facial nerve repair techniques in cerebellopontine angle tumor surgery. Am J Otol 1992; 13 (4): 356–359.
27. Bozorg Grayeli A, Mosnier I, Julien N et al. Long- -term functional outcome in facial nerve graft by fibrin glue in the temporal bone and cerebellopontine angle. Eur Arch Otorhinolaryngol 2005; 262 (5): 404–407. doi: 10.1007/s00405-004-0829-6.
28. Humphrey CD, Kriet JD. Nerve repair and cable grafting for facial paralysis. Facial Plast Surg 2008; 24 (2): 170–176. doi: 10.1055/s-2008-1075832.
29. Werner C, D’Antoni AV, Iwanaga J et al. A comprehensive review of the great auricular nerve graft. Neurosurg Rev 2021; 44 (4): 1987–1995. doi: 10.1007/s10143-020-01426-9.
30. Lee MC, Kim DH, Jeon YR et al. Functional outcomes of multiple sural nerve grafts for facial nerve defects after tumor-ablative surgery. Arch Plast Surg 2015; 42 (4): 461–468. doi: 10.5999/aps.2015.42.4.461.
31. Hayakawa N, Matsumine H, Fujii K et al. Facial nerve regeneration with bioabsorbable collagen conduits filled with collagen filaments: an experimental study. Regen Ther 2021; 18: 302–308. doi: 10.1016/j.reth.2021.08.006.
32. di Summa PG, Kingham PJ, Campisi CC et al. Collagen (NeuraGen®) nerve conduits and stem cells for peripheral nerve gap repair. Neurosci Lett 2014; 572: 26–31. doi: 10.1016/j.neulet.2014.04.029.
33. Mauch JT, Bae A, Shubinets V et al. A systematic review of sensory outcomes of digital nerve gap reconstruction with autograft, allograft, and conduit. Ann Plast Surg 2019; 82 (4S Suppl 3): S247–S255. doi: 10.1097/SAP.0000000000001851.
34. Dabiri S, Khorsandi Ashtiani M, Moharreri M et al. Results of end-to-side hypoglossal-facial nerve anastomosis in facial paralysis after skull base surgery. Iran J Otorhinolaryngol 2020; 32 (110): 133–138. doi: 10.22038/ijorl.2019.36294.2194.
35. Tomáš R, Klener J. Hemihypoglossofaciální anastomóza – tři kazuistiky. Cesk Slov Neurol N 2015; 78/111 (5): 585–590.
36. Husseman J, Mehta RP. Management of synkinesis. Facial Plast Surg 2008; 24 (2): 242–249. doi: 10.1055/s-2008-1075840.
37. Kan-Suen PU, Ching-Shan-Wong JS, Hoi-Ting So K. Acupuncture as part of iatrogenic facial nerve palsy rehabilitation-first report. World Neurosurg 2020; 140: e343–e347. doi: 10.1016/j.wneu.2020.05.079.
38. Sun ZH, Tian YP, Tan YF et al. Effectiveness of kinesio taping on peripheral facial paralysis: a protocol for systematic review and meta-analysis. Medicine (Baltimore) 2020; 99 (46): e23090. doi: 10.1097/MD.0000000 000023090.
39. Volk GF, Thielker J, Moller MC et al. Tolerability of facial electrostimulation in healthy adults and patients with facial synkinesis. Eur Arch Otorhinolaryngol 2020; 277 (4): 1247–1253. doi: 10.1007/s00405-020-05818-x.
40. Heydenrych I. The treatment of facial asymmetry with botulinum toxin: current concepts, guidelines, and future trends. Indian J Plast Surg 2020; 53 (2): 219–229. doi: 10.1055/s-0040-1715189.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2022 Číslo 5
Nejčtenější v tomto čísle
- Onemocnění bederní páteře – nová neurologická nemoc z povolání
- Cenobamát
- Gyrus dentatus – anatomie, cévní zásobení, funkce a neuropatologie
- Karotický web
