Kdy operovat zlomeniny spánkové kosti?
When to Operate on Temporal Bone Fractures?
Aim:
To evaluate the possibilities and indications of surgical treatment of temporal bone fracture and verify concordance with international experience.
Methods:
Eleven patients treated surgically for temporal bone fracture at the Department of Otorhinolaryngology and Head and Neck Surgery, University Hospital Hradec Králové in 2011–2016 were evaluated retrospectively. Fractures in the petrous and non-petrous part with and without otic capsule involvement were distinguished according to the high-resolution computed tomography scans and the performed surgical treatment was evaluated.
Results:
Four patients had a fracture in the non-petrous part, 7 patients had a fracture in the petrous part, otic capsule was involved in 6 out of these 7 patients. Decompression of facial nerve was carried out in 6 patients. Subtotal petrosectomy was primarily used in 4 patients and secondarily after facial nerve decompression in 1 patient. In another patient, facial nerve decompression and subtotal petrosectomy was performed simultaneously. Posttraumatic cholesteatoma was found in 2 out of 6 subtotal petrosectomy surgeries, from those one patient was after preceding decompression of facial nerve. Previous purulent meningitis was present in 4 patients.
Discussion:
Decompression of facial nerve in selected patients with facial nerve palsy is an indication for early surgical treatment of temporal bone fractures. Elective subtotal petrosectomy is considered in fractures in the petrous part involving the otic capsule with the aim of preventing posttraumatic otogenic meningitis. It is mainly indicated in patients with posttraumatic otogenic meningitis or patients with posttraumatic decompression of the facial nerve with concurrent deafness.
Key words:
skull base fractures – temporal bone – meningitis – facial nerve – petrosectomy
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Chinese summary - 摘要
何时手术治疗颞骨骨折?目标:
评估手术治疗颞骨骨折的可能性和适应证,并验证其与国际经验的一致性。
方法:
回顾性分析了2011 - 2016年在赫拉德茨 - 克拉洛韦大学医院耳鼻咽喉头颈外科接受手术治疗颞骨骨折的11名患者。根据高分辨率计算机断层扫描对涉及或不涉及耳囊的岩部和非岩部位的骨折进行鉴别,并对所执行的手术治疗进行评估。
结果:
4例患者在非岩骨部位发生骨折,7例患者是岩部骨折,并且7例患者中有6例患者涉及耳囊。 6例患者进行了面神经减压。 次全切除术主要用于4例患者,其次用于1例面神经减压术后患者。 其它患者同时行面神经减压和次全切除术。6例次全切除手术中发现有2例患有外伤性胆脂瘤,其中一名患者在面神经减压之后。有4例患者先前出现了脓性脑膜炎。
讨论:
面神经麻痹患者的面神经减压术是颞骨骨折早期手术治疗的一种适应症。在涉及耳囊的岩骨部位骨折中考虑选择次全切除术,目的是防止创伤后的耳源性脑膜炎。主要表现在创伤后耳源性脑膜炎患者或创伤后面神经减压术伴有并发性耳聋的患者。
关键词:
颅底骨折 - 颞骨 - 脑膜炎 - 面神经 - 岩部切除术
Autoři:
Viktor Chrobok 1
; Michal Černý 1
; Jana Šatanková 1
; Jan Mejzlík 1
; Jana Dědková 2; M. Kanta 3; L. Školoudík 1
Působiště autorů:
LF UK a FN Hradec Králové
Klinika otorinolaryngologie
LF UK a FN Hradec Králové
a chirurgie hlavy a krku
1; LF UK a FN Hradec Králové
Radiodiagnostická klinika
2; LF UK a FN Hradec Králové
Neurochirurgická klinika
3
Vyšlo v časopise:
Cesk Slov Neurol N 2017; 80(6): 685-689
Kategorie:
Původní práce
doi:
https://doi.org/10.14735/amcsnn2017685
Souhrn
Cíl:
Zhodnotit možnosti a indikace chirurgické léčby zlomenin spánkové kosti.
Soubor a metodika:
Retrospektivně byl hodnocen soubor 11 nemocných se zlomeninou spánkové kosti operovaných v letech 2011 až 2016. Na základě vyšetření spánkové kosti výpočetní tomografií s vysokým rozlišením (HRCT) byly rozlišeny zlomeniny nepetrózní a petrózní s postižením či nepostižením otické kapsuly a byla hodnocena provedená chirurgická léčba.
Výsledky:
U 4 nemocných byla přítomna zlomenina nepetrózní, u 7 nemocných petrózní (6 pacientů s lomnou linií přes otickou kapsulu a u 1 pacienta mimo ni). Dekomprese lícního nervu byla provedena u 6 nemocných. Subtotální petrosektomie primárně u 4 nemocných a v druhé době po dekompresi lícního nervu u 1 nemocného. U dalšího 1 pacienta byla současně v jedné době provedena dekomprese lícního nervu a subtotální petrosektomie. U 6 subtotálních petrosektomií byl u 2 nemocných přítomen posttraumatický cholesteatom, z nich 1 nemocný byl po předešlé dekompresi lícního nervu, a u 4 nemocných předcházela purulentní meningitida.
Závěry:
Indikací k časné chirurgické léčbě zlomenin spánkové kosti je dekomprese lícního nervu u vybraných nemocných s obrnou lícního nervu. Elektivní chirurgie v podobě subtotální petrosektomie je zvažována u petrózních zlomenin jdoucích přes otickou kapsulu s cílem prevence a léčby poúrazové otogenní meningitidy. Především je indikována u nemocných s poúrazovou otogenní meningitidou nebo u poúrazové dekomprese lícního nervu se současnou hluchotou.
Klíčová slova:
fraktury baze lební – spánková kost – meningitida – nervus facialis – petrosektomie
Úvod
Klasické dělení zlomenin spánkových kostí na příčné, podélné, šikmé a tříštivé je udáváno podle směru linie lomu k ose pyramidy spánkové kosti.
Podélná zlomenina jdoucí paralelně s dlouhou osou pyramidy, přes střední ucho a mediálně obvykle končící ve foramen lacerum se vyskytuje v 70– 90 % a v 10– 25 % bývá spojena s dočasnou obrnou lícního nervu. Současně bývají přítomny lacerace kůže zevního zvukovodu, perforace bubínku a přerušení řetězu sluchových kůstek. Při úrazu úder směřuje na temporoparietální oblast.
Příčná zlomenina prochází kolmo na osu pyramidy, postihuje vestibulární akvadukt, vnitřní zvukovod, foramen spinosum a v polovině případů kostěný labyrint vnitřního ucha, má četnost 10– 30 % a v 50 % bývá spojena s trvalou obrnou lícního nervu. Směr úderu úrazového děje je okcipitofrontální.
Recentní studie [1,2] při použití výpočetní tomografie (CT) spánkové kosti s využitím high-resolution algoritmu (HRCT) doporučují využít klasifikace podle lokalizace lomné linie ve vztahu k postižené části spánkové kosti na nepetrózní a petrózní (tab. 1). Nová klasifikace lépe koreluje s klinickou symptomatologií pacienta, především se závažností postižení sluchu a výskytem parézy lícního nervu. Nepetrózní zlomeniny rozlišují postižení šupiny kosti spánkové (squama), mastoidu a tympanické kosti. Petrózní zlomeniny se dělí dle přítomnosti postižení otické kapsuly (labyrint, kochlea, vestibulum a polokruhovité kanálky).

Laterobazální poranění může být spojeno s intrakraniálním krvácením, kontuzí mozku, s poraněním mozkových obalů a likvoreou, meningitidou, nedoslýchavostí, závratí a obrnou hlavových nervů, především lícního nervu. V dětském věku se vzhledem k nedokončené osifikaci spánkové kosti vyskytují dané komplikace méně často.
Z hlediska postižení sluchu jsou zlomeniny nepetrózní a petrózní bez postižení otické kapsuly spojeny především s převodní nedoslýchavostí. Naopak petrózní s postižením otické kapsuly způsobují percepční nedoslýchavost a většinou hluchotu.
Obecně nejčastější lézí lícního nervu je idiopatická Bellova obrna – vyskytuje se asi v 50 %. Traumatické postižení lícního nervu, které je způsobeno úrazem spánkové kosti, má četnost 20 %. Postižení lícního nervu je častější u petrózních zlomenin (20 %), u nepetrózních asi v 15 % případů. Obrna lícního nervu u zlomenin spánkové kosti dětí se objevuje pouze u 3 % úrazů.
Léčba zlomenin spánkové kosti se rozděluje na konzervativní a chirurgickou. Konzervativní léčba se skládá z observace celkového stavu a vědomí pacienta. V případě výtoku z ucha se provádí sterilní ošetřování zevního zvukovodu, podávají se antibiotika, antiemetika, antivertiginózní léky, kortikoidy a v případě potřeby se aplikuje antiedematózní léčba. Pokud je třeba, následuje konzervativní nebo chirurgická rehabilitace poruchy sluchu a obrny lícního nervu.
Chirurgická léčba v současné době patří do managementu péče o nemocné s laterobazálním poraněním, ale je indikována pouze individuálně. Z časového hlediska lze chirurgickou léčbu dělit na okamžitou, časnou a elektivní. Okamžitá chirurgická léčba je doporučena u život ohrožujících stavů (herniace mozku, masivní krvácení). Časná operace (řádově týdny) je indikována u obrny lícního nervu přítomné bezprostředně po úraze s prognosticky nepříznivým výsledkem elektromyografie. Časná léčba zlomenin spánkové kosti může být také indikována pro konzervativně neřešitelnou otolikvoreu. Elektivní operace slouží k řešení převodní nedoslýchavosti a k prevenci vzniku otogenní purulentní meningitidy [3]. Předmětem našeho sdělení je hodnocení chirurgicky léčených nemocných se zlomeninou spánkové kosti.
Vlastní pozorování
Na Klinice otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové bylo v letech 2011–2016 operováno celkem 11 nemocných pro zlomeninu spánkové kosti. V souboru bylo 8 mužů a 3 ženy. Věk dospělých nemocných byl v rozmezí 21–78 let, ve sledované skupině bylo jedno dítě ve věku 2 roky. Zlomenina postihla 8× levou stranu a 3× pravou stranu. U 4 nemocných byla přítomna zlomenina nepetrózní (4 mastoidní, 2 tympanická) a u 7 nemocných zlomenina petrózní (6 přes otickou kapsulu a 1 mimo otickou kapsulu).
Dekomprese lícního nervu byla provedena u 6 nemocných, subtotální petrosektomie primárně u 4 nemocných a v druhé době po dekompresi lícního nervu u 1 nemocného. U dalšího 1 nemocného byla v jedné době provedena dekomprese lícního nervu a současně subtotální petrosektomie (tab. 2, 3, obr. 1).
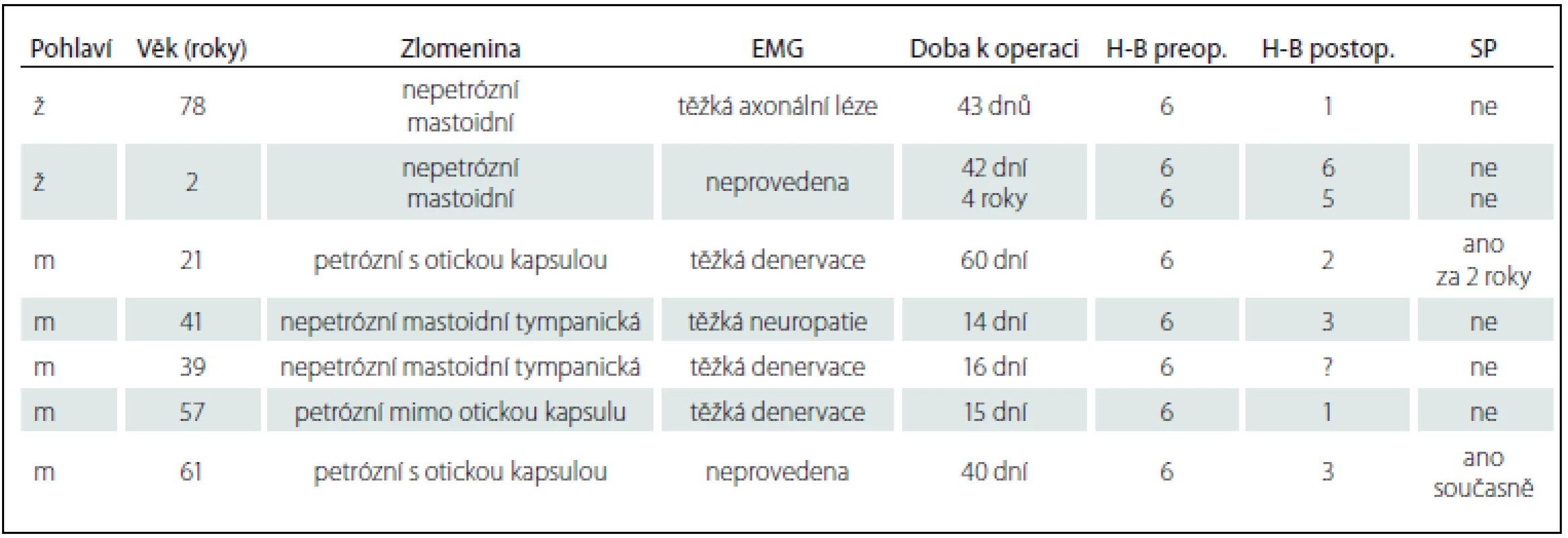


Obrny lícního nervu hodnotíme pomocí skórovacího systému dle House a Brackmanna (H-B) v 6 stupních. Elektromyografie (EMG) lícního nervu byla provedena u 5 nemocných vždy s nálezem těžké denervace. U 2 nemocných s parézou lícního nervu nebyla EMG provedena, v 1 případě pro nespolupráci dítěte, v druhém případě pro již indikovanou subtotální petrosektomii. U všech 7 dekompresí lícního nervu byl volen přístup transkortikální transmastoidní s dekompresí tympanického úseku a mastoidního úseku lícního nervu. U všech nemocných byla před dekompresí lícního nervu přítomna kompletní obrna lícního nervu (H-B VI). Po operaci došlo k úpravě na H-B I u 2 nemocných, H-B II u 1 nemocného, H-B III u 2 nemocných, 1 nemocný se nedostavil na kontrolu. Po dekompresi lícního nervu v tympanickém úseku a v horní části mastoidního úseku u 2letého dítěte se obrna lícního nervu neupravovala a po 4 letech vznikl cholesteatom ve středoušní dutině. Při sanaci chronického zánětu bylo zjištěno přerušení lícního nervu v dolní části mastoidního úseku, která původně nebyla revidována. Lícní nerv byl při revizi transponován anteriorně před jamku oválného okénka a byla provedena mikrosutura nervu. Po půl roce se postupně zlepšila funkce lícního nervu na stupeň H-B V.
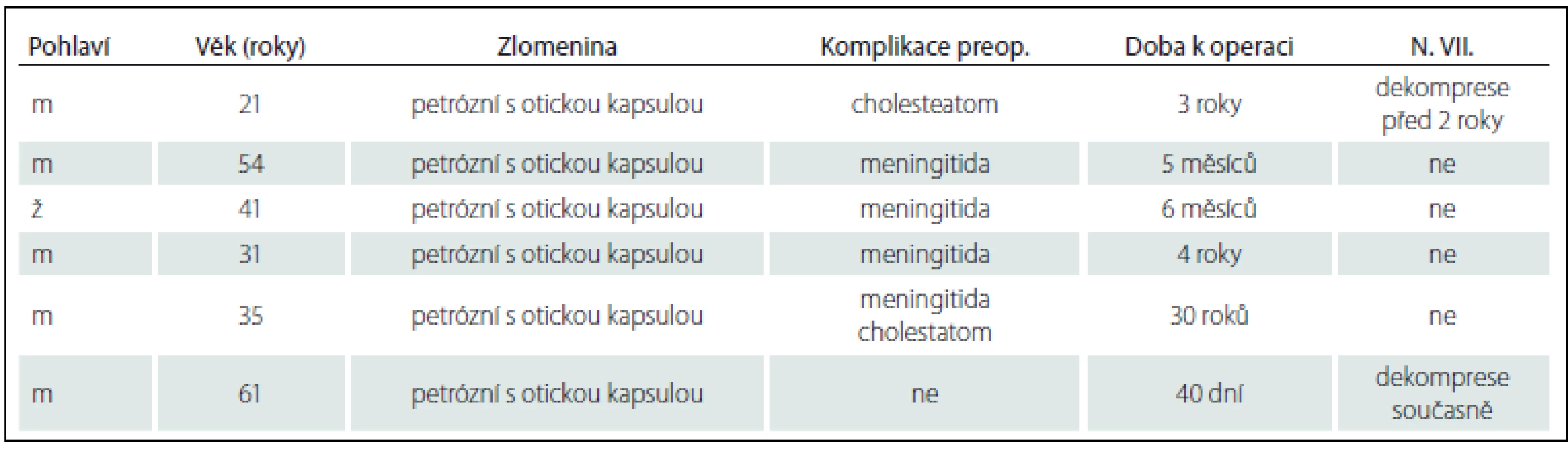
U 6 pacientů podstupujících subtotální petrosektomii byl ve 2 případech přítomen posttraumatický cholesteatom, z nich 1 nemocný byl po předešlé dekompresi lícního nervu a u 4 nemocných předcházela operaci purulentní meningitida.
Diskuze
Zlomeniny spánkové kosti jsou součástí poranění hlavy. Vlastní zlomenina spánkové kosti má však u řady nemocných druhotnou důležitost. Primární je léčba poranění centrálního nervového systému a krční páteře. U úrazů mozku se současně vyskytují zlomeniny baze lební ve 23– 66 % a vlastní zlomenina spánkové kosti ve 3– 5 %. Zlomeniny temporální kosti jsou přítomny v 71– 81 % u mužů, převažuje tupé trauma v 87– 90 % a jednostranné postižení v 85– 90 %. Ve 45– 47 % jsou příčinou autohavárie, pády u 31– 33 %, napadení v 11– 12 % [4]. Poranění spánkové kosti může být spojeno s poruchou sluchu, rovnováhy, obrnou lícního nervu a otolikvoreou. Hemotympanon nebo krev v zevním zvukovodu jsou součástí typického otoskopického nálezu, vyskytují se až v 90 %. Převodní nedoslýchavost je přítomna u 50– 60 % zlomenin, které nejdou přes otickou kapsulu. Zlomeniny postihující otickou kapsulu se vyskytují do 7 %. Při porušení otické kapsuly je riziko obrny lícního nervu 2×, likvorey 4× a percepční nedoslýchavosti 7× častější než u ostatních zlomenin spánkové kosti. Úmrtí u zlomenin spánkové kosti je uváděno až v 18 %, především závisí na postižení centrálního nervového systému [4,5].
Chirurgická léčba u zlomenin spánkové kostí není častá. Pokud je indikována, je možné ji z časového hlediska dělit na okamžitou, časnou a elektivní.
Okamžitá chirurgická léčba je doporučena u herniace mozku do středoušní dutiny (encefalokéla) nebo u masivního krvácení arteriálního (a. carotis interna) či venózního (sinus sigmoideus). U žádného nemocného našeho souboru nebyla provedena okamžitá chirurgická léčba.
Časná operace (řádově týdny) slouží k řešení poúrazových obrn lícního nervu a likvorey. U pacientů s parézou lícního nervu provádí otolaryngolog klinickou topodiagnostiku postižení nervu, která spolu s vyšetřením HRCT umožní identifikovat místo léze. Intratemporální úsek lícního nervu se dělí na tři segmenty: labyrintový, tympanický a mastoidní. V jednotlivých segmentech se liší průsvit Fallopiova kanálu a jeho vyplnění lícním nervem.
Schirmerův test slouží k vyšetření funkce slzné žlázy a n. petrosus major. Stapediální reflexy, které jsou součástí vyšetření tympanometrie, posoudí stav funkce n. stapedius. Vyšetření chuti na předních dvou třetinách jazyka hodnotí funkci chorda tympani. Extratemporální větve lícního nervu vyšetříme posouzením mimiky obličeje. Po zhodnocení obličeje v klidu je vhodné postupné vyšetření jednotlivých větví odshora dolů: zvednuté obočí, těsné zavření očí, nafouklé tváře, velký úsměv a napnutí krku. Tíže postižení lícního nervu je většinou uváděna pomocí House-Brackmannova skóre. Popsáno je 6 stupňů: normální funkce, mírná dysfunkce, střední dysfunkce, nižší stupeň těžké dysfunkce, těžká dysfunkce a žádný pohyb.
Podle lokalizace léze lícního nervu jsou doporučeny různé chirurgické přístupy k postiženému nervu. V případě obrny lokalizované distálně od ganglion geniculli je volen přístup retroaurikulární transmastoidní k dekompresi mastoidního úseku lícního nervu. Při dekompresi tympanického úseku je třeba současně vyjmout kovadlinku s její následnou interpozicí mezi hlavičku třmínku a rukojeť kladívka nebo bubínek. V tympanickém úseku bývá lícní nerv nejčastěji postižen v oblasti processus cochleariformis. U postižení lícního nervu proximálně od ganglion geniculli bez postižení percepční složky sluchu (vnitřní ucho) je vhodný přístup přes střední jámu k dekompresi labyrintového a tympanického úseku lícního nervu. V případě současné hluchoty je doporučen přístup transmastoidní, translabyrintální, kdy je možné provést dekompresi všech 3 úseků lícního nervu [3,6].
V rozhodování pro chirurgickou léčbu obrny lícního nervu je klíčové posouzení klinického stavu funkce lícního nervu, axiální a koronární zobrazení HRCT v kombinaci s EMG. Vlastní operace je indikována u obrny lícního nervu přítomné bezprostředně po úrazu, kdy současně nedochází ke zlepšení funkce lícního nervu při konzervativní léčbě a dle EMG je přítomen pokles funkce nervu na < 10 % nebo nedochází ke zlepšení funkce lícního nervu při EMG vyšetření s časovým odstupem několika týdnů. Operační revizi podporuje signifikantní nález zlomeniny jdoucí přes kanál lícního nervu [7]. U peroperačně celistvého lícního nervu je provedena dekomprese v příslušném intratemporálním segmentu. Většinou se jedná o tympanický a mastoidní úsek, dekomprese labyrintového úseku je spojena s rizikem poškození percepční složky sluchu. U přerušeného nervu je indikována rekonstrukční sutura nebo náhrada interpozicí části nervu.
Dle Darrouzet et al [8] je nejčastější místo postižení lícního nervu v oblasti ganglion geniculli (66 %) a ke kompletnímu přerušení lícního nervu dochází vzácně (13 %). Při dekompresi lícního nervu je kontroverzní vlastní otevření nervové pochvy. Někteří autoři doporučují pouze dekompresi bez otevření nervové pochvy, jelikož discize pochvy může vést k poranění jednotlivých axonů. Pokud je poraněno více než 50 % axonů nervu, měla by být zvážena anastomóza „end-to-end“, ale bez přerušení intaktní části nervu, což minimalizuje vznik synkinéz. Pro zvýšení regenerační schopnosti axonů lícního nervu je na některých pracovištích využívána aplikace mezenchymálních kmenových buněk na oblast anastomózy [9,10].
Na Klinice otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové se za 10leté období v retrospektivním souboru 410 nemocných s obrnou lícního nervu vyskytlo kraniotrauma v 5 %. Otogenní obrny lícního nervu byly přítomny u 48 nemocných (tj. 12 % z celého souboru), z nich zlomenina spánkové kosti byla příčinou obrny lícního nervu ve 42 % [2].
Časná chirurgie byla provedena u 7 nemocných, kdy se jednalo o dekompresi lícního nervu v mastoidním a tympanickém úseku. Pro indikaci považujeme za důležitý stav funkce lícního nervu, dobu vzniku obrny, výsledek EMG a linii fraktury dle HRCT.
V případě posttraumatické likvorey bez spontánní úpravy je indikována plastika tvrdé pleny mozkové z retroaurikulárního transmastoidního přístupu, v případě kompletní hluchoty je upřednostněna subtotální petrosektomie. U rozsáhlého defektu baze lební neumožňujícího transmastoidní uzavření defektu je volen některý z neurochirurgických přístupů k laterobazi. Některá pracoviště využívají i pooperační lumbální drenáž ke snížení nitrolebního tlaku. Ve sledovaném období jsme neindikovali chirurgickou léčbu likvorey u žádného pacienta.
Elektivní operace slouží k řešení převodní nedoslýchavosti, z časového hlediska jsou doporučeny nejdříve za 3 měsíce po úraze.
Petrózní zlomeniny jdoucí přes otickou kapsulu se hojí pouze vazivovou jizvou, která je spojena s rizikem pozdních nitrolebních komplikací, především ascendentní purulentní meningitidy. Inhibice hojení kosti je výraznější v oblasti kochley a vestibula než polokruhovitých kanálků.
Otázkou je, jak zajistit případnou prevenci meningitidy. Možné je zvážení vakcinace proti pneumokokům a meningokokům, podávání antibiotik u každého akutního hnisavého středoušního zánětu nebo chirurgická prevence technikou subtotální petrosektomie s kompletním odstraněním pneumatizace středoušní dutiny, obliterací dutiny abdominálním tukem, obliterací sluchové trubice a uzavřením zevního zvukovodu technikou cul-de-sac. Literatura uvádí rozvoj meningitidy u nemocných s akutním středoušním zánětem, kteří jsou po zlomenině spánkové kosti, u 8– 10 % neléčených nemocných, u 2,5 % nemocných léčených antibiotiky [7].
Subtotální petrosektomie s uzavřením zevního zvukovodu (cul-de-sac) u petrózní zlomeniny jdoucí přes otickou kapsulu s následnou hluchotou je tedy další možnou indikací k řešení poúrazové otogenní purulentní meningitidy.
Závěr
V dnešní době je při traumatech hlavy, především při podezření na zlomeninu spánkové kosti (postižení sluchu, paréza lícního nervu), vhodné použití HRCT spánkové kosti, kde ve srovnání s konvenční CT hlavy získáme submilimetrové (0,6– 0,8 mm) prostorové anatomické zobrazení drobných kostěných struktur spánkové kosti. Poté lze rozlišit zlomeniny nepetrózní a petrózní, ale především postižení či nepostižení otické kapsuly, které významně koreluje s klinickou symptomatologií u pacienta, což je důležité zvláště v následné chirurgické léčbě. Časnou chirurgickou léčbu zlomenin spánkové kosti je třeba zvážit u parézy lícního nervu [11– 14] a v elektivní chirurgii subtotální petrosektomii u petrózních zlomenin jdoucích přes otickou kapsulu, kde cílem operace je řešení poúrazové otogenní meningitidy. Problematika indikace subtotální petrosektomie není v literatuře jednoznačně uzavřena, jedná se tedy pouze o možné doporučení. Především je subtotální petrosektomie indikována u nemocných s poúrazovou otogenní meningitidou nebo u poúrazové dekomprese lícního nervu při současné poúrazové hluchotě.
U diagnostiky a léčby zlomeniny spánkové kosti je vhodné využít mezioborové spolupráce otorinolaryngologa, neurologa, neurochirurga [13], zejména u současných obrn lícního nervu další kooperace s plastickým a maxilofaciálním chirurgem, oftalmologem, fyzioterapeutem, rehabilitačním lékařem a psychologem.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
prof. MUDr. Viktor Chrobok, CSc., Ph.D.
Klinika otorinolaryngologiea chirurgie hlavy a krku LF UK a
FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: viktor.chrobok@fnhk.cz
Přijato k recenzi: 28. 2. 2017
Přijato do tisku: 11. 10. 2017
Dotazník pro členy ČNS
Milé členky a členové naší společnosti,
s vidinou zlepšit a zefektivnit činnost České neurologické společnosti ČLS JEP, jsme pro Vás připravili krátký dotazník. Budeme velice rádi, když si najdete čas pro jeho vyplnění. Dotazník je anonymní a výsledky budou použity pouze pro účely ČNS. On-line dotazník je k vyplnění na webových stránkách
http://www.czech-neuro.cz
Děkujeme,
Výbor ČNS ČLS JEP
Zdroje
1. Kang HM, Kim MG, Boo SH, et al. Comparison of the clinical relevance of traditional and new classification systems of temporal bone fractures. Eur Arch Otorhinolaryngol 2012;269(8):1893– 9. doi: 10.1007/ s00405-011-1849-7.
2. Šatanková J, Dědková J, Chrobok V. Klinický pohled otorinolaryngologa a rentgenologa na klasifikaci zlomenin spánkové kosti. Cesk Slov Neurol N 2017;80/ 113(4):457– 63. doi: 10.14735/ amcsnn2017457.
3. Fisch U. Prognostic value of electrical tests in acute facial paralysis. Am J Otol 1984;5(6):494– 8.
4. Chang CY, Cass SP. Management of facial nerve injury due temporal bone trauma. 1999;20(1):96– 114.
5. Yetiser S. Total facial nerve decompression for severe traumatic facial nerve paralysis: a review of 10 cases. Int J Otolaryngol 2012;607359, doi: 10.1155/ 2012/ 607359.
6. Hato N, Nota J, Hakuba N, et al. Facial nerve decompression surgery in patients with temporal bone trauma: analysis of 66 cases. J Trauma 2011;71(6):1789– 93. doi: 10.1097/ TA.0b013e318236b21f.
7. Patel A, Groppo E. Management of temporal bone trauma. Craniomaxillofac Trauma Reconstr 2010;3(2): 105– 13. doi: 10.1055/ s-0030-1254383.
8. Darrouzet V, Duclos JY, Liguoro D, et al. Management of facial paralysis resulting from temporal bone fractures. Otolaryngol Head Neck Surg 2001;125(1):77– 84. doi: 10.1067/ mhn.2001.116182.
9. Caylan R, Bektas D, Dikmen T, et al. Mesenchymal stem cells in iatrogenic facial nerve paralysis: a possible role in the future. Eur Arch Otorhinolaryngol 2006;263(10): 963– 7. doi: 10.1007/ s00405-006-0093-z.
10. Skoloudik L, Chrobok V, Kalfert D, et al. Multipotent mesenchymal stromal cells in otorhinolaryngology. Med Hypotheses 2014;82(6):769– 73. doi: 10.1016/ j.mehy.2014.03.022.
11. Aslan H, Songu M, Eren E, et al. Results of decompression with middle cranial fossa approach or traumatic intratemporal fascial nerve injury. J Craniofac Surg 2014;25(4):1305– 8. doi: 10.1097/ SCS.0000000000000772.
12. Liu Y, Han J, Zhou X, et al. Surgical management of facial paralysis resulting from temporal bone fractures. Acta Otolaryngol 2014;134(6):656– 60. doi: 10.3109/ 00 016489.2014.892214.
13. Cvorovic L, Jovanovic MB, Markovic M, et al. Management of complication from temporal bone fractures. Eur Arch Otorhinolaryngol 2012;269(2):399– 403. doi: 10.1007/ s00405-011-1641-8.
14. Nash JJ, Friedland DR, Boorsma KJ, et al. Management and outcomes of facial paralysis from intratemporal blunt trauma: a systematic review. Laryngoscope 2010;120(7):1397– 404. doi: 10.1002/ lary.20943.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2017 Číslo 6
Nejčtenější v tomto čísle
- Krátký test slovní paměti pomocí věty u Alzheimerovy nemoci
- Moderní techniky MR zobrazení u roztroušené sklerózy
- H-reflex – jeho role v neurofyziologii a klinice
- Uzatvárať foramen ovale patens?
