Odeznění traumatické pentaplegie u pacienta po kombinované zlomenině C1–C2
Reversal of Traumatic Pentaplegy after Combined C1–C2 Fracture
Otherwise healthy 32-year-old man was found quadriplegic and without any signs of breathing at a site of his fall from a body of a truck. The diagnosis of three fragment Jefferson’s type fracture of atlas together with incidental type II fracture of the dens of C2 was made at an emergency unit were the mechanically ventilated patient was transported. MRI subsequently revealed C0–C3 spinal cord oedema. Surgical stabilization of the fracture of both uppermost cervical vertebras was postponed to the third day after the trauma due to the patient’s haemodynamic instability. The circulatory system instability was also the reason for selecting the anterior approach. A combination of anterolateral transarticular screws together with a single screw for direct osteosynthesis of the dens stabilized the C1–C2 complex. At day 10 of post-surgical passive physiotherapy, the patient began to interfere with the mechanical ventilation. Gradual reversal of neurological deficit continued, so that three weeks after the trauma, the patient developed a sufficient spontaneous breathing. Improving paraparesis allowed him to walk. The patient, walking just with a pathological gait stereotype, continued his functional treatment at a specialized rehabilitation institute eight weeks after the accident. This extremely positive outcome supports the use of a proactive and early surgical approach even in patients with complete spinal cord injury at the upper cervical levels.
Key words:
upper cervical spine injury – post-traumatic oedema of the spinal cord – stabilisation
Autoři:
R. Lukáš 1; P. Barsa 2
Působiště autorů:
Krajská nemocnice Liberec, a. s.
Traumatologicko-ortopedické centrum
1; Krajská nemocnice Liberec, a. s.
Neurocentrum
2
Vyšlo v časopise:
Cesk Slov Neurol N 2012; 75/108(2): 240-243
Kategorie:
Kazuistika
Souhrn
Do té doby zcela zdravý, 32letý muž byl nalezen tetraplegický a nedýchající na místě pádu z korby nákladního automobilu. Po zabezpečeném transportu na příjmový úsek nemocnice byla stanovena diagnóza tříúlomkové zlomeniny atlasu Jeffersonova typu společně se zlomeninou zubu čepovce II. typu. Doplněné vyšetření magnetickou rezonancí zobrazilo míšní otok v rozsahu C0–C3. Vzhledem k nepříznivé oběhové situaci pacienta jsme k chirurgické stabilizaci předním přístupem mohli přikročit až třetí poúrazový den. Stabilizace spočívala v kombinaci přímé osteosyntézy zubu čepovce a v anterolaterální transartikulární déze C2–C1. V průběhu pooperační pasivní rehabilitace pacient začal 10. den po traumatu interferovat s umělou plicní ventilací a elevoval ramena. Ústup těžkého neurologického deficitu však pokračoval i nadále, takže po třech týdnech jsme měli možnost konstatovat suficientní spontánní dýchání a polykání. Regrese tetraplegie pacientovi postupně umožnila aktivní rehabilitaci horních končetin a nácvik chůze s výstupní samostatnou chůzí za lehkého patologického stereotypu. Tento mimořádně pozitivní klinický výsledek je argumentem pro aktivní terapeutický přístup včetně chirurgické intervence, a to i v případě pacientů se vstupně značně nepříznivými prognostickými ukazateli klinického stavu.
Klíčová slova:
trauma kraniocervikálního přechodu – posttraumatický edém míchy – stabilizace
Popis případu
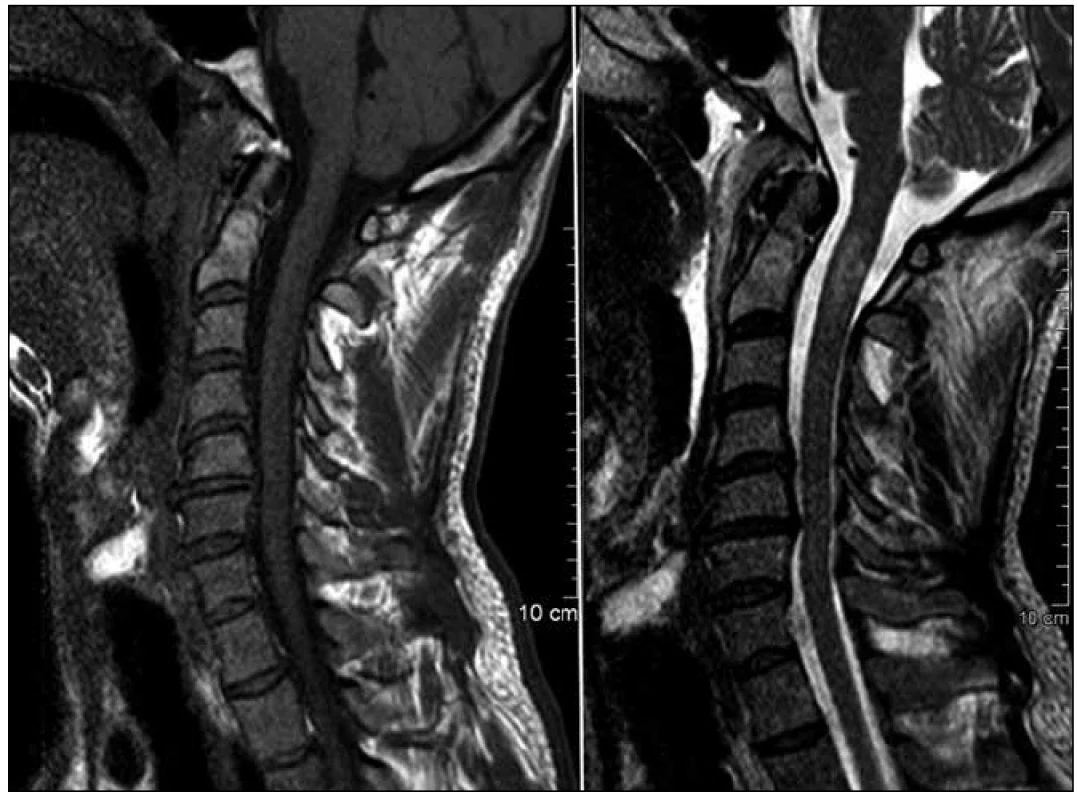
Dosud zcela zdravý, 32letý muž vypadl během výkonu svého povolání z korby nákladního automobilu. Na místě nehody jej neschopného pohybu končetinami nalezl spolupracovník a vzhledem k dechové zástavě a bezvědomí zahájil laickou resuscitaci. Přivolaná posádka vozu RZS naměřila vstupní hodnota SpO2 27 % a konstatovala tetraplegii. Na příjmové ambulanci byl pacient předán intubovaný s normální srdeční akcí. Příjem plegického pacienta s neurologickým nálezem transverzální léze míšní nad segmentem C4 proběhl v režimu polytraumatu: CT vyšetření popisuje zlomeninu zubu čepovce II. typu dle klasifikace Anderson-d’Alonzo a současně tříúlomkovou zlomeninu atlasu (dvě lomné linie předního oblouku a jediná linie oblouku zadního). Další zranění byla vyloučena. Zobrazení magnetickou rezonancí tentýž den doplnilo výše popsaný údaj o nález edému míchy za tělem C2. Toto vyšetření dále odhalilo parciální rupturu atlantookcipitální membrány a prosáknutí prevertebrálních měkkých tkání. Kromě toho byly zjištěny pokročilé degenerativní změny dolní krční páteře s kyfotizací a sekundární stenózou kanálu páteřního v rozsahu C4–6, avšak bez disko-ligamentózního poranění. Mícha v této oblasti nevykazovala změny intenzity signálu.
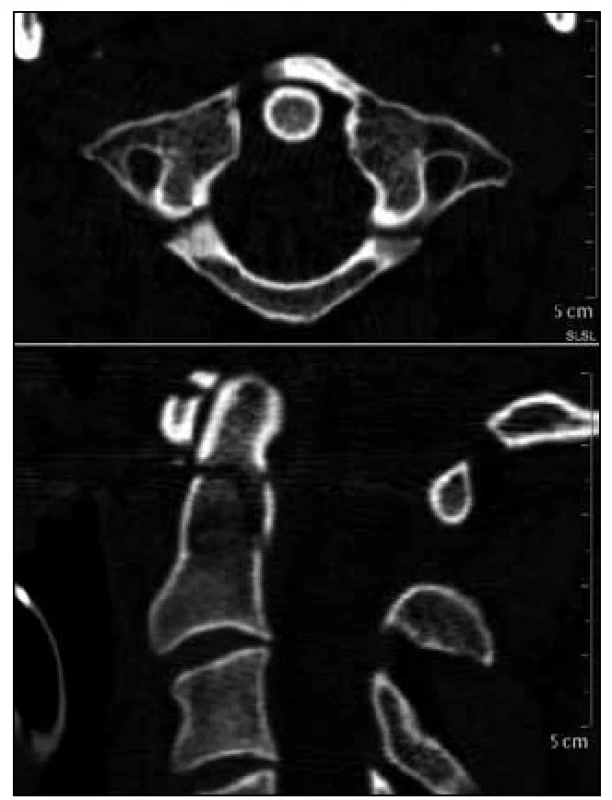
Neurologický nález v době přijetí do nemocnice: zornice izokorické, užší, fotoreakce správná, bulby ve středním postavení, korneální reflex správný oboustranně. Končetiny beze stopy hybnosti, bez reakce na algický podnět, tonus svalů oboustranně nízký, šlachově-okosticové reflexy C5–8 a L2–4 oboustranně vyhaslé, pyramidové iritační jevy nejsou vybavitelné, čití nezhodnotitelné. Závěr: pseudochabá pentaplegie při kontuzi míšní za tělem C2.
Vzhledem k charakteru nálezu jsme při příjmu zahájili podávání metylprednizolonu podle doporučení závěrů studie NASCIS II a současně jsme uvažovali o chirurgické stabilizaci komplexu C2–C1. Vzhledem k tomu faktu, že zobrazovací vyšetření neprokázala útlak nervových struktur, operace nebyla indikována urgentně. Zákrok jsme provedli po přípravě a celkové stabilizaci pacienta, a to 3.den po vzniku poranění. Upřednostnili jsme přední přístup k chirurgické stabilizaci komplexu C2–C1.
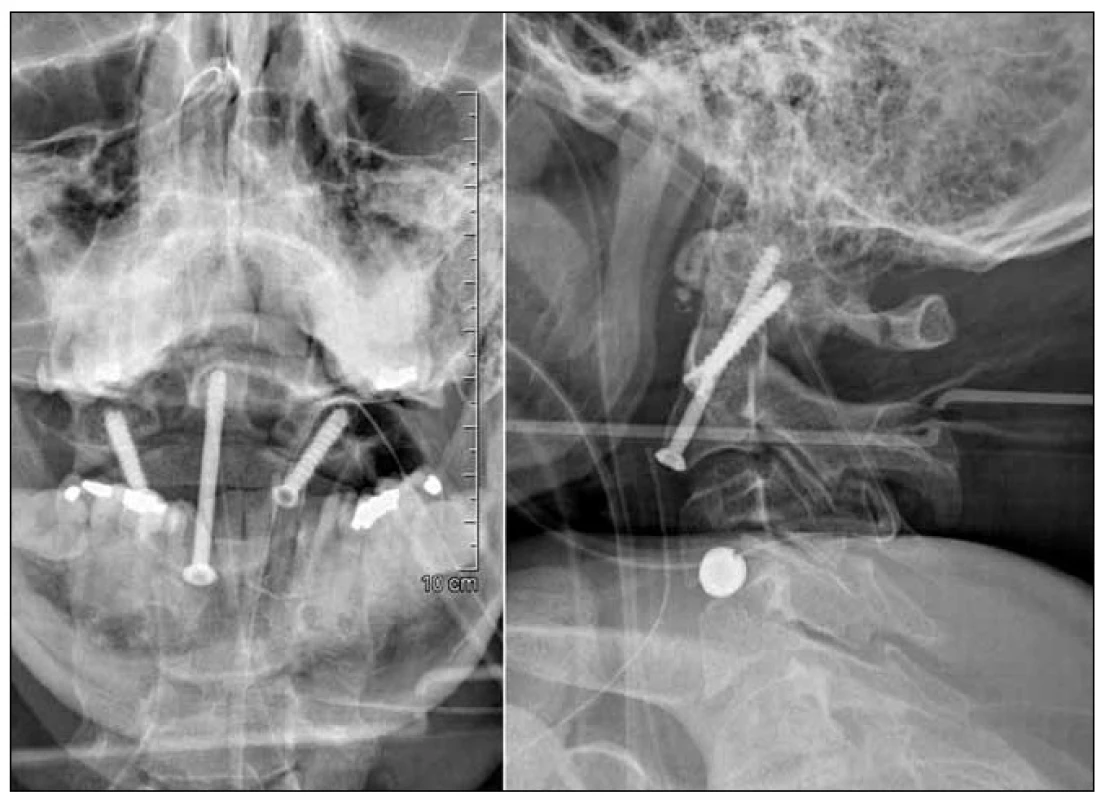
Po pravostranném anterolaterálním retrofaryngeálním přístupu jsme skeletizovali přední plochu obratlového těla C2 a ve střední rovině jsme pod biplanární skiaskopickou kontrolou bikortikálně zavedli tahový šroub do dentu. Přímá osteosyntéza zubu čepovce byla následována oboustrannou transartikulární instrumentací C2–C1 tak, jak ji popsali Lesoin et al [1]. Během operace ještě trvaly mírné projevy oběhové nestability, pro bradykardii byl podáván atropin. Operační výkon samotný proběhl bez komplikací, krevní ztráty nepřesáhly 50 ml. Po operaci zůstával pacient nadále pentaplegický a musel být řízeně ventilován.
V dalším průběhu umožnila operační stabilizace pasivní fyzioterapii na lůžku a usnadnila ošetřování. Další projevy oběhové nestability se neopakovaly. Oběh byl intermitentně podporován nízkou dávkou vazopresorů, nebylo nutné podávat atropin.
Sedmý den po úraze byla zavedena punkční dilatační tracheostomie při pokračující řízené ventilaci a společně s ní punkční endoskopická gastrostomie, která v kombinaci s prokinetiky zabezpečila suficientní enterální výživu. Během prvních devíti dnů hospitalizace trvaly klinické projevy pentaplegie a ventilačním přístrojem pracujícím v režimu ASV nebyla zaznamenána žádná dechová aktivita. Desátý den po traumatu byly pozorovány první interference s ventilátorem a objevily se elevace ramen, náznaky addukce stehen a krátkodobé elevace hlavy.
Neurologický nález 10. den po přijetí do nemocnice: zornice izokorické se správnou fotoreakcí, bulby volně pohyblivé všemi směry, bez nystagmu. Je schopen trigrovat ventilátor. Na horních končetinách naznačena elevace ramen, více vlevo. Ostatní aktivní pohyb není. Šlachovo-okosticové reflexy oboustranně vyšší, pyramidové iritační jevy výrazně pozitivní. Čití symetrické, svalový tonus přiměřený. Na dolních končetinách naznačí flexi pravého kolene, vlevo kolenní kloub bez pohybu, akrálně volní pohyb vpravo, vlevo je kvantitativně i kvalitativně horší. Šlachovo-okosticové reflexy oboustranně výrazně vysoké, pyramidové iritační jevy jsou pozitivní, tonus svalů vyšší. Závěr: těžká centrální tetraparéza. Proti vstupnímu vyšetření nastalo zlepšení ve smyslu dechové aktivity, pohybu rameny a akry končetin.
Během následujících dvou dnů již pacient udržel ramena zdvižená po delší časový úsek, objevily se pohyby distálních partií levé horní končetiny včetně naznačeného stisku ruky a zlepšovala se spontánní ventilace. Třináctý den po úrazu byl ventilační režim změněn na spontánní s podporou. Plegie pravé horní končetiny od ramene distálně trvala ještě 15. den po úrazu. Pak již byl pacient schopen pravou ruku stisknout a flektovat loket. V téže době udržel levou dolní končetinu nad podložkou a pravostranně začínal aktivně flektovat dolní končetinu v koleni. Stav nemocného se postupně zlepšoval tak, že 21. den po úrazu bylo možné konstatovat suficientní polykání i ventilaci, dostatečnou fonaci, plnou svalovou sílu v levé horní končetině a ustupující parézu vpravo.
Po uplynutí 23 dnů od úrazu bylo možné odpojit pacienta od ventilačního přístroje. Reziduální tetraparéza umožnila rehabilitaci chůze, v níž pacient pokračoval během následné hospitalizace na spinální jednotce, kam byl z resuscitačního oddělení přeložen 26. den hospitalizace. S odstupem dalších dvou týdnů, při překladu ze spinální jednotky do rehabilitačního ústavu, se pacient ve výrazném odlehčení pohyboval paretickým stereotypem chůze o široké bazi. Na konci hospitalizace na spinální jednotce bylo hodnocení ASIA skóre na úrovni C (segmenty C5–T1 vpravo 6 a vlevo 14 bodů, segmenty L2–S1 vpravo 10 a vlevo 14 bodů, volní anální kontrakce 0, úhrn hodnocení senzorických vjemů činil 198 bodů).
Rána byla zhojena per primam intentionem a při radiologických kontrolách jsme konstatovali uspokojivé postavení implantátů i anatomické uspořádání oblasti horní krční páteře.
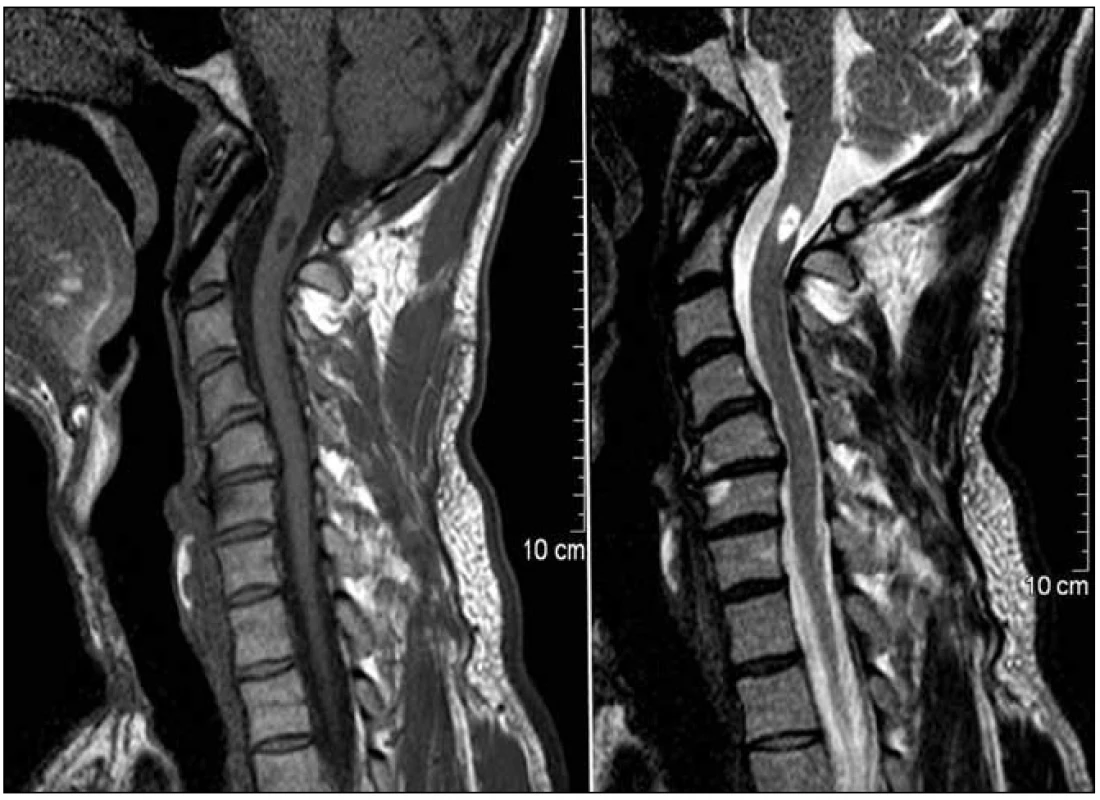
Diskuze
Kombinaci zlomeniny zubu čepovce společně s tříúlomkovou zlomeninou C1 považujeme za nestabilní poranění horní krční páteře, které svého nositele bez ohledu na tíži neurologického deficitu ohrožuje sekundární traumatizací míchy. Z hlediska delšího období po traumatu zůstává problémem kostní hojení. Podle našich zkušeností je zde vysoké riziko vzniku pseudoartrózy či zhojení v nevhodném postavení. Z tohoto důvodu se i v případě pacientů s kompletní lézí míšní či u pacientů v bezvědomí snažíme o časnou, efektivní a co možná nejméně zatěžující chirurgickou dekompresi a stabilizaci. Literární podklady podporující aktivní operační postup nejsou obecně vzato přesvědčivé. Toho času máme k dispozici pouze data II. a III. třídy průkazní hodnoty [2]. Podobný případ pacienta, který by po traumaticky vzniklé pentaplegii zaznamenal takto dramatické zlepšení, se nám však v literatuře nepodařilo nalézt.
Úhelným kamenem tohoto konkrétního případu bude nepochybně morfologický typ primárního poranění míchy, kdy se jednalo o čistý traumatický edém. Klinickou paralelou může být syndrom centrální šedi [3]. I v případě této nozologické jednotky je dominantním nálezem v míšním provazci edém, typicky absentuje hemoragie a mícha nebývá morfologicky desintegrovaná. Oba posledně jmenované radiologické nálezy přinášejí svému nositeli horší prognostické vyhlídky [4,5]. Za další nepříznivé faktory se pokládá anatomický rozsah léze, kdy větší objem poškozené tkáně a topicky rostrálnější lokalizace poranění znamenají méně příznivou funkční prognózu. Stejně jako v případě syndromu centrální šedi i v případě akutního poranění horní krční míchy s morfologickým pozadím edému existují pacienti, u kterých po chirurgické stabilizaci (a dekompresi) dojde k významnému ústupu neurálního poškození [6].
Přesto, že sdílíme všeobecně se prosazující skepsi týkající se účinku metylprednizolonu na akutní míšní poškození, podali jsme tento kortikosteroid podle schématu NASCIS II. Tento postup opodstatňuje studie Tsutsumiho et al, která prokazuje pozitivní efekt této léčby v případech neúplného poškození krční míchy [7].
Patofyziologickým argumentem obhajujícím aktivní postoj chirurga může být úvaha související s výsledky studie, kterou publikovali Guigui et al v roce 1998 [8]. Analýza pacientů, kteří podstoupili dekompresi kanálu páteřního v krční oblasti pro chronickou cervikální spinální myelopatii, ukázala na spojitost mezi perzistující či nově vzniklou pooperační instabilitou a horším neurologickým výsledkem. Pacienti, u nichž po dekompresi stenotického kanálu páteřního následovala vnitřní stabilizace, vykazovali lepší funkční výsledky. Vnitřní stabilizace je při tom chápána jako metoda, která předchází opakované traumatizaci míchy a poskytuje optimální podmínky pro funkční restituci míšního poranění.
K přednímu přístupu jsme se v tomto případě rozhodli proto, že se jednalo o stav, kdy by poloha pacienta na břiše komplikovala přítomnou systémovou hypotenzi. Předpokládané kratší trvání operace při předním přístupu a nižší traumatizace měkkých tkání byly dalším argumentem pro zvolený přístup. Obojí chápeme v takovém případě jako přínosné.
Přední transartikulární stabilizaci (ať už s užitím trajektorií podle Lesoina et al [1] či podle Kollera et al [9], případně s doplněním přímé osteosyntézy zubu čepovce [10]) nepovažujeme za alternativu k zadním stabilizačním metodám popsaným Harmsem či Magerlem [11]. Stabilizační schopnost anterolaterálně zavedených transartikulárních šroubů je sice srovnatelná se stabilitou zprostředkovanou transartikulárními šrouby zavedenými zezadu, doplnění Galieho fúze však podle biomechanické studie přidá stabilitu ve všech měřených směrech [11]. Zásadnějším argumentem proti paušálnímu uplatnění předních stabilizací v klinické praxi je však ta skutečnost, že se nejedná o chirurgický postup vedoucí k intervertebrální déze. Prostor interfacetární štěrbiny C1–C2 je během operace obtížně přístupný a vložení štěpu prakticky nemožné. Jsme si současně vědomi, že porušení kloubní chrupavky uvnitř kloubu, jež by mělo působit osteoindukčně, je značně nejistou metodou zprostředkování kostní fúze.
Prezentované kazuistické sdělení popisuje případ pacienta s těžkým traumaticky vzniklým neurologickým deficitem, který při aktivním léčebném postupu regredoval do stupně, jenž umožňuje kvalitní a v podstatě plnohodnotný způsob života. Prognosticky zásadní byl v tomto případě morfologický typ postižení míchy. Aktivní ošetřování pacienta, za jehož nedílnou součást považujeme také chirurgickou fixaci nestabilních páteřních struktur, podpořil ústup iniciálně diagnostikované vysoké velmi závažné míšní léze. Vedle přívrženců aktivního přístupu existuje v obdobných situacích také početný tábor zastánců konzervativní léčby s naložením zevní ortézy. Smyslem naší kazuistiky je přispět do diskuze a ukázat, že i přesto, že se jedná o oblast páteřní chirurgie, kde obecně panuje pesimizmus stran funkčních výsledků, existují případy pacientů, u kterých může chirurgická intervence a další intenzivní léčebné a ošetřovatelské snažení přispět k významnému neurologickému zlepšení.
Přijato k recenzi: 30. 3. 2011
Přijato do tisku: 6. 9. 2011
MUDr. Richard Lukáš, Ph.D.
Traumatologicko-ortopedické centrum
Krajská nemocnice Liberec, a.s.
Husova 10
460 63 Liberec
e-mail: richard.lukas@nemlib.cz
Zdroje
1. Lesoin F, Autricque A, Franz K, Villette L, Jomin M. Transcervical approach and screw fixation for upper cervical spine pathology. Surg Neurol 1987; 27(5): 459–465.
2. Aarabi B, Koltz M, Ibrahimini D. Hyperextension cervical spine injuries and traumatic central cord syndrome. Neurosurg Focus 2008; 25(5): E9.
3. Šrámek J, Štulík J, Šebesta P, Vyskočil T, Kryl J, Nesnídal P et al. Hyperextenční poranění krční páteře při spondylóze. Acta Chir Orthop Traumatol Cech 2009; 76(2): 128–132.
4. Flanders AE, Spettell CM, Tartaglino LM, Friedman DP, Herbison GJ. Forecasting motor recovery after cervical spinal cord injury: value of MR imaging. Radiology 1996; 201(3): 649–655.
5. Selden NR, Quint DJ, Patel N, d‘Arcy HS, Papadopoulos SM. Emergency magnetic resonance imaging of cervical spinal cord injuries: clinical correlation and prognosis. Neurosurgery 1999; 44(4): 785–792.
6. Dvorak MF, Fisher CG, Hoekema J, Boyd M, Noonan V, Wing PC et al. Factors predicting motor recovery and functional outcome after traumatic central cord syndrome: a long-term follow-up. Spine 2006; 30(20): 2303–2311.
7. Tsutsumi S, Ueta T, Shiba K, Yamanoto S, Takagishi K. Effects of the Second National Acute Spinal Cord Injury Study of high-dose methylprednisolone therapy on acute cervical spinal cord injury – results in spinal injuries centre. Spine 2006; 31(26): 2992–2996.
8. Guigui P, Benoist M, Deburge A. Static and dynamic changes of the cervical spine after laminectomy for cervical spondylotic myelopathy. Rev Chir Orthop Reparatrice Appar Mot 1998; 84(1): 17–25.
9. Koller H, Kammermeier V, Ulbricht D, Assuncao A, Karolus S, van den Berg B et al. Anterior retropharyngeal fixation C1–2 for stabilization of atlantoaxial instabilities: study of feasibility, technical description and preliminary results. Eur Spine J 2006; 15(9): 1326–1338.
10. Apostolides PJ, Theodore N, Karahalios DG, Sonntag VKH. Triple anterior screw fixation of an acute combined atlas-axis fracture: Case report. J Neurosurg 1997; 87(1): 96–99.
11. Sen MK, Steffen T, Beckman L, Tsantrizos A, Reindl R, Aebi M. Atlantoaxial fusion using anterior transarticular screw fixation of C1–C2: technical innovation and biomechanical study Eur Spine J 2005; 14(5): 512–518.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2012 Číslo 2
Nejčtenější v tomto čísle
- Využití perkutánní endoskopické gastrostomie – přehled indikací, popis techniky a současné trendy v neurologii
- Posturálna instabilita, poruchy chôdze a pády pri Parkinsonovej chorobe
- Algoritmus vyšetření likvoru v návaznosti na doporučení Sekce neuroimunologie a likvorologie České neurologické společnosti JEP
- Obstrukční spánková apnoe a CPAP – má význam řešit nosní průchodnost?
