Syndróm karpálneho tunela
Carpal Tunnel Syndrome
This work contains detailed information concerning Carpal Tunnel Syndrome (CTS). The epidemiology of CTS is discussed in the introduction while the epidemiological relationship to the professional aspect of CTS is the subject of another chapter. In the parts describing anatomy and pathogenesis, the focus is on an entire series of anatomical variations concerning carpal tunnel as well as on the fact that the clinical picture of CTS significantly relies upon the motor innervation distribution between n. medianus (the medianus nerve) and n. ulnaris (the ulnar nerve) in the area of the palm. All local and systematic causes that could lead to or partially cause the development of CTS are listed enumeratively, as well. Following a detailed description of the clinical picture of CTS, the following chapter describes the diagnostics of CTS; attention is focused not only on the ever attractive so‑ called provocation tests of the electromyogram (EMG) but to a significant degree on the ultrasound (US) as well. The chapter concerning therapy describes the maximum possibilities of conservative therapy of CTS, about the timing of surgical treatment as well as the selection of optimal surgical procedures between conventional procedures and the use of endoscopic techniques. We also offer a special discussion on problems concerning local administration of pharmaceuticals to the carpal tunnel.
Key words:
carpal tunnel syndrome – conduction studies – ultrasonography – surgery
Autoři:
E. Kurča
Působiště autorů:
Neurologická klinika JLF UK a MFN, Martin
Vyšlo v časopise:
Cesk Slov Neurol N 2009; 72/105(6): 499-510
Kategorie:
Minimonografie
Souhrn
Práca obsahuje podrobné informácie o problematike syndrómu karpálneho tunela (SKT). V úvode je rozobratá epidemiológia SKT, pričom epidemiologické súvislosti s profesionálnym aspektom SKT sú predmetom osobitnej kapitoly. V časti Anatómia a patogenéza je pozornosť sústredená na celý rad anatomických variantov v oblasti karpálneho tunela ako aj na skutočnosť, že klinický obraz SKT významne závisí od motorickej inervačnej distribúcie medzi n. medianus a n. ulnaris v oblasti dlane. Rovnako sú taxatívne vymenované všetky lokálne aj systémové príčiny, ktoré môžu spôsobiť alebo spolupodmieniť vznik SKT. Po detailnom opise klinického obrazu SKT nasleduje kapitola o diagnostike SKT, kde je pozornosť venovaná stále atraktívnym, tzv. provokačným testom, elektromyografii (EMG), ale vo významnej miere aj ultrazvuku (UZ). V kapitole Liečba sa pojednáva o maximálnych možnostiach konzervatívnej liečby SKT, o načasovaní operačnej liečby, ako aj o vybratí optimálneho chirurgického prístupu medzi možnosťami konvenčného výkonu a použitia endoskopickej techniky. Osobitne diskutujeme o problematike lokálnej instilácie farmák do karpálneho tunela.
Klíčová slova:
syndróm karpálneho tunela – kondukčné štúdie – ultrazvuk – chirurgická liečba SKT
Úvod
Kompresívne neuropatie vznikajú pôsobením tlaku na periférny nerv. Samostatnú podskupinu kompresívnych neuropatií tvoria úžinové syndrómy, pri ktorých dochádza k stlačeniu nervu v mieste tzv. prirodzených úžin, kde je nerv v tesnom zovretí susedných málo poddajných tkanív.
Syndróm karpálneho tunela (SKT) je najznámejší a najrozšírenejší úžinový syndróm, s ktorým sa stretávame v lekárskej praxi. Z celkového počtu úžinových syndrómov predstavuje SKT až 90 % [1,2]. V Spojených štátoch amerických (USA) sa odhaduje, že približne 1 000 000 pacientov ročne s diagnózou SKT vyžaduje liečbu [3]. Palmer et al v roku 1995 uvádzajú v USA 400 000–500 000 osôb so SKT, ktoré podstúpili operačnú liečbu s ekonomickými nákladmi vo výške dvoch biliónov dolárov [4]. Štatisticky medzi pacientmi so SKT prevažujú podľa väčšiny štúdií ženy s obojstranným poškodením, pričom je obyčajne dominantná končatina z časového hľadiska manifestne postihnutá skôr a vo väčšej miere. SKT je diagnóza stredného veku, pričom Stevens et al udávajú na základe prvej realizovanej populačnej štúdie v USA priemerný vek stanovenia diagnózy SKT 50 rokov u mužov a 51 rokov u žien [5]. Napr. Bland et al uvádzajú ročnú incidenciu SKT 139,4 na 100 000 osôb v ženskej populácii a 67,2 na 100 000 v mužskej populácii s pomerom ženy/muži 2,07 [6]. Incidencia a prevalencia kolíšu od 1,0 do 1,125 %, resp. 5–16 % hlavne v závislosti od použitých diagnostických kritérií, ale aj ďalších prípadných faktorov [3]. Napr. Leffler et al uvádzajú až 14,4 % výskyt parestézií, bolesti alebo hypestézie v zóne n. medianus v skúmanej vzorke populácie [7]. SKT sa často dáva do súvisu s profesionálnym dlhotrvajúcim nadmerným jednostranným zaťažením (DNJZ) horných končatín, a to konkrétne najmä s opakovanými pohybmi prstov a dlane. Konkrétne ide najmä o povolania, ktoré vyžadujú vyvinutie vysokej sily a tlaku hornými končatinami a opakované použitie vibračných nástrojov. Dufek udáva v Českej republike v rokoch 1996–2003 hlásených 1 664 nových prípadov profesionálneho SKT [8]. V USA Národný úrad pre bezpečnosť a zdravie pri práci (National Institute for Occupational Safety and Health) uvádza, že až 15–20 % zamestnancov je ohrozených vznikom ochorení z DNJZ (Cumulative Trauma Disorders) [9].
Anatómia a patogenéza
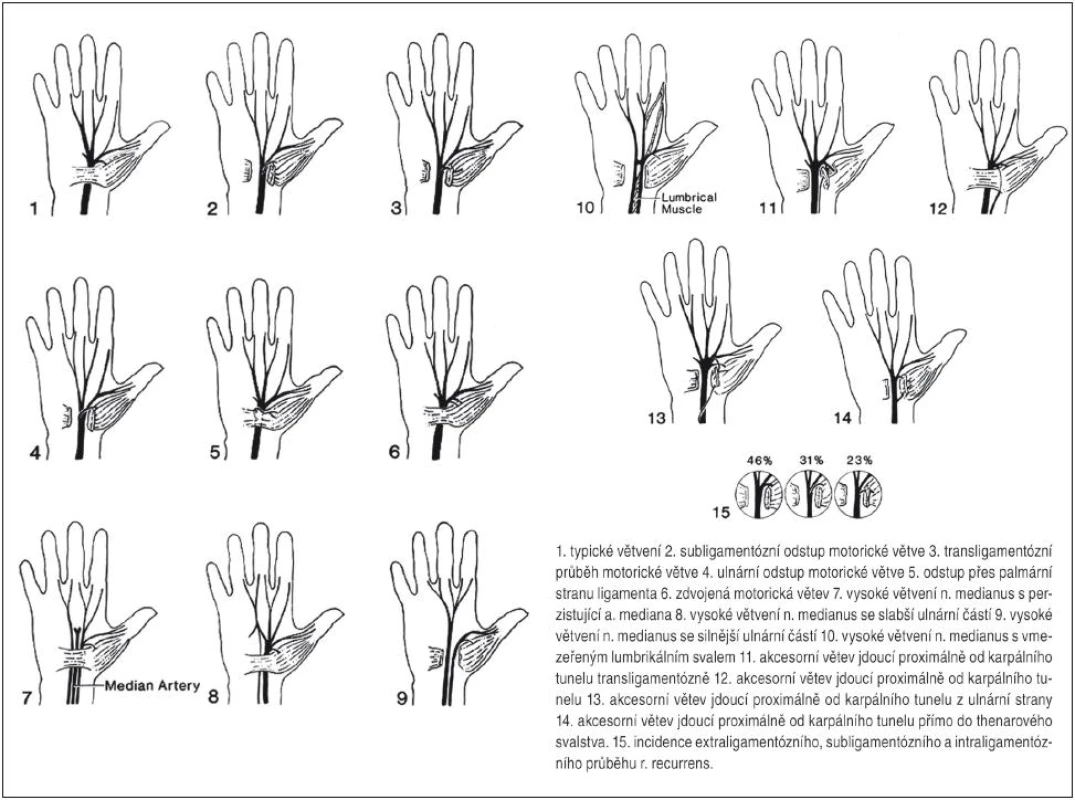
SKT je charakterizovaný stlačením n. medianus v oblasti karpálneho tunela. Spodinu karpálneho tunela tvoria zápästné kosti, pričom sa presne jedná o mierne poklesnutie karpu v zmysle konkavity do dlane. Okraje tunela predstavujú os pisiforme a hamulus ossis hamati (eminentia carpi ulnaris) a tuberculum ossis scaphoidei a tuberculum ossis trapezii (eminentia carpi radialis). Strop tunela je minimálne elastické väzivové ligamentum carpi transversum (retinaculum flexorum). Ligamentum siaha v proximálne-distálnom rozmere od distálneho radu karpálnych kostí približne do úrovne stredu tenaru pri addukcii palca. Distálne na retinaculum flexorum nadväzuje tepenný arcus palmaris superficialis zavzatý v tukovom tkanive. Proximálnu hranicu tunela predstavuje prechod tenšej fascia antebrachii do hrubého retinaculum flexorum. Kanálom prechádza n. medianus spolu s deviatimi šľachami flexorov prstov a obsahuje aj variabilné množstvo tukového tkaniva (obr. 1). V časti populácie neodstupuje tzv. ramus muscularis recurrens distálne od karpálneho tunela, ale odstupuje ešte v distálnej tretine tunela a z radiálnej strany nervu. Rovnako senzitívny ramus palmaris n. mediani odstupuje obyčajne niekoľko centimetrov proximálne od retinaculum flexorum a tunelom prebieha pri ulnárnom okraji šľachym. flexor carpi radialis. Z týchto dôvodov sa odporúča pri klasickom operačnom prístupe vedenie rezu na ulnárnej strane retinaculum flexorum. N. medianus má v oblasti karpálneho tunela relatívne veľkú anatomickú variabilitu, ktorú dopĺňajú možné aberantné šľachové úpony a svaly, ako aj perzistujúci cievny zväzok (arteria et vena mediana – obr. 2).
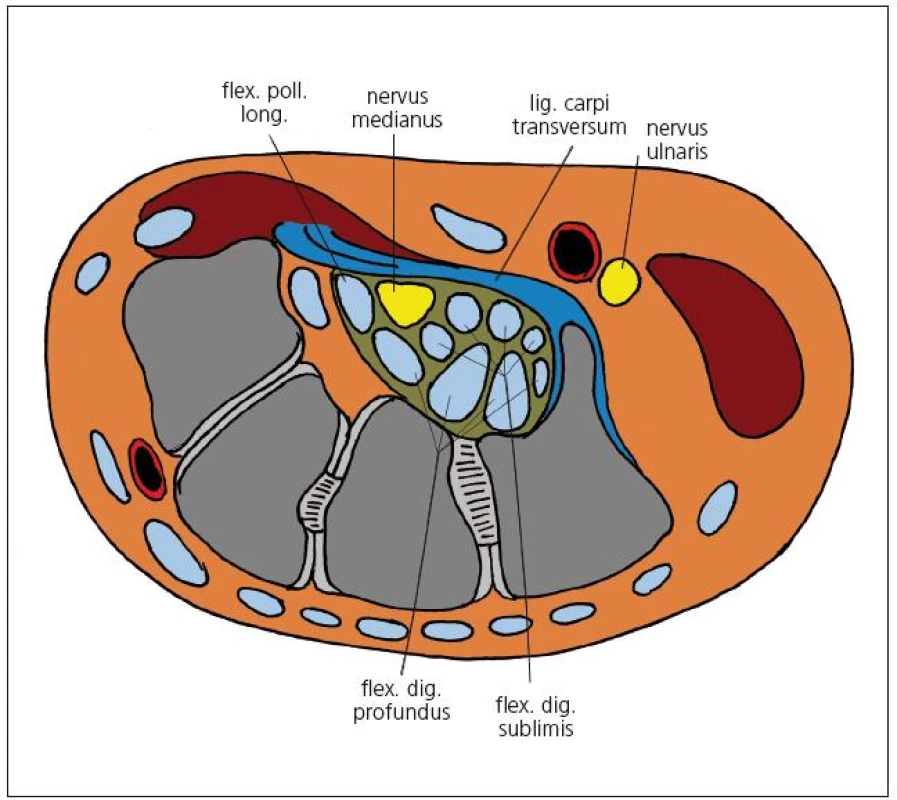
Z časového hľadiska rozdeľujeme SKT na akútny a chronický. Akútna forma je pomerne zriedkavá a vzniká v dôsledku prudkého nárastu tlaku v karpálnom tuneli. Najčastejšie je to podmienené fraktúrou radiálnej kosti, ako to opísal v roku 1854 sir James Paget [9]. Akútna forma býva ďalej združená s popáleninami, hemoragickými diatézami a lokálnymi infekciami, ale aj injekciami. Zriedkavou príčinou akútneho SKT nie je ani prudká exacerbácia reumatoidnej artritídy alebo extrémne fyzické zaťaženie v oblasti zápästia, dlane a prstov [10]. Chronický SKT je rádovo častejší a jeho príznaky pretrvávajú mesiace a roky. Odhaduje sa, že iba približne v 50 % prípadov je identifikovaná presná príčina SKT [11]. Trvanie a intenzita kompresie sú dôležité faktory podmieňujúce vznik patologických funkčných alebo štrukturálnych zmien nervu. Dôsledkom pôsobenia tlaku sú nasledujúce zmeny v anatómii a fyziológii nervu, ktoré priamo podmieňujú klinický obraz neuropatie:
- kompresia vasa nervorum a vznik ischémie
- porušenie hematoneurálnej bariéry
- deformácia a poškodenie myelínových pošiev nervových vlákien
- porušenie anterográdneho a retrográdneho axónového transportu
- zmnoženie intraneurálneho spojivového tkaniva pri dlhší čas trvajúcom tlaku.
Tlakom sú prednostne poškodené myelinizované vlákna veľkého kalibru a nie tenké nemyelinizované vlákna typu C. Rovnako je dôležité priestorové umiestnenie vlákien a ich jednotlivých zväzkov v rámci nervu ako celku, keď sú najviac vulnerabilné vlákna vo fascikuloch uložených povrchovo vzhľadom k vonkajšiemu povrchu nervu. Ďalším faktorom určujúcim odolnosť nervu na kompresiu je podiel spojivového a nervového tkaniva v anatomickej štruktúre n. medianus, kedy väčší podiel väziva znamená aj vyššiu rezistenciu na poškodenie [12]. Tucci et al zistili 5-násobne vyšší obsah interleukínu 6, malonyldialdehydu a prostaglandínu E2 v sére pacientov so SKT počas deliberačnej operácie v porovnaní so zdravými kontrolnými osobami [13]. Uvedený fakt nasvedčuje, že nerv je poškodzovaný opakovanou ischemizáciou a reperfúznym poškodením za účasti peroxidačných mechanizmov. Mieru reverzibility poškodenia nervu po ukončení kompresie určuje schopnosť axónov regenerovať (systém vodiacich Schwannových buniek a systémy generujúce chemotaktické vplyvy) a miera intraneurálnej fibrotizácie, ktorá je pri dlhotrvajúcej chronickej kompresii nervu neodvratná.
Pri SKT sa uplatňuje najmä tzv. vnútorný tlak (napr. osteoproduktívne zmeny alebo depozity rôzneho materiálu v tuneli) v kombinácii s opakovaným zmenšením priestoru v úžine spôsobeným nevhodnou polohou zápästia alebo opakovanými pohybmi zápästia a prstov napr. v rámci pracovného procesu s potrebou vyvinúť určitú silu proti mechanickému odporu (DNJZ). Z profesionálnych príčin vzniku a rozvoja SKT je klasickým príkladom práca dojičky hovädzieho dobytka (pred zavedením prístrojového dojenia). Z ďalších povolaní uvádzame dlhotrvajúcu prácu s vybranými nástrojmi (kliešte, skrutkovač), prístrojmi (motorová píla, pneumatické kladivo – môže vzniknúť kombinácia SKT s ochorením z vibrácií), ale aj napr. s hudobnými nástrojmi (najmä strunové nástroje) [14]. Osobitne je potrebné zdôrazniť, že vznik SKT (samozrejme v disponovanom teréne alebo za spoluúčasti ďalších faktorov) môže podmieniť aj práca s klávesnicou a myšou osobného počítača. Biomechanické pokusy ukázali, že tlak v karpálnom kanáli narastá pri flexii a ulnárnej dukcii zápästia a obzvlášť pri simultánnej flexii prstov do štipky. Medzi príčiny SKT radíme dve kategórie chorobných procesov:
1. Lokálne procesy zmenšujúce priestor v karpálnom tuneli a/alebo poškodzujúce cievne zásobenie a celistvosť nervu
- degeneratívne zmeny synovie a väziva
- vznik reaktívnych osteofytov
- zlomeniny kostí zápästia s dislokáciou alebo bez nej a s následnou tvorbou kalusu
- opuch mäkkých tkanív v dôsledku mechanického preťažovania
- tendovaginitídy šliach flexorov
- anomálne odstupy šliach svalov, zhrubnuté ligamentum carpi transversum, perzistujúca artéria mediana
- nádory a nádorom podobné lézie (napr. ganglion, cysty, hemangióm, lipóm, neurinóm)
- nepriaznivá anatómia vasa nervorum v tuneli
- kongenitálne úzky karpálny tunel (SKT môžu vyvolať už veku primerané nie nadmerné degeneratívne zmeny synoviálnych membrán a ďalších štruktúr v kanáli).
2. Systémové (alebo vzdialené) procesy zmenšujúce priestor v karpálnom tuneli a/alebo poškodzujúce cievne zásobenie a/alebo metabolizmus nervu
- neuropatia (diabetes mellitus, alkoholizmus, dlhotrvajúca expozícia vibráciam, karencia výživy, osobitná hereditárna neuropatia so sklonom k vzniku tlakových obŕn)
- reumatoidná artritída, systémový lupus erythematosus, sklerodermia, dermatomyozitída
- tehotenstvo, klimaktérium, hormonálna antikoncepcia, hypotyreóza, akromegália
- obezita, arthritis uratica
- amyloidóza, plazmocytóm, leukémia, sarkoidóza, hemofília
- obličkové zlyhanie a následná chronická liečba hemodialýzou s depozíciou β2 mikroglobulínu
- závažné kompresívne poškodenie axónov proximálne od miesta úžiny (tzv. double‑crush syndróm), dokumentovaným rizikovým faktorom vzniku SKT sú dokonca aj recidivujúce cervikalgie bez koreňového poškodenia.
Klinický obraz
Klinický obraz SKT je dostatočne známy a pozostáva z rôznych kombinácií pozitívnych a negatívnych motorických, senzitívnych a autonómnych príznakov podmienených léziou n. medianus v karpálnom tuneli. Medzi časté subjektívne príznaky udávané pacientmi patria: nočné parestézie, denné kľudové parestézie, denné námahové (ponámahové) parestézie, bolesti zápästia, dlane a prstov, stuhnutosť prstov, zníženie obratnosti prstov, zníženie sily prstov, opuch zápästia a záchvaty blednutia prstov.
Kompresia motorických vlákien podmieňuje slabosť časti svalov tenaru, pričom dôležitú úlohu zohráva konkrétna distribúcia inervácie svalov dlane medzi n. medianus a n. ulnaris. Obidva nervy môžu byť totiž spojené Martin‑Gruberovou anastomózou v oblasti predlaktia a spojkou Riche-Cannieu v oblasti dlane. Pri štandardných anatomických pomeroch inervuje n. medianus v dlani iba 5 svalov, 13 svalov inervuje n. ulnaris a inerváciam. flexor pollicis brevis je spoločná. Najčastejšie anatomické variácie sú v zmysle rozšírenia motorickej inervačnej zóny n. ulnaris (extrémom je tzv. all ulnar hand), pričom rozšírenie motorickej inervačnej zóny n. medianus je raritné. Slabosť svalov býva spojená s neobratnosťou prstov najmä pri činnosti vyžadujúcej presnú koordináciu pohybov. Z iritačných symptómov sú pomerne časté bolestivé krampy postihnutých svalov. Stlačenie senzitívnych axónov sa obyčajne manifestuje formou parestézií alebo neuropatickej pálivej bolesti v inervačnej zóne n. medianus. Yamaguchi et al zistili v skupine 433 chirurgicky riešených osôb so SKT 99 % zastúpenie pacientov udávajúcich parestézie [15]. Je známe, že napriek anatomickým inervačným pomerom pacienti pomerne často lokalizujú senzitívne príznaky do všetkých piatich prstov bez výraznejšieho rozdielu. Kendall zistil v súbore 327 pacientov 313 osôb s parestéziami (95,7 %), 118 osôb udávalo iba nočné príznaky (38 %), 178 osôb udávalo výraznejšie nočné a menej výrazné denné príznaky (58 %) a iba 17 osôb udávalo výhradne denné príznaky (5 %) [16]. Príznaky SKT sa spravidla stupňujú v nočných hodinách, čo je pravdepodobne spôsobené opakovaným zaujatím nevhodnej polohy zápästia počas spánku. Takmer patognomické je pre SKT budenie sa z dôvodu nočných a/alebo ranných parestézií, ktoré ustupujú po rozcvičení prstov a zápästia (alebo jednoducho po tzv. vytrasení rúk). V ďalšom období bývajú nočné parestézie torpídne a rozcvičenie vyžaduje dlhší čas a úľava je krátka, prípadne nekonštantná. Podľa viacerých autorov sa pohybuje pri SKT senzitivita a špecificita nočných parestézií medzi 51–96 %, resp. 27–68 % [17]. Pokročilé štádium SKT charakterizuje väčšinou výrazná hypotrofia svalov s taktilnou hypestéziou príslušného kožného okrsku, čo sú neklamné známky ťažkej štrukturálnej lézie n. medianus. Úbytok svalovej hmoty je spravidla pomalý a nenápadný, takže mnohokrát je vyšetrujúci neurológ prvý, ktorý pacienta upozorní na svalové atrofie. Je potrebné osobitne zmieniť, že náhly alebo postupný ústup bolestí v neskorých štádiách SKT neznamená zlepšenie stavu, ale naopak je dôsledkom zániku senzitívnych nervových vlákien. Ťažšie rozpoznateľné bývajú prejavy vegetatívne-trofickej dysfunkcie, ktoré môžeme rozpoznať najmä podľa sfarbenia a teploty kože a stavu kože a kožných adnex. Nezriedka môžeme pozorovať ľahkú zmenu farby a teploty kože v palmárnej distribúcii n. medianus, kým naopak vznik neurotrofických vredov akrálne na palci, ukazováku a prostredníku je skôr výnimočný. Údaje o vzniku Raynaudovho syndrómu pri SKT v distribúcii n. medianus sa v literatúre rozchádzajú. Autor článku považuje Raynaudov syndróm pri SKT za zriedkavú okolnosť. Pri SKT aj bez koincidencie s iným ochorením pociťujú pacienti pomerne často parestézie, bolesti, prípadne pocity tlaku nielen v dlani a 1.–4. prste, ale aj v predlaktí a ramene. Môže to byť spôsobené aj adhéziou n. medianus v karpálnom kanáli a prechodným alebo aj trvalým napnutím celého nervu, ktoré narastá najmä v určitých polohách. Výnimočne môže byť bolesť v ramene úvodným príznakom SKT, ale objektívna porucha citlivosti nad zápästím nie je nikdy prítomná. Väčšina pacientov znáša pokročilé štádiá SKT relatívne dobre, pretože funkciu denervovaných svalov dokážu pri štandardných inervačných pomeroch kompenzovať svaly zásobené n. ulnaris. Je však pravda, že zmena pohybových stereotypov v oblasti dlane a prstov môže byť príčinou bolesti z preťaženia. Intenzívnejšie bolesti však bývajú minimálne a pacienti si rovnako zvyknú na zmenený senzitívny aferentný stereotyp z uvedenej oblasti. Na rozdiel od iných traumatických poškodení periférnych nervov je pri SKT skôr výnimkou, ak dôjde k vývoju reflexného dystrofického syndrómu.
Diagnostika
Diagnostika úžinových syndrómov všeobecne a SKT obzvlášť pozostáva z nasledujúcich možných krokov:
- zhodnotenie klinického obrazu
- použitie provokačných manévrov
- blokáda nervu v mieste úžiny
- elektroneurografia (kondukčné štúdie)
- použitie vhodnej zobrazovacej metódy
- iné vyšetrenia.
1. Zhodnotenie klinického obrazu
Na prvom mieste je analýza subjektívnych ťažkostí pacienta vrátane dôkladnej pracovnej a mimopracovnej anamnézy. Je nevyhnutné počítať s možnosťou simulácie a naopak disimulácie najmä pri pacientoch z ambulantných a lôžkových zariadení pracovného lekárstva v rámci posudzovania pracovnej spôsobilosti alebo odškodnenia chorôb z povolania. Cenný býva časový profil ťažkostí pacienta a ich vzťah k špecifickým vyvolávajúcim príčinám. Nadväzujúce detailné objektívne neurologické vyšetrenie obyčajne dovolí vo veľkej časti prípadov stanoviť diagnózu bez ďalších pomocných vyšetrení.
2. Použitie provokačných manévrov
V klinickej praxi sú pri diagnostike SKT pomerne obľúbené provokačné manévre. Najznámejší je Tinelov test (poklep kladivkom na ligamentum carpi transversum vyvolá krátky bolestivý vnem v senzitívnej zóne n. medianus). V niektorých prípadoch môže poklep v rovnakom mieste vyvolať bolesť v predlaktí, alebo dokonca ešte viac proximálne. Tento jav sa niekedy označuje ako obrátený Tinelov príznak. Ďalšími sú Phalenov flekčný a extenčný test (90-stupňová flexia, resp. extenzia zápästia vyvolá parestézie alebo bolesť v senzitívnej zóne n. medianus) a tzv. príznak vzpažených rúk (parestézie, prípadne bolesť provokuje vzpaženie končatiny). Menej známy je tzv. napínací test n. medianus (tethered median nerve stress test – maximálna extenzia zápästia spôsobená tlakom na prostredník vyvolá bolesti v senzitívnej zóne n. medianus a na prednej ploche predlaktia) a tzv. kompresívny manžetový test (kompresia zápästia manžetou z detského tlakomera spôsobí predmetné príznaky) [18]. Panoptikum týchto testov ďalej dopĺňa tzv. dlaňový diagram podľa Katza (princíp spočíva v zobrazení palma manus a dorsum manus, do ktorého pacient graficky lokalizuje zníženie povrchovej citlivosti, bolesti a parestézie a výsledok je bodovo ohodnotený – vyšetrené osoby sa delia na diagnózu SKT klasickú, pravdepodobnú, možnú a nepravdepodobnú), tzv. square wrist sign (podiel antero‑posteriórneho rozmeru zápästia a latero‑mediálneho rozmeru zápästia v mieste distálnej ryhy je väčší než 0,70), tzv. priamy tlakový test (vyvolanie parestézií a/alebo bolesti tlakom palca vyšetrujúceho na retinaculum flexorum trvajúcim 60 s) a tzv. turniketový test (vyvolanie parestézií a/alebo bolesti nafúknutím manžety tlakomeru v ramene nad hodnotu systoly trvajúcim 1–2 min – predpokladaným princípom je zvýšená vnímavosť poškodeného n. medianus na ischémiu v porovnaní so zdravým nervom) [11]. Diagnostická validita (senzitivita a špecificita) uvedených testov je sporná a môže byť predmetom dlhotrvajúcej diskusie. Pomerne frekventné sú falošne pozitívne aj falošne negatívne výsledky. Podľa väčšiny autorov je najefektívnejší Tinelov test, ktorý je pozitívny u 60–70 % pacientov s diagnózou istého SKT. Naopak Mondelli et al považujú práve Tinelov test za najmenej priekazný zo všetkých, pričom tvrdí že ani žiadna kombinácia uvedených testov nemá vyššiu výpovednú hodnotu ako izolovaný vybraný test [19]. Všetky uvedené testy je možné považovať za určitú extenziu štandardného klinického vyšetrenia a tvoria pri diagnóze SKT akýsi folklór časov minulých.
3. Blokáda nervu v mieste úžiny
Diagnostická blokáda nervu lokálnym anestetikom (trimecain, bupivacain – bez prímesi adrenalínu!) je pomerne často používaný postup. Obyčajne je spojený aj s terapeutickým miestnym podaním steroidu (triamcinolon, betametazón). Vymiznutie všetkých, prípadne časti príznakov SKT po obstreku svedčí v prospech tejto diagnózy. Problémom je správna technika obstreku, ktorej nedodržanie môže spôsobiť iatrogénne poškodenie n. medianus.
4. Elektromyografia
EMG umožňuje objektívne posúdenie funkcie a zčasti aj štruktúry n. medianus. V diagnostike SKT sa používajú hlavne elektroneurografické štúdie (tab. 1), ktoré zisťujú absolútnu rýchlosť vedenia motorickými a senzitívnymi vláknami n. medianus cez oblasť karpálneho tunela a v prípade potreby porovnávajú tieto hodnoty s rýchlosťou vedenia v susedných úsekoch nervu, druhostranným n. medianus alebo s rýchlosťou vedenia v porovnateľných častiach n. ulnaris (motorické aj senzitívne vlákna) a n. radialis (senzitívne vlákna). V skupine pacientov s fokálnou demyelinizáciou hrubých senzitívnych a v pokročilejších prípadoch aj motorických vlákien bez významnejšej straty axónov považujú niektorí autori okrem priameho stanovenia absolútnej rýchlosti vedenia v ohraničenom úseku karpálneho tunela (ortodrómny senzitívny neurogram so stimuláciou v strede dlane, motorický neurogram so stimuláciou v zápästí a v strede dlane, TLI – Terminal Latency Index) za citlivejšie rôzne indexy charakterizujúce pomer rýchlosti vedenia senzitívnymi vláknami n. medianus cez karpálny tunel k rýchlosti vedenia senzitívnymi vláknami v terminálnom úseku nervu [20]. Pri vyšetrení rýchlosti motorického vedenia n. medianus na predlaktí zistíme relatívne často (najmä pri pokročilých formách SKT) tiež nižšie hodnoty, čo je spôsobené pravdepodobne blokádou rýchlo vedúcich vlákien v zápästí a zaznamenaná odpoveď z tenaru je potom odrazom aktivity pomalšie vedúcich nervových vlákien n. medianus. Úplne sa nedá vylúčiť ani mechanizmus retrográdnej degenerácie výrazne poškodených axónov n. medianus v priestore karpálneho tunela.
![Elektroneurografické kondukčné štúdie používané v diagnostike SKT [18].](https://www.csnn.eu/media/cache/resolve/media_object_image_small/media/image/f36db7fedc4b09331676e02fe437d2c1.jpg)
Skôr výnimočne nachádza uplatnenie v diagnostike SKT aj EMG malých svalov ruky ihlovou elektródou. Jej hlavnou úlohou nie je iba detekcia zmien parametrov akčných potenciálov motorických jednotiek a patologickej pokojovej aktivity svedčiacich pre axónové poškodenie, ale môže v kombinácii s elektrostimuláciou identifikovať reálne inervačné pomery v prípadoch so spojkou medzi n. medianus a n. ulnaris na predlaktí (Martin‑Gruber) alebo priamo v dlani (Riche‑Cannieu). Ihlová EMG má význam aj pri diferenciálnej diagnostike výraznejších paréz a atrofií malých svalov ruky, kedy porovnávame nález v svaloch inervovaných n. medianus (pre vyšetrenie sú najvhodnejšiem. opponens pollicis,m. abductor pollicis brevis) a v svaloch inervovaných n. ulnaris (m. abductor digiti minimi,m. interosseus dorsalis primus) alebo porovnávame navzájom nález v svaloch inervovaných n. medianus pod a nad úrovňou karpálneho tunela.
EMG ako celok (elektroneurografia a elektromyografia) predstavuje napriek pokroku v oblasti zobrazovacích metód (UZ, MR) dodnes jedinú pomocnú vyšetrovaciu metódu, ktorá je v širokej klinickej praxi štandardne používaná v diagnostike SKT. Kombináciu klinického a elektrofyziologického nálezu používame na našom pracovisku aj na orientačné stanovenie stupňa poškodenia nervu (tab. 2). Návrh detailnejších rozlišovacích kritérií pre stanovenie stupňa poškodenia n. medianus pri SKT odporúčal kolektív autorov Kadaňka, Dufek a Hromada pod názvom „Standard elektrofyziologického vyšetření karpálního tunelu pro potřeby hlášení choroby z povolání“ a je uverejnený na internetovej stránke Českej neurologickej spoločnosti [21,22]. Je potrebné pripomenúť, že metodika EMG vyšetrenia pri SKT, ako aj kvantifikácia poškodenia n. medianus je v jednotlivých krajinách, ale aj v jednotlivých EMG laboratóriách často rôzna a vzájomné porovnanie výsledkov problematické. Najmä posudkové dôvody teda podmieňujú potrebu používať v budúcnosti presné a spoločné elektrofyziologické kritéria, čo sa podarilo vyššie uvedeným autorom v Českej republike.
![Stupne poškodenia n. medianus pri SKT podľa klinických a EMG kritérií [18].](https://www.csnn.eu/media/cache/resolve/media_object_image_small/media/image/753eaa0303fd95fe1e00fce8ee09a815.jpg)
5. Použitie vhodnej zobrazovacej metódy
Použitie zobrazovacích postupov pri SKT nemá zatiaľ tradíciu. Konvenčné RTG snímky ukážu patologické zmeny skeletu zápästia (dislokované fraktúry, kalózne útvary) alebo jeho vývojové anomálie. Pri SKT majú úzku a presne vymedzenú indikáciu. CT vyšetrenie našlo pri tejto diagnóze čiastočné uplatnenie, pretože minimálne rozdiely v denzite intrakanalikulárnych štruktúr neumožňujú ich vzájomnú diferenciáciu (napr. odlíšenie nervu od šliach). Naopak CT dokázalo pomerne presne určiť rozmer kostnej časti karpálneho tunelu. Veľmi dobre zobrazujú karpálny kanál a jeho obsah MR a UZ. Tieto dve metodiky sú porovnateľné a aj nimi používané diagnostické kritéria sú podobné až zhodné. Dostupnosť, trvanie a cena MR vyšetrenia však robia z UZ v tomto prípade metódu voľby.
Pri UZ vyšetrení karpálneho tunela sa používa 10-MHz lineárna sonda. Karpálny tunel sa vyšetruje priečnymi rezmi v úrovni rádiokarpálneho kĺbu a proximálneho a distálneho radu karpálnych kostí. Posudzuje sa priemer n. medianus a miera zakrivenia ligamentum carpi transversum, ktorú udáva vzdialenosť medzi spojnicou hamulus ossis hamati s tuberculum ossis trapezii a vrcholom retinakula. Vyšetrenie sa dopĺňa pozdĺžnymi rezmi kanála, na ktorých hodnotíme rovnomernosť hrúbky nervu. UZ samozrejme umožňuje aj posúdenie nenervových štruktúr v kanáli (napr. šliach, tukového tkaniva). UZ teda prináša ďalšie doplňujúce informácie o morfológii n. medianus, ako aj o anatomických pomeroch v jeho okolí v karpálnom tuneli. Dôležitým prínosom UZ vyšetrenia je možnosť stanoviť vo vybraných prípadoch priamo etiologickú diagnózu SKT (napr. ganglion, tendosynovitída šliach flexorov) [23,24].
Kurča et al vyšetrili 37 pacientov so 74 zápästiami (v 59 zápästiach bola stanovená klinická diagnóza SKT). Pacientom a kontrolnému súboru bola vyšetrená UZ plocha priečneho rezu n. medianus v mieste jeho vstupu do karpálneho tunela (Cross Sectional Area, CSA) a rovnako kondukčné štúdie n. medianus, a to distálna motorická latencia (DML) a distálna senzitívna latencia (DSL). CSA získala senzitivitu 93 % (CI 84–97 %) a špecificitu 96 % (CI 87–99 %). Konvenčná DML získala senzitivitu 58 % (CI 45–69 %) a špecificitu 100 % (CI 93–100 %) a DSL senzitivitu 88 % (CI 78–94 %) a špecificitu 94 % (CI 84–98 %). Tieto výsledky potvrdzujú vysokú diagnostickú hodnotu UZ pri SKT. Postačuje vyšetrenie jediného UZ parametra (CSA) pre plnú porovnateľnosť metódy s konvenčnými kondukčnými EMG štúdiami [25]. UZ je v porovnaní s EMG jednoznačne dostupnejší a nebolestivý. O cene a rýchlosti obidvoch pomocných vyšetrení je možné viesť polemiku.
UZ nález môže byť v sporných prípadoch rozhodujúci pri zvažovaní chirurgickej intervencie. Posúdenie klinického a EMG nálezu pacientov s polyneuropatiou často nedovoľuje potvrdiť alebo vylúčiť eventuálnu koincidenciu SKT. Použitie UZ v týchto prípadoch môže napomôcť pri diagnostike superpozície obidvoch nozologických jednotiek. Predpokladáme, že UZ získa už v blízkej budúcnosti podstatne širšie uplatnenie pri hodnotení pacientov so SKT, rovnako ako aj ďalšie zobrazovacie metodiky (napr. MR) v diagnostike iných typov úžinových syndrómov.
6. Iné vyšetrenia
Tento bod zahŕňa vyšetrenia potvrdzujúce alebo vylučujúce rôzne chorobné procesy, ktoré vytvárajú vhodné podmienky pre vznik SKT, a to buď mechanizmom zmenšenia voľného priestoru v kanáli (napr. hypotyreóza, dna), alebo mechanizmom zvýšenia vulnerability nervu na poškodenie (diabetes mellitus, vibračná neuropatia).
Profesionálne aspekty
SKT predstavuje jednu z najčastejších muskuloskeletálnych diagnóz podmienenú DNJZ, čo potvrdzujú štatistické údaje z celého sveta. Spektrum povolaní s vysokým rizikom vzniku SKT (Brian a Wright ako prví postulovali povolanie ako kauzálny faktor pri SKT v roku 1947) [26] kolíše podľa hospodárskeho charakteru jednotlivých krajín a regiónov, ale všetky tieto povolania spájajú vysoké mechanické nároky kladené na dlane, prsty a horné končatiny vôbec. Fyzikálne faktory zavzaté v patogenéze SKT a doteraz extenzívne analyzované v početných štúdiách zahŕňajú opakované pohyby, vynaloženú silu, polohu, resp. polohy, vonkajší tlak a expozíciu vibráciam. Silverstein et al vyšetrovali vzťah medzi vynaloženou silou, opakovanými pohybmi a SKT v skupine 652 priemyselných robotníkov. Autori zistili prevalenciu SKT v skupine pracovníkov s vysokou intenzitou sily a vysokým zastúpením opakovaných pohybov na úrovni 5,6 % a v skupine pracovníkov s nízkou intenzitou sily a nízkym zastúpením opakovaných pohybov na úrovni 0,6 %. Vzájomný vzťah medzi vynaloženou silou a opakovanými pohybmi nie je napriek viacerým klinickým štúdiám úplne jasný, ale zdá sa, že obidva biofyzikálne faktory predstavujú nezávislé rizikové faktory vzniku profesionálneho SKT a mieru rizika vzniku ovplyvňujú kumulatívnym spôsobom [27].
Viaceré práce zaoberajúce sa tlakom v karpálnom tuneli zdravých osôb postulujú, že najväčší vzostup tlaku vzniká pri flexii alebo extenzii zápästia. Novšie poznatky priniesla štúdia Rempela et al realizovaná v skupine 17 zdravých dobrovoľníkov. Najvyšší priemerný vnútrokanálový tlak registrovaný špeciálnym katétrom zavedeným v karpálnom tuneli bol zaznamenaný pri úplnej supinácii predlaktia a 90-stupňovej flexii zápästia (55 mmHg). Naopak najnižšia priemerná hodnota bola zaznamenaná pri 45-stupňovej pronácii predlaktia a 45-stupňovej flexii zápästia. Z uvedeného autori vyvodili, že aj postúra predlaktia, dlane a prstov pri pracovnom procese a jej zmeny sa môže významným spôsobom spolupodieľať na vzniku profesionálneho SKT [28]. Iné práce neexperimentálneho epidemiologického charakteru naopak nepotvrdili príčinný vzťah medzi profesionálnym SKT a tzv. non‑neutrálnymi polohami horných končatín pri práci [29].
Pracovné rizikové faktory sa podľa analýzy Gerra a Letza v skupine osôb s EMG potvrdeným SKT podieľajú na vzniku ochorenia 8,29 %, kým 81,5 % tvorili napr. tzv. body mass index, vek a anatomické rozmery zápästia (hĺbka a šírka) [30]. Nathan et al napr. konštatujú, že pravidelné požívanie alkoholu, kofeínu a fajčenie predstavujú 5 % celkového rizika vzniku SKT v skupine robotníkov ženského pohlavia [31]. V inej práci dokonca Nathan et al uvádzajú, že nenašli súvislosť medzi SKT a rovnakými opakovanými pohybmi horných končatín pri práci (DNJZ), ale naopak zistil signifikantný vzťah medzi SKT, obezitou a ženským pohlavím [32].
Je nevyhnutné jednoznačne povedať, že hlavným nedostatkom štúdií z 80. rokov a starších potvrdzujúcich vzťah medzi profesionálnou expozíciou a SKT bola ich metodika (design). Napr. väčšina starších prác použila dotazníkovú metódu, kde bola diagnóza SKT stanovená na základe subjektívnych údajov zamestnancov o lokalizácii parestézií a bolesti a taktiež stupeň fyzikálnej expozície horných končatín bol výsledkom sebehodnotenia opýtaných zamestnancov. Pre úplnosť uvádzam výsledky recentnej metaanalýzy Palmera et al, ktorá zahŕňa práce z 90. rokov s podstatne prísnejšími použitými diagnostickými kritériami SKT. Autori tvrdia, že práca s vibračnými nástrojmi zvyšuje riziko vzniku SKT viac ako dvojnásobne. Rovnako presvedčivými rizikovými faktormi sa ukázali byť často opakovaná flexia a extenzia v zápästí a opakované silné zovretie päste. Miernym prekvapením bolo, že vznik SKT nesúvisel s prácou s osobným počítačom a myšou [33].
Diferenciálna diagnóza
Potvrdenie alebo zamietnutie diagnózy SKT patrí vzhľadom na vysokú frekvenciu výskytu tohto úžinového syndrómu k častým pracovným povinnostiam neurológov. Napriek pomerne rozsiahlej nižšie uvedenej diferenciálnej diagnóze SKT je pri primeranom zhodnotení klinického stavu a vhodnom použití pomocných vyšetrení (hlavne EMG, UZ) stanovenie alebo vylúčenie diagnózy SKT obyčajne nie problémové. Preto diferenciálnu diagnózu SKT rozdeľujeme na stavy, ktoré sa so SKT zamieňajú pomerne často, a na stavy, kedy je možnosť zámeny z dôvodu odlišnosti klinického obrazu alebo z dôvodu incidencie nozologickej jednotky skôr zriedkavá:
1. Často zamieňané stavy
- artralgie a artropatie malých kĺbov ruky
- polyneuropatický syndróm
- tendinitídy a tendovaginitídy flexorov prstov a zápästia (tzv. väzivová bolesť)
- lézie koreňa C6 a/alebo C7
- cervikobrachiálny syndróm s pseudoradikulárnym dráždením.
2. Zriedka zamieňané stavy
- lézie plexus brachialis
- poškodenie vetiev n. medianus distálneod karpálneho tunela (kompresia fibrómom alebo lipómom, abnormálnym väzivovým alebo svalovým pruhom, poúrazové poškodenie atď.)
- poškodenie nervus medianus proximálne od karpálneho tunela (okrem tzv. pronátorového a Struthersovho syndrómu je možné poškodenie n. medianus aj mimo úžinové miesta – napr. kompresia nádorom alebo hematómom, úrazové poškodenie)
- asymptomatická obyčajne obojstranná hypoplázia tenaru bez EMG korelátu v zmysle patologickej pokojovej aktivity alebo výraznejších prejavov kolaterálnej reinervácie
- úžinový syndróm ramus cutaneus palmaris n. medianus
- akrálna vazoneuróza
- Dupuytrenova kontraktúra
- reflexný dystrofický syndróm.
Liečba
Liečba SKT dodnes nie je jednoznačná a priamočiara. Je to dané tromi okruhmi otázok. Prvý je daný skutočnosťou, že na liečbe SKT sa mnohokrát podieľajú lekári rôznych odborov (všeobecný lekár, neurológ, neurochirurg, chirurg, ortopéd, plastický chirurg, prípadne osobitný odborník zaoberajúci sa chirurgiou ruky a v neposlednom rade rehabilitačný lekár), čo môže viesť k zaujímavým a nečakaným rozuzleniam konkrétnych prípadov vrátane bohatého priestoru pre postup non lege artis. Druhým základným problémom je otázka, či a dokedy je v konkrétnom prípade možné a správne postupovať konzervatívne, alebo sa rozhodnúť pre operačnú intervenciu. O tretiu otázku nás obohatil v roku 1987 japonský ortopéd Okutsu, ktorý vyvinul a použil prvé endoskopické inštrumentárium pre miniinvazívne operačné riešenie SKT [34]. Jedná sa teda o otázku, ktorý typ výkonu v konkrétnom prípade použiť – štandardný operačný zákrok, alebo endoskopický zákrok? V nasledujúcich riadkoch sú uvedené stručné zásady terapeutického manažmentu SKT.
Pri potvrdenej diagnóze SKT je prvým krokom vylúčenie mechanickej záťaže postihnutej končatiny. Preto ordinujeme pacientovi kľudový režim a jej prísne šetrenie. Tento postup je často problematický, pretože mnohí pacienti v časoch prevratných objavov nielen v medicíne podceňujú a nedôverujú tomuto klasickému spôsobu terapie mnohých porúch muskuloskeletálneho systému, ktorý inštinktívne používajú aj zvieratá. Pre ospravedlnenie časti chorých je potrebné spomenúť, že v súčasnosti je vysoká nezamestnanosť a ťažká sociálna situácia, a preto nie je mnohokrát rozhodnutie osôb so SKT (spravidla ľudia pracujúci manuálne) prerušiť na určitý čas zamestnanie jednoduché. Vyššou formou šetrenia končatiny je imobilizácia inkriminovaného kĺbu. Pri imobilizácii zápästia sa osvedčilo používanie na mieru zhotovených ortéz a umelohmotných dláh. Prekvapujúci efekt má dokonca aj nosenie dlahy iba počas spánku, aj keď kontrolovaná klinická štúdia Gerritsenovej et al zistila po 18 mesiacoch 90 % úspešnosť v skupine pacientov liečených chirurgicky v porovnaní s iba 75 % úspešnosťou v skupine pacientov liečených nosením dlahy počas spánku (až 41 % pacientov zo skupiny liečenej dlahovaním však do toho času podstúpilo aj chirurgickú liečbu) [35].
Konzervatívny liečebný postup môžeme zvoliť v prípadoch SKT ľahkého stupňa. Podmienkou je teda chýbanie výraznejšej svalovej slabosti a svalovej hypotrofie. Ihlové EMG vyšetrenie nezistí prítomnosť tzv. pokojovej denervačnej aktivity ani zmenu morfometrie akčných potenciálov motorických jednotiek. Kondukčné štúdie potvrdzujú fyziologické amplitúdy CMAP a SNAP, pričom je prijateľné nie excesívne spomalenie rýchlostí vedenia. Konzervatívny postup viac‑menej bez výnimky volíme aj v prípadoch tzv. tehotenského SKT. Vymiznutie príznakov po pôrode je obyčajne spontánne, prípadne ťažkosti veľmi dobre reagujú na štandardnú konzervatívnu terapiu.
V rámci farmakologickej liečby SKT je potrebné na prvom mieste spomenúť kontroverznú úlohu liekov s analgetickým účinkom (napr. analgetiká – tramadol, antikonvulzíva – karbamazepín). Potlačenie bolesti je v akútnom štádiu SKT indikované. Bolesť je však aj príznak, ktorý informuje o celistvosti a funkčnosti senzitívnych vlákien nervu. Niektorí terapeuti považujú úspešné farmakologické odstránenie bolestivých vnemov za liečebný úspech. Opak je však pravda, pretože vymiznutie bolesti často združené so svalovou hypotrofiou tenaru signalizuje organickú deštrukciu nervu ťažkého stupňa. Bolesť teda liečime analgetikami, len pokiaľ je skutočne neznesiteľná, a má byť pre lekára pohnútkou k urýchlenému stanoveniu správnej diagnózy a k realizácii liečebných postupov ovplyvňujúcich ochorenie kauzálne. Určitou výnimkou je časovo ohraničené celkové podávanie nesteroidných antireumatík (pôsobia analgeticky a súčasne môžu kauzálne ovplyvniť napr. tendosynovitídu šliach flexorov) alebo perorálnych steroidov (napr. prednizon, metylprednizolon, triamcinolon), ktoré majú protizápalový a protiedémový účinok. Vhodnou podpornou liečbou SKT sú lieky s pozitívnym vplyvom na metabolizmus a trofiku periférnych nervov (napr. kyselina α‑lipoová, kokarboxyláza, vitamíny skupiny B). Úloha vazodilatačných liekov (napr. naftidrofuryl) v terapii SKT zostáva naďalej diskutabilná a ich skutočnú indikáciu je potrebné dôkladne posúdiť (napr. vibračná neuropatia n. medianus v koincidencii so SKT ľahkého stupňa).
Ku konzervatívnym možnostiam liečby SKT neodmysliteľne patria fyziatricko‑rehabilitačné postupy. Podľa skúseností autora prináša prokaínovo-hyázová iontoforéza často úľavu bolesti a zároveň pôsobí v prípadoch prítomnosti inflamácie v kanáli kauzálne. Rozdielne názory sú na steroidovú iontoforézu (event. tzv. sonoforézu) [36,37]. Ďalším postupom s možným kauzálnym vplyvom na SKT je mobilizácia zápästných kostí. Rôzne ďalšie rehabilitačné metódy (napr. ultrazvuk, laser, magnetoterapia) dokážu síce zmierniť bolesti, príčinu SKT ale neovplyvnia. Ich použitie môže byť naopak veľmi efektívne v rámci terapie pacientov, ktorí sú po operácii SKT. Vo vybraných prípadoch môže vývoj SKT zastaviť, resp. oddialiť terapia základného ochorenia, ktoré sa priamo podieľa na jeho patogenéze (napr. hypotyreóza, dna).
V roku 2003 uverejnili O’Connor et al (Cochrane review) údaje o účinnosti rôznych spôsobov konzervatívnej liečby SKT (bez zahrnutia lokálnej instilácie steroidov). Autori konštatujú signifikantný krátkodobý benefit pri liečbe perorálnymi steroidmi, imobilizácii zápästia dlahou, lokálnej aplikácii ultrazvuku, mobilizácii zápästných kostí a dokonca pri joge! Naopak nepotvrdili terapeutický efekt rôznych iných postupov, medziiným aj nesteroidných antireumatík a diuretík [38].
Na pomedzí konzervatívnej a operačnej liečby SKT je semiinvazívna instilácia farmák do karpálneho tunela ihlovou technikou. Používajú sa najmä steroidy (triamcinolon, betametazón) a miestne anestetiká (trimecain, bupivacain, lidocain). Obstrek karpálneho tunela kombináciou liekov môže mať paliatívny aj kauzálny účinok. Je ale potrebné zdôrazniť, že úspech tohto postupu zásadne závisí od správnej techniky výkonu. Krátkotrvajúca bolesť pod retinakulom s prípadnou propagáciou do 1.–4. prsta tesne po aplikácii je normálna a odzrkadľuje prechodné zvýšenie vnútrokanálového tlaku. Dlhší čas pretrvávajúce nepríjemné senzácie už môžu signalizovať zle technicky realizovaný výkon. Iatrogénne mechanické poranenie nervu, ale aj výraznejšia traumatizácia ostatných štruktúr v kanáli počas vpichu môžu zásadne zhoršiť stav pacienta a jeho prognózu. Všeobecne nie je známe miesto bezpečného vpichu ihly do karpálneho tunela. Podľa Racasana et al je to práve prepichnutie retinaculum flexorum [39]. Podľa názoru autora článku je užitočnou pomôckou upresnenie lokalizácie n. medianus v zápästí povrchovou elektrostimuláciou. Rovnako je potrebné zmieniť sa o jednoznačnej kontraindikácii opakovaných instilácií farmák do karpálneho tunela, ktoré však najmä v minulosti neboli zriedkavé. Ly-Pen et al porovnali účinok lokálneho podania steroidov s klasickou operačnou technikou. Konštatujú, že injekcia steroidov prináša výraznejšiu úľavu od nočných parestézií 3 a 6 mesiacov po výkone, pričom 12 mesiacov po výkone bola účinnosť obidvoch liečebných postupov rovnaká [40]. Agarwal et al hodnotili účinnosť lokálneho podania metylprednizolonu v skupine 40 pacientov s idiopatickým SKT ľahkého stupňa. Zistili presvedčivé zlepšenie klinického stavu, ako aj distálnej motorickej a senzitívnej latencie v 93,7 % pacientov tri mesiace po výkone. Pri druhej kontrole 12 mesiacov po aplikácii pretrvávalo zlepšenie v 79 % prípadov, kým 16,6 % pacientov malo recidívu príznakov SKT po iniciálnom zlepšení stavu [41]. V neposlednom rade je potrebné uviesť, že lokálna aplikácia steroidov vedie v časti prípadov k atrofii povrchových aj hlbokých látkou infiltrovaných tkanív, čo má viaceré negatívne dôsledky vrátane zásadne komplikovanejšieho terénu pre chirurgické riešenie. Vzhľadom k vyššie uvedeným údajom je logické, že tento terapeutický (aj diagnostický) postup má svojich neochvejných stúpencov, ale aj zarytých odporcov. Podľa mienky autora počet stúpencov minimálne v slovenských a českých podmienkach v posledných rokoch klesá.
Operácia SKT má niekoľko dôležitých aspektov. Prvým z nich je otázka, kedy je operácia indikovaná a kedy je možné so zákrokom počkať. Jednoznačnou indikáciou je klinický a EMG nález svedčiaci pre ťažké štrukturálne poškodenie nervu (SKT II. a III. stupňa). Ideálne podmienky pre operačnú liečbu sú však iba vtedy, keď poškodenie nervu netrvá dlho. Napriek tomu môže podľa autora článku deliberácia nervu v niektorých prípadoch priniesť parciálnu, ale významnú obnovu jeho funkcií aj po kompresii trvajúcej 1–2 roky a ťažkom zánikovom axonálnom poškodení v čase operačnej liečby. Mimoriadne dôležité je teda objektívne monitorovanie stavu nervu osôb s diagnózou SKT. Pacienti so SKT ľahkého stupňa by mali byť najprv liečení konzervatívne. V prípade nedostatočného efektu konzervatívnej terapie v časovom horizonte 3–4 týždňov je už potrebné zvážiť operáciu. Rovnako progresia nálezu zo SKT ľahkého stupňa na stupeň stredne ťažký, prípadne ťažký je obyčajne indikáciou k operačnému výkonu. Osobitnú skupinu tvoria pacienti, ktorým povolanie neumožňuje obmedzené šetrenie postihnutej končatiny po odoznení akútnej fázy konzervatívne liečeného SKT. V týchto prípadoch je namieste od začiatku zvažovať operáciu.
Pri klasickom operačnom prístupe (najšetrnejšie je pochopiteľne použitie mikrochirurgickej techniky) v časti prípadov postačuje krátky rez a jednoduchá dekompresia n. medianus – t.j. preťatie retinaculum flexorum. Pri evidentných svalových hypotrofiách je obyčajne nevyhnutné rez predĺžiť a revidovať ramus muscularis recurrens. Pri ťažšom štrukturálnom poškodení nervu je možné vykonať aj epineurotómiu alebo aj interfascikulárnu neurolýzu. Nepriaznivým dôsledkom konvenčných operácií je nadmerné jazvenie, možná bolestivosť v jazve a tzv. pillar pain, čo je tupá tlaková bolesť dlane (tenar a hypotenar) pretrvávajúca celé mesiace po výkone. Spôsobuje ju prerezanie retinaculum flexorum a zmena postavenia karpálnych kostí z mierneho oblúka do roviny. Osobitný prístupový rez je tzv. flexor carpi radialis approach, ktorý zčasti šetrí retinaculum flexorum, a tým čiastočne zachováva niektoré jeho funkcie (krytie a ochrana n. medianus, tlak na šľachy flexorov ovplyvňujúci silu prstov a oblúkové postavenie zápästných kostí) [42].
Endoskopické techniky zaznamenali tiež svoj vývoj od prvého použitia koncom 80. rokov minulého storočia. V zásade išlo o technické zdokonalenie endoskopického inštrumentária a obmeny miesta prístupu do karpálneho tunela (tzv. single alebo dual portal approach). V súčasnosti je najrozšírenejší monoportálny prístup z krátkeho rezu medzi šľachamim. flexor carpi ulnaris am. palmaris longus. Inštrumentárium umožňuje vizualizáciu, retinakulotómiu, ako aj odmeranie vnútrokanálového tlaku v jeho rôznych úrovniach. Stupeň poklesu vnútrokanálového tlaku je pri endoskopickom výkone aj indikátorom skutočnosti, či je rozsah discízie retinaculum flexorum dostatočný [43]. Endoskopický výkon sa obyčajne indikuje pacientom s ľahkým alebo stredne ťažkým SKT, prípadne pacientom s vysokým predpokladom nadmerného jazvenia. Naopak endoskopické výkony nie sú vhodné pre osoby so systémovými procesmi ovplyvňujúcimi priestorové pomery v karpálnom tuneli a stav n. medianus (napr. diabetes mellitus, ďalšie endokrinopatie). V niektorých prípadoch nie je možné nenásilne a nebolestivo zaviesť endoskop do kanála. Vtedy je potrebné pružne zmeniť taktiku a realizovať konvenčný operačný výkon. Medzi komplikácie endoskopických výkonov patrí možné poškodenie štruktúr v tuneli alebo vznik hematómu a dlhšie pretrvávanie pooperačných parestézií n. medianus. Prerezanie retinaculum flexorum endoskopom môže byť nedokonalé a rovnako regenerácia nervu po endoskopickom výkone prebieha pomalšie v porovnaní so štandardnou operačnou technikou. Existujú pracoviská, ktoré endoskopické riešenie SKT a priori odmietajú. Medzi okrajové a zriedkavo používané chirurgické techniky pri SKT patrí ešte rekonštrukcia retinaculum flexorum a odstránenie synoviálneho obalu šľachových pošiev flexorov prechádzajúcich karpálnym tunelom.
Kanta et al porovnali súbor 27 pacientov riešených endoskopicky so súborom 29 pacientov operovaných konvenčným spôsobom. Išlo o prospektívnu štúdiu a všetci pacienti boli liečení na jednom pracovisku dvoma neurochirurgami (pričom obidvaja realizovali jeden aj druhý typ zákroku). Výsledky ukazujú, že pri dodržaní indikačných kritérií pre obidva typy výkonu dosahuje endoskopická technika lepšie výsledky (subjektívne vyššia spokojnosť a nižšia miera bolestivosti, včasnejšie znovuzískanie schopnosti pracovať a skorší nástup do zamestnania). Postoperačne vykazuje rýchlejší nárast CMAP n. medianus konvenčný výkon a naopak rýchlejší nárast rýchlosti vedenia senzitívnymi vláknami n. medianus endoskopický výkon [44]. Záverom je potrebné konštatovať, že obidve operačné metódy majú svoje presne vymedzené indikácie a ani jedna z nich neznižuje význam a potrebu tej druhej. Nesmieme zároveň stratiť zo zreteľa fakt, že časť prípadov s neúspešne operačne riešeným SKT patrí do skupiny tzv. psychosociálnych maladaptácií.
Pri diagnostike a liečbe SKT podobne ako pri iných nozologických jednotkách používame určité štandardné algoritmy. Ich použitie však nie je absolútne, pretože je limitované individualitou pacienta a jeho choroby. Postup „lege artis“ teda spočíva v snahe dodržať všetky vyššie uvedené pravidlá manažmentu SKT pri súčasnom rešpektovaní jedinečnosti každého prípadu.
prof. MUDr. Egon Kurča, PhD.
Neurologická klinika
JLF UK a MFN
Kollárova 2
036 59 Martin
e-mail: kurca@mfn.sk
Prijato k recenzii: 11. 8. 2009
Prijato do tlače: 9. 9. 2009
Recenzenti:
prof. MUDr. Zdeněk Ambler, DrSc.
doc. MUDr. Edvard Ehler, CSc.
prof. MUDr. Zdeněk Kadaňka, CSc.
prof. MUDr. Egon Kurča, PhD.
Štúdium na Lekárskej fakulte UK v Martine ukončil v roku 1988. V roku 1992 absolvoval špecializačnú atestáciu prvého stupňa a v roku 1995 druhého stupňa v odbore neurológia. Vedecko‑akademický titul PhD. získal v roku 1998, vedecko‑pedagogickú hodnosť docent v roku 2000 a v roku 2009 bol vymenovaný prezidentom V. Klausom za profesora v odbore neurológia. V knižnici UK má k dnešnému dňu 253 publikačných záznamov. Od ukončenia štúdia pracuje na Neurologickej klinike JLF UK a MFN v Martine. V roku 2002 sa stal prednostom kliniky. Je predsedom Slovenskej spoločnosti pre klinickú neurofyziológiu a členom výboru Slovenskej neurologickej spoločnosti. Do okruhu jeho odborných priorít patrí neuroimunológia, náhle cievne mozgové príhody, neuromuskulárne ochorenia a Parkinsonova choroba s ďalšími neurodegeneratívnymi jednotkami. Každý druhý rok pravidelne organizuje pracovné stretnutia mladých českých a slovenských neurológov v Slovenskej republike.
Vědomostní test
1. SKT je ochorenie charakterizované:
a) vždy sa jedná o profesionálnu etiológiu
b) je to druhý najčastejší úžinový syndróm v klinickej
praxi
c) postihuje častejšie ženy ako mužov
d) dvojfázovým vývojom
2. Karpálnym tunelom prechádza spolu s n. medianus:
a) sedem šliach flexorov dlane a prstov
b) osem šliach flexorov dlane a prstov
c) deväť šliach flexorov dlane a prstov
d) desať šliach flexorov dlane a prstov
3. Pre anatómiu n. medianus neplatí:
a) variabilita motorickej inervácie n. medianus
v oblasti dlane je veľká
b) variabilita senzitívnej inervácie n. medianus
v oblasti dlane a prstov nie je veľká
c) na predlaktí sa pomerne často vyskytuje spojka medzi n.
medianus a n. ulnaris
d) n. medianus inervuje väčší počet svalov v oblasti
dlane v porovnaní s n. ulnaris
4. V patogenéze SKT sa neuplatňuje:
a) porucha cirkulácie vo vasa nervorum n. medianus
b) fokálna demyelinizácia vlákien hrubého kalibru
v dôsledku externej kompresie
c) porucha rýchleho aj pomalého axónového transportu
d) venózna kongescia v oblasti karpálneho tunela
v dôsledku kompresie vena mediana
5. Vznik SKT nepodporuje:
a) hypotyreóza
b) diabetes mellitus
c) arteriálna hypertenzia
d) obezita
6. Najvýznamnejšími rizikovými faktormi vzniku tzv. profesionálneho SKT sú:
a) poloha dlane a prstov pri práci
b) poloha predlaktia pri práci
c) postihnutá je vždy dominantná končatina
d) opakované pohyby
7. Najčastejším klinickým príznakom SKT sú:
a) pocit opuchnutej dlane a prstov
b) záchvaty blednutia dlane a prstov
c) bolesti dlane a prstov
d) nočné parestézie dlane a prstov
8. Vymiznutie parestézií a/alebo bolesti dlane a prstov spojené s hypotrofiou tenaru pri SKT svedčí pre:
a) vyliečenie SKT
b) potrebu pokračovať v liečbe
analgetikami
c) axonotmézu senzitívnych vlákien n. medianus
d) potrebu začať intenzívnu fyziatricko‑rehabilitačnú liečbu
9. Najcitlivejším EMG parametrom pre stanovenie diagnózy SKT je:
a) motorický neurogram n. medianus
b) antidrómny senzitívny neurogram n. medianus
c) ihlová EMGm. opponens pollicis
d) ihlová EMGm. flexor pollicis brevis
10. Pre stanovenie diagnózy SKT postačuje:
a) významný pokles amplitúdy CMAP pri normálnej distálnej
latencii
b) typický klinický obraz
c) pozitivita Tinelovho testu
d) anamnéza jednoznačnej profesionálnej expozície
11. Pre zobrazovacie vyšetrenia pri SKT neplatí:
a) ultrazvuk je metódou prvej voľby
b) ultrazvuk umožňuje vo vybraných prípadoch stanoviť
etiológiu SKT
c) ultrazvuk umožňuje podobne ako EMG kvantifikáciu SKT na ľahký,
stredne ťažký a ťažký stupeň
d) magnetická rezonancia zobrazuje vnútrokanálové
štruktúry veľmi dobre
12. Diagnostikou a liečbou SKT sa priamo nezaoberá:
a) chirurg ruky
b) neurochirurg
c) neurológ
d) reumatológ
13. K častej diferenciálnej diagnóze SKT nepatrí:
a) artralgie drobných kĺbov dlane a prstov
b) pseudoradikulárny cervikobrachiálny syndróm
c) radikulárny syndróm C6
d) lézia plexus brachialis
14. Konzervatívny liečebný postup je indikovaný:
a) pri trvaní SKT menej ako tri mesiace
b) pre osoby so SKT stredne ťažkého
stupňa
c) pre ženy s tehotenským SKT
d) pre osoby so zamestnaním bez manuálnej práce
15. Preukázaný krátkodobý liečebný účinok pri SKT majú:
a) nesteroidné antireumatiká
b) vazodilatancia
c) orálne steroidy
d) kyselina alfa‑lipoová
16. Preukázaný krátkodobý liečebný účinok pri SKT majú:
a) magnetoterapia
b) laser
c) mobilizácia zápästných kostí
d) akupunktúra
17. Instilácia lokálneho anestetika a steroidu do karpálneho tunela:
a) je bezpečný miniinvazívny výkon
b) vyrieši všetky SKT ľahkého stupňa
c) môže spôsobiť iatrogénne poranenie n. medianus
d) je štandardným postupom v liečbe SKT
18. Klasický chirurgický výkon je indikovaný:
a) pri tzv. akútnom SKT
b) osoby so sklonom k tvorbe hypertrofických jaziev
c) osoby bez svalovej slabosti a bez výraznejšej
hypotrofie tenaru
d) osoby s potrebou rýchlej obnovy pracovného
potenciálu
19. Medzi komplikácie klasického chirurgického výkonu pri SKT nepatrí:
a) nadmerné jazvenie
b) tzv. pillar pain
c) bolesť podmienená zmenou postavenia zápästných kostí
v dôsledku prerezania retinaculum flexorum
d) kauzalgia n. medianus
20. Endoskopický operačný výkon je indikovaný pre:
a) osoby bez sklonu k tvorbe hypertrofických jaziev
b) osoby so SKT ťažkého stupňa
c) osoby so SKT ľahkého a stredne ťažkého stupňa
d) osoby s perzistujúcou arteria a vena mediana
Zdroje
1. Ehler E, Ambler Z. Mononeuropatie. Praha: Galén 2002.
2. Keller O. Syndrom karpálního tunelu a jeho léčba. Pracov Lék 2001; 53(1): 21– 23.
3. Tanaka S, Wild DK, Seligman PJ, Behrens V, Cameron L, Putz- Anderson V. The US prevalence of self‑ reported carpal tunnel syndrome: 1988 National Health Interview Survey data. Am J Public Health 1994; 84(11): 1846– 1848.
4. Palmer DH, Hanrahan LP. Social and economic costs of carpal tunnel surgery. Instr Course Lect 1995; 44: 167– 172.
5. Stevens JC, Sun S, Beard CM, O‘Fallon WM, Kurland LT. Carpal tunnel syndrome in Rochester, Minnesota, 1961 to 1980. Neurology 1988; 38(1): 134– 138.
6. Bland JD, Rudolfer SM. Clinical surveillance of carpal tunnel syndrome in two areas of the United Kingdom, 1991– 2001. J Neurol Neurosurg Psychiatry 2003; 74(12): 1674– 1679.
7. Leffler CT, Gozani SN, Cros D. Median neuropathy at the wrist: Diagnostic utility of clinical findings and an automated electrodiagnostic device. J Occup Environ Med 2000; 42(4): 398– 409.
8. Dufek J. Profesionální syndrom karpálního tunelu. Neurol Prax 2006; 7(5): 254– 256.
9. Melhorn JM. CTD: carpal tunnel syndrome, the facts and myths. Kans Med 1994; 95(9): 189– 192.
10. Stewart JD. Focal peripheral neuropathies. 3rd ed. Philadelphia: Lippincott Williams & Wilkins 2000.
11. Aroori S, Spence Roy AJ. Carpal tunnel syndrome. Ulster Med J 2008; 77(1): 6– 17.
12. Smrčka M, Vybíhal V, Němec M. Syndrom karpálního tunelu. Neurol Prax 2007; 8(4): 240– 243.
13. Tucci MA, Barbieri RA, Freeland AE. Biochemical and histological analysis of the flexor tenosynovium in patients with carpal tunnel syndrome. Biomed Sci Instrum 1997; 33: 246– 251.
14. Brhel P, Říhová A, Dufek J, Benešová E, Streitová H. Profesionální syndrom karpálního tunelu. Pracov Lék 1999; 51(3): 123– 129.
15. Yamaguchi DM, Lipscomb PR, Soule EH. Carpal tunnel syndrome. Minn Med 1965; 48: 22– 33.
16. Kendall WW. Results of treatment of severe carpal tunnel syndrome without internal neurolysis of the median nerve. J Bone Joint Surg Am 1988; 70(1): 151.
17. Szabo RM, Slater RR jr, Farver TB, Stanton DB, Sharman WK. The value of diagnostic testing in carpal tunnel syndrome. J Hand Surg Am 1999; 24(4): 704– 714.
18. Kurča E, Kučera P. Syndróm karpálneho tunela – patogenéza, diagnostika a liečba. Neurol Prax 2004; 5(2): 24– 28.
19. Mondelli M, Passero S, Giannini F. Provocative tests in different stages of carpal tunnel syndrome. Clin Neurol Neurosurg 2001; 103(3): 178– 183.
20. Kurča E, Cibulčík F. Klinické využitie troch indexov charakterizujúcich vedenie distálnym úsekom nervus medianus v diagnostike syndrómu karpálneho tunela. Neurol Prax 2003; 4(1)1: 34– 37.
21. Kadaňka Z, Dufek J, Hromada J. Standard elektrofyziologického vyšetření syndromu karpálního tunelu pro potřeby hlášení choroby z povolání. Doporučené postupy 2005. [online] 2005 April. Dostupné z URL: http:/ / www.czech- neuro.cz/ index.php?act=detail&idTXT=4.
22. Dufek J. Návrh jednotného postupu elektrodiagnostiky syndromu karpálního tunelu pro pracovní lékařství. Pracov Lék 2000; 52(2): 104– 106.
23. Hladká M, Kurča E. Vyšetrenie karpálneho tunela ultrazvukom. Slov Radiol 2000; 1(7): 4– 9.
24. Kroutil M, Dryml R, Novotný J. Možnosti zobrazovacích vyšetřovacích metod v diagnostice syndromu karpálního tunelu. Cesk Slov Neurol N 1998; 61/ 94(4): 219– 221.
25. Kurca E, Nosal V, Grofik M, Sivak S, Turcanova Koprusakova M, Kucera P. Single parameter wrist ultrasonography as a first‑line screening examination in suspected carpal tunnel syndrome patients. Bratisl Lek Listy 2008; 109(4): 177– 179.
26. Brian WR, Wright AD. Spontaneous compression of both median nerves in the carpal tunnel. Lancet 1947; 1: 277– 282.
27. Silverstein BA, Fine LJ, Armstrong TJ. Occupational factors and carpal tunnel syndrome. Am J Ind Med 1987; 11(3): 343– 358.
28. Rempel D, Bach JM, Gordon L, So Y. Effects of forearm pronation/ supination on carpal tunnel pressure. J Hand Surg Am 1998; 23(1): 38– 42.
29. Putz- Anderson V, Bernard BP, Burt SE, Cole LL, Fairfield- Estill C, Fine LJ et al. Musculoskeletal disorders and workplace factors: A critical review of epidemiologic evidence for work‑related musculoskeletal disorders of the neck, upper extremity and low back. Cincinnati, NIOSH 1997.
30. Gerr F, Letz R. Risk factors for carpal tunnel syndrome in industry: blaming the victim? J Occup Med 1992; 34(11): 1117– 1119.
31. Nathan PA, Meadows KD, Doyle LS. Occupation as a risk factor for impaired sensory conduction of the median nerve at the carpal tunnel. J Hand Surg Br 1988; 13(2): 167– 170.
32. Nathan PA, Istvan JA, Meadows KD. A longitudinal study of predictors of research defined carpal tunnel syndrome in industrial workers: findings in 17 years. J Hand Surg Br 2005; 30(6): 593– 598.
33. Palmer KT, Harris EC, Coggon D. Carpal tunnel syndrome and its relation to occupation: a systematic literature review. Occup Med Lond 2007; 57(1): 57– 66.
34. Okutsu I, Ninomiya S, Natsuyama M, Takatori Y, Inanami H, Kuroshima N et al. Subcutaneous operation and examination under the universal endoscope. Nippon Seikeigeka Gakkai Zasshi 1987; 61(5): 491– 498.
35. Gerritsen AA, de Vet HC, Scholten RJ, Bertelsmann FW, de Krom MC, Bouter LM. Splinting vs surgery in the treatment of carpal tunnel syndrome. A randomized controlled trial. JAMA 2002; 288(10): 1245– 1251.
36. Amirjani N, Ashworth NL, Watt MJ, Gordon T, Chan KM. Corticosteroid iontophoresis to treat carpal tunnel syndrome: a double‑blind randomized controlled trial. Muscle Nerve 2009; 39(5): 627– 633.
37. Dakowicz A, Latosiewicz R. The value of iontophoresis combined with ultrasound in patients with the carpal tunnel syndrome. Rocz Akad Med Bialymst 2005; 50 (Suppl 1): 196– 198.
38. O’Connor D, Marshall S, Massy- Westropp N. Non- surgical treatment (other than steroid injection) for carpal tunnel syndrome. Cochrane Database Syst Rev 2003; 1: CD003219.
39. Racasan O, Dubert T. The safest location for steroid injection in the treatment of carpal tunnel syndrome. J Hand Surg Br 2005; 30(4): 421– 414.
40. Ly- Pen D, Andreu JL, de Blas G, Sanchez- Olaso A, Millan I. Surgical decompression versus local steroid injection in carpal tunnel syndrome: a one year, prospective, randomized, open, controlled clinical trial. Arthritis Rheum 2005; 52(2): 612– 619.
41. Agarwal V, Singh R, Sachdev A, Wiclaff, Shekhar S,Goel D. A prospective study of the long term efficacy of local methyl prednisolone acetate injection in the management of mild carpal tunnel syndrome. Rhematology (Oxford) 2005; 44(5): 647–– 650.
42. Kanta M, Ehler E, Laštovička D, Dankova C, Adamkov J, Rehak S. Možnosti chirurgické léčby syndromu karpálního tunelu. Neurol Prax 2006; 7(3): 153– 157.
43. Kanta M, Ehler E, Kremláček J, Lastovicka D, Adamkov J, Rehak S et al. Využití měření tlaků v karpálním tunelu během operace syndromu karpálního tunelu. Rozhl Chir 2007; 86(11): 588– 592.
44. Kanta M, Ehler E, Kremláček J, Lastovicka D, Adamkov J, Rehak S. Efekt endoskopické a klasické operace pro syndrom karpálního tunelu. Cesk Slov Neurol N 2008; 71/ 104(2): 173– 179.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2009 Číslo 6
Nejčtenější v tomto čísle
- Varianty katatonie
- Rettův syndrom
- Neuropatie nervus mentalis jako manifestace systémové malignity
- Syndróm karpálneho tunela

