Dehiscence horního polokruhovitého kanálku
Superior semicircular canal dehiscence
Syndrome of superior semicircular canal dehiscence represents relatively rare disease of the inner ear. It presents with various combinations of often bizarre vestibular and hearing symptoms. The pathological and pathophysiological basis of this clinical syndrome is defect of otic capsule in the middle fossa. Dehiscence represents the third mobile window of the otic capsule. The purpose of the case report is to present characteristic neurootologic and audiologic symptomatology of the syndrome, key steps in its diagnosis and its surgical management.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manu script met the ICMJE “uniform requirements” for biomedical papers.
Keywords:
superior semicircular canal dehiscence – Tullio phenomenon – vestibular evoked myogenic potentials – third window
:
M. Stříteská 1-3; O. Profant 1,4
; K. Trnková 1; M. Laboš 5; J. Weichet 5; Jana Dědková 6; M. Vališ 7; Viktor Chrobok 2
; M. Chovanec 1
:
Otorinolaryngologická klinika 3. LF UK a FN Královské Vinohrady, Praha
1; Klinika otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové
2; ORL ambulance TINITUS s. r. o., Chrudim
3; Oddělení neurofyziologie sluchu, Ústav experimentální medicíny, AV ČR, Praha
4; Radiodiagnostická klinika 3. LF UK a FN Královské Vinohrady, Praha
5; Radiologická klinika LF UK a FN Hradec Králové
6; Neurologická klinika LF UK a FN Hradec Králové
7
:
Cesk Slov Neurol N 2019; 82(4): 461-463
:
Letters to Editor
prolekare.web.journal.doi_sk:
https://doi.org/10.14735/amcsnn2019461
Syndrom dehiscence horního polokruhovitého kanálku je poměrně vzácné onemocnění vnitřního ucha. Klinickým projevem jsou různé kombinace často až bizarních rovnovážných a sluchových obtíží. Patologicko-anatomickým a patofyziologickým podkladem klinického syndromu je defekt otické kapsuly v oblasti střední jámy lební. Dehiscence tak vytváří třetí mobilní okénko. Cílem kazuistického sdělení je prezentovat typický obraz vestibulární a audiologické symptomatologie uvedeného syndromu, diagnostický postup i vlastní léčbu – chirurgické ošetření dehiscence.
Klíčová slova:
dehiscence horního polokruhovitého kanálku – Tullio fenomén – vestibulárně evokované myogenní potenciály – třetí okénko
V roce 1998 popsali Minor et al poprvé syndrom dehiscence horního polokruhovitého kanálku (superior semicircular canal dehiscence; SSCD) [1,2]. Patologicko-anatomickým a pato-fyziologickým podkladem syndromu je defekt otické kapsuly v oblasti střední jámy lební. Dehiscence vytváří v labyrintu třetí mobilní okénko. Onemocnění tak může být řazeno mezi perilymfatické píštěle [3]. K typickým příznakům patří především závrať provokovaná zvukem nebo zvýšením tlaku intrakraniálně, ve středouší či v zevním zvukovodu, chronické rovnovážné obtíže, oscilopsie, bizarní autofonie a pulzatorické ušní šelesty. Pochopení příčiny tohoto onemocnění umožnilo rozvoj nových diagnostických a nakonec i léčebných postupů.
Je odhadováno, že prevalence dehiscence horního polokruhovitého kanálku je 0,5–0,6 %. Další 1–2,5 % pacientů mají extrémně jemný kostní kryt horního polokruhovitého kanálku (< 0,1 mm), který se také může projevit jako syndrom SSCD [4,5]. Na druhou stranu se i přítomná dehiscence nemusí klinicky projevit, což ukazují studie na kadaverech, radiologické a chirurgické studie, kdy byla odhadovaná prevalence až 8,5 % dle různých autorů [5,6].
Etiologie není známá. Normální tloušťka kostěného krytu SSC směrem do střední jámy lební je cca 0,8 mm. Jemný kostěný kryt (< 0,5 mm) může být věkem dále usurován, především tlakem dury ze střední jámy lební nebo vaskulárními malformacemi, nebo může docházet k mikrotraumatům [7]. Více studií potvrzuje spíše možnost, že SSCD je výsledkem kumulace repetitivních mikrotraumat [8]. Minor et al popsal u více jak 23 % pacientů jako úvodní možné mikrotrauma hlasitý zvuk, zvedání těžkého břemene, úraz hlavy předcházející první epizodě vertiga [9]. Méně studií popisuje oboustranné nálezy a asociaci s dehiscencí i v oblasti tegmen tympani, jako vrozený stav a predispozici ke vzniku SSCD.
Byly prováděny retrospektivní studie na dětské populaci [10], které zjistily častější postižení SSCD syndromem u chlapců než u dívek, na rozdíl od dospělé populace, kde bývají častěji SSCD postiženy ženy. U dětí se syndrom častěji projevoval audiologickými než vestibulárními symptomy.
Příznaky mohou být vyjádřeny v různých kombinacích a v různé intenzitě. SSCD je často nazýván „otologickým mimikrem“, pro svou „schopnost“ napodobovat příznaky několika otologických onemocnění – otosklerózy [11], Menierského syndromu, perilymfatické fistuly, patulózní Eustachovy tuby, benigního polohového paroxysmálního vertiga (BPPV).
U SSCD je nejčastější manifestace jak vestibulární, tak zároveň kochleární. Jsou ale referovány i případy pouze kochleární klinické manifestace [12].
Mezi vestibulární příznaky patří především zvukem či tlakem indukovaná závrať a oscillopsie. Mezi hlavní kochleární příznaky patří tinnitus, autofonie a převodní nedoslýchavost, často s až zápornými hodnotami kostního vedení – kostní hyperakuzí, především v nízkých frekvencích pod 1 kHz.
Mezi nápadné subjektivní stesky pacientů patří nejenom zvukem indukovaná závrať a rozostřené vidění, ale i bizarní sluchové vjemy. Především slyšení pohybů vlastních očí (často popisován jako pohyb smirkového papíru po dřevě), kloubního systému (slyší například i pohyb palce u nohy, „vrzání“ páteře, ladičku přiloženou na kotník slyší jako ton v postiženém uchu), peristaltiky střev, patří k častým steskům pacientů s SSCD. Pacienti také často referují pocit plnosti či tlaku do ucha. Závratě bývají paroxysmálního charakteru, vázané právě na hlasité zvuky v jejich okolí, či vázané na vyšší intenzitu vlastního hlasu (mluví proto často nápadně potichu), nebo jsou závratě vázané na smrkání, kašel, cvičení spojené se zvýšením nitrobřišního a nitrolebního tlaku. Mívají pulzatorický, nebo chronický monotónní tinnitus v postiženém uchu. Častý je také stesk na snížení mentálních schopností, přílišná únava, bolesti hlavy a migrény.
Prezentujeme případ 41letého muže, který byl vyšetřen pro přibližně 20 let postupně se zhoršující pocit nestability doprovázený atakami rotační závrati. Paroxyzmy závratí se vystupňovaly během posledních 2 let, kdy byl hospitalizován na neurologii a opakovaně vyšetřován na ORL ambulancích. Spolu se závratěmi si stěžoval na nepříjemné sluchové vjemy, a to na „tepavý šelest“ a autofonii v levém uchu. Udával, že slyší pohyb vlastních očí, především při pohledu doleva, že je pro něj obtěžující poslech vlastní řeči, která se mu zdá nepříjemně hlasitá. Stejně tak že slyší pohyb kloubů celého těla v levém uchu. Opakovaně byl pro uvedené stesky odesílán ošetřujícími lékaři na psychiatrii, kterou také navštívil, ale navržená léčba byla s nulovým efektem. Mnoho let se tedy raději o svých potížích dále nezmiňoval. Až další progrese, především pak zvyšující se frekvence a prohloubení paroxyzmální závrati, ho donutily lékařskou pomoc opět vyhledat. Hlasité vjemy, jako hluk rušné ulice, v něm vyvolávaly mírnou nauzeu. Pokud sám hlasitě hovořil, trpěl výraznou nevolností a rozostřeným viděním. Podobně silné smrkání či explozivní kýchání způsobovalo krátkodobou nestabilitu, event. i rotační závrať. Upustil od sportování, protože cvičení, především pak zapínání břišního lisu, vyvolávalo těžké záchvaty vertiga.
Již na základě anamnézy byla vyslovena suspekce na SSCD syndrom s postižením levého labyrintu. V audiometrickém nálezu byla vlevo zjištěna pro syndrom typická křivka kostního vedení s prahy v negativních hodnotách. Prahy vzdušného vedení byly sice v normě, ale díky negativním prahům kostního vedení bylo nutné celkově hodnotit audiogram jako převodní poruchu sluchu. Uvedený nález klinicky koreloval s kostní hyperakuzí a autofonií.
Při klinickém neurootologickém vyšetření nebyla prokázána tonická periferní vestibulární léze. Při videookulografii (VOG) nebyl přítomen spontánní nystagmus. Při Head Shaking Testu nebyl žádný nystagmus vybaven. Pohledem evokovaný nystagmus nebyl patrný, pomalé sledovací pohyby oční, stejně tak jako sakadické a optokinetický test byly v normě. Video Head Impulse Test neprokázal poruchu funkce žádného z kanálků. Kalorickým testem jsme také neodhalili snížení funkce labyrintu.
Až provokací při zvýšení intrakraniálního tlaku cvičením byl indukován silný vertikální nystagmus pozorovatelný i pouhým okem. Nystagmus mírnějšího stupně byl evokován i při Valsalvově manévru či při zvýšení tlaku v zevním zvukovodu, kdy však byla provokace nystagmu nejméně patrná a reakce pozorovatelná jen na VOG záznamu. Při poslechu tónů z audiometru si již kolem 60 dB pacient stěžoval na subjektivní nestabilitu a pocit rotace, při intenzitě tónu kolem 80 dB byl i okem vyšetřujícího patrný vertikální nystagmus.
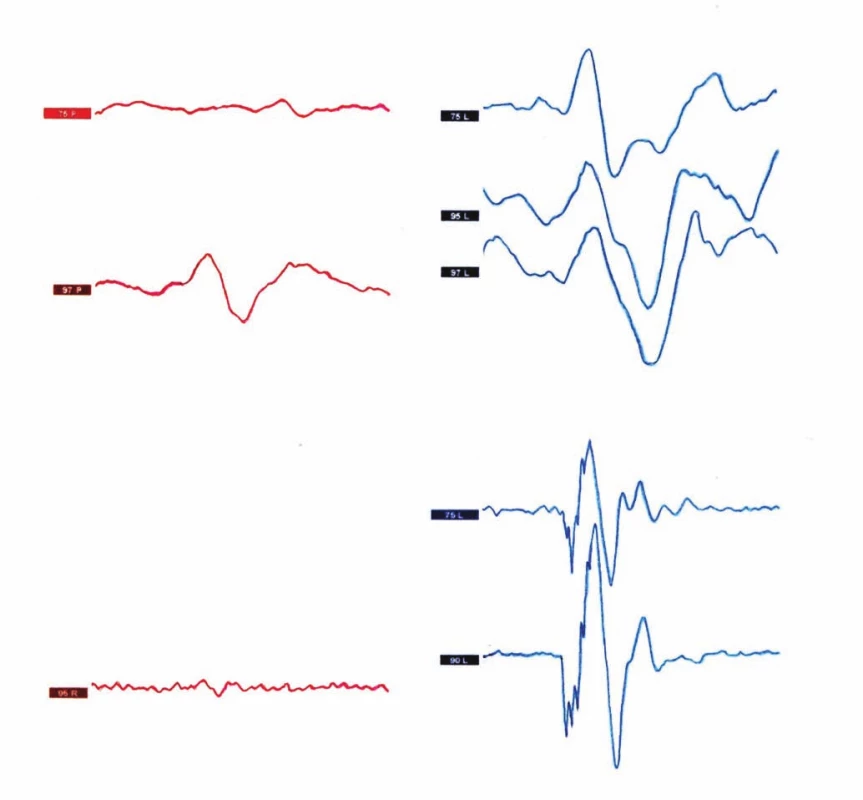
Při vyšetření vestibulárně evokovaných myogenních potenciálů (VEMP) byl na hladině hlasitosti nad 90 dB průkazný nejen nystagmus, ale i torzní úklon hlavy synchronní spolu s VEMP impulzem. Amplituda cervikálních (cVEMP) i okulárních (oVEMP) byla patologicky zvýšena už na 75 dB oproti straně zdravé. Rozdíl byl patrný především při oVEMP vyšetření, které je zaměřeno na vyšetření utrikulu, horního a horizontálního polokruhovitého kanálku (obr. 1).
Fig. 1. Vestibular evoked myogenic potentials (VEMP). A) Cervical VEMP with decreased threshold on the left side at 75 dB with
increased amplitude of the VEMP complex; B) ocular VEMP also have lower thresholds and increased amplitudes, even to a greater
extent than observed in cVEMP responses at 75 dB.
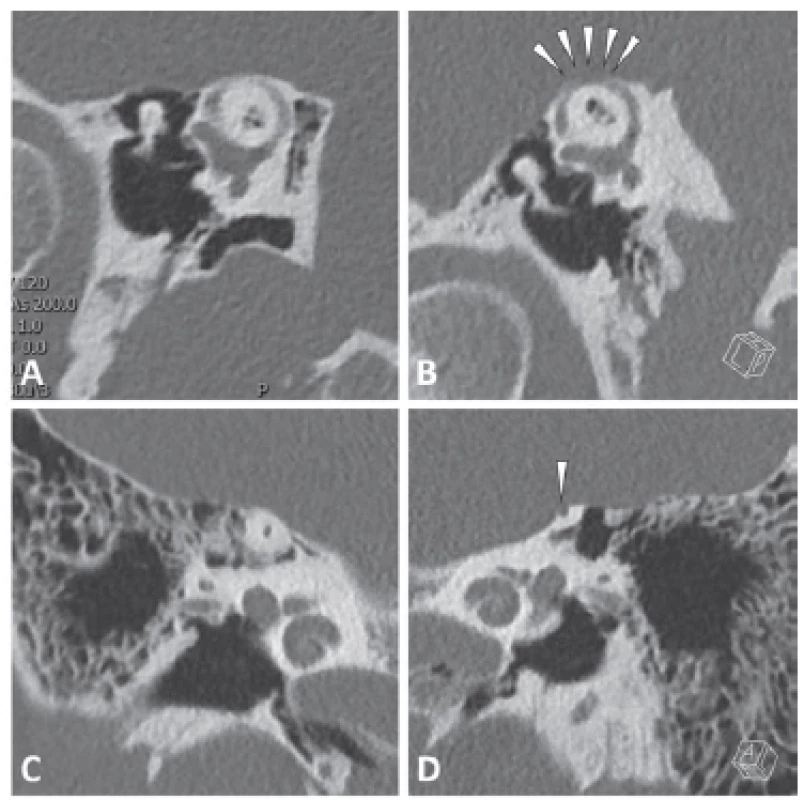
Dehiscence levého horního kanálku byla morfologicky potvrzena na CT s vysokým rozlišením u spánkových kostí, a to jak v rovině paralelní, tak ortogonální s osou postiženého kanálku (tzv. Pöschlova a Stenversova projekce) (obr. 2). Současně byla zjištěna ipsilaterální rozsáhlejší dehiscence tegmen tympani. Dle MRI nebyla prokázána jiná patologie.
Fig. 2. High resolution CT of temporal bones (A, C: right side; B, D: left side) demonstrating
the upper semicircular canal dehiscence on the left side (arrows). A, B) Reconstruction
in the plane parallel to the plane of the upper semicircular canal – perpendicular to
the long axis of the pyramid; C, D) reconstruction in the plane parallel to the long axis of
the pyramid, perpendicular to the plane of the upper semicircular canal.
Pro výrazné a stupňující se subjektivní stesky, které pacienta omezovaly v každodenním životě, bylo přistoupeno k chirurgickému řešení dehiscence. Subtemporálním přístupem k horní ploše pyramidy byl proveden simultánní „ucpání“ (plugging) a „překrytí“ (resurfacing) kanálku, a také rekonstrukce tegmen tympani. Hojení proběhlo nekomplikovaně. Přechodně, po dobu 3 týdnů, jsme zaznamenali spontánní „nahoru bijící“ (up beating) nystagmus v rovině ošetřeného kanálku. Audiometricky byla prokázána normalizace prahů kostního vedení, resp. lehký pokles na vysokých frekvencích o 10 dB. Bezprostředně po výkonu došlo k eliminaci typické symptomatologie SSCD – tj. autofonie, kostní hyperakuze a atak zvukem a tlakem indukované závrati. Pacient udával jen lehkou subjektivní nestabilitu s tendencí k lepšení.
Po 2 měsících od operace došlo ke vzniku benigního polohovacího paroxyzmálního vertiga (BPPV) s postižením zadního polokruhovitého kanálku na operované straně. Stav byl řešen repozičními manévry. Laboratorně jsme také prokázali hypovitaminózu D. Od navržené substituce jsme pro nežádoucí účinky museli ustoupit. BPPV má u pacienta recidivující ráz, nadto v klinickém obraze přetrvávají příznaky fobického vertiga, které je dále řešeno podpůrnou psychoterapií.
Prezentovaný případ ukazuje, že symptomatologie SSCD může být natolik paralyzující, že omezí člověka nejen v pracovních aktivitách, ale i v běžném životě, a že pro své bizarní stesky může imitovat psychiatrické onemocnění.
Z klinického hlediska je klíčový průkaz zvukem a tlakovými změnami indukovaného nystagmu v rovině postiženého kanálku. Onemocnění svými dopady pro sluch může imitovat otosklerózu a jiné formy převodní nedoslýchavosti s fyziologickým nálezem na převodním systému středouší. Pro stanovení diagnózy je přínosné přístrojové neurootologické vyšetření, především provedení VEMP. Patologický nález je nutné potvrdit morfologickým průkazem dehiscence zobrazovacími metodami (HRCT a event. také MR) [2,13].
Postup léčby onemocnění je určen jeho tíží. V případě mírných obtíží lze volit řádné vysvětlení problému pacientovi s navazujícími režimovými opatřeními. Pokud je symptomatologie pro pacienta v každodenním životě výrazně omezující, je postupem léčby některá z forem chirurgického ošetření dehiscence ze subtemporálního nebo transmastoidního přístupu [2,13].
Jako první v péči o pacienta s SSCD je snaha vyčkávat a snaha překonávat či vyřešit stav režimovými opatřeními. Radiologické studie potvrzují, že věkem dochází k úbytku kostní tkáně v oblasti semicirkulárních kanálků [14]. Pokud nejsou příznaky onemocnění závažné, seznámíme pacienta s diagnózou a doporučíme mu se vyvolávajícím momentům, pokud možno vyhýbat, což bývá u některých pacientů možné. Pokud je audiologicky přítomna výrazná ztráta vzdušného vedení, můžeme v některých případech zkusit naslouchadla. Pokud ale potíže zasahují výrazně do života pacienta, přistoupíme k chirurgickému řešení dehiscence. U pacientů, kteří si stěžují především na kochleární stesky, lze provést překrytí okrouhlého okénka, které má za cíl odstranit bizarní kostní hyperakuzi a bizarní autofonii [15,16]. Chirurgickým kauzálním řešením dehiscence je překrytí dehiscence (resurface) nebo plombáž horního polokruhovitého kanálku.
Výzkumné úsilí směřované k diagnóze SSCD rozšířilo naše chápání patofyziologie tzv. třetího okénka do labyrintu a vedlo k zavedení vysoce senzitivních zobrazovacích metod a nových specifických a objektivních diagnostických testů v neurootologii. Přes svou vzácnost by diagnóza SSCD měla být v povědomí otorinolaryngologů, neurologů a psychiatrů, kteří se s prezentovaným syndromem mohou setkat v každodenní praxi.
Práce byla podpořena výzkumným projektem Univerzity Karlovy PROGRES Q29.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Maja Stříteská
Otorinolaryngologická klinika
3. LF UK a FN Královské Vinohrady
Šrobárova 50
100 34 Praha
e-mail: mstriteska@seznam.cz
Přijato k recenzi: 17. 2. 2019
Přijato do tisku: 29. 5. 2019
Sources
1. Minor LB, Solomon D, Zinreich JS et al. Sound- and/or pressure-induced vertigo due to bone dehiscence of the superior semicircular canal. Arch Otolaryngol Head Neck Surg 1998; 124(3): 249–258.
2. Mau C, Kamal N, Badeti S et al. Superior semicircular canal dehiscence: diagnosis and management. J Clin Neurosci 2018; 48: 58–65. doi: 10.1016/j.jocn.2017.11.019.
3. Chrobok V, Pellant A, Šimáková E et al. Cholesteatom a píštěl kostěného labyrintu. Otorinolaryng a Foniat 2005; 54(4): 193–198.
4. Carey JP, Migliaccio AA, Minor LB. Semicircular canal function before and after surgery for superior canal dehiscence. Otol Neurotol 2007; 28(3): 356–364.
5. Nadgir RN, Ozonoff A, Devaiah AK et al. Superior semicircular canal dehiscence: congenital or acquired condition? AJNR Am J Neuroradiol 2011; 32(5): 947–949.
6. Carey JP, Minor LB, Nager GT, Dehiscence or thinning of bone overlying the superior semicircular canal in a temporal bone survey. Arch Otolaryngol Head Neck Surg 2000; 126(2): 137–147.
7. Teixido M, Kung B, Rosowski JJ et al. Histopathology of the temporal bone in a case of superior canal dehiscence syndrome. Ann Otol Rhinol Laryngol 2012; 121(1): 7–12.
8. Brantberg, K, Bergenius J, Mendel L et al. Symptoms, findings and treatment in patients with dehiscence of the superior semicircular canal. Acta Otolaryngol 2001; 121(1): 68–75.
9. Zhou G, Gopen Q, Poe DS. Clinical and diagnostic characterization of canal dehiscence syndrome: a great otologic mimicker. Otol Neurotol 2007; 28(7): 920–926.
10. Lagman C, Ong V, Chung LK et al. Pediatric superior semicircular canal dehiscence: illustrative case and systematic review. J Neurosurg Pediatr 2017; 20(2): 196–203.
11. Halmagyi GM, Aw ST, McGarvie LA et al. Superior semicircular canal dehiscence simulating otosclerosis. J Laryngol Otol 2003; 117(7): 553–557.
12. Minor LB. Clinical manifestations of superior semicircular canal dehiscence. Laryngoscope 2005; 115(10): 1717–1727.
13. Ward BK, Carey JP, Minor LB. Superior canal dehiscence syndrome: lessons from the first 20 years. Front Neurol 2017; 8: 177. doi: 10.3389/fneur.2017.00177.
14. Davey S, Kelly-Morland C, Phillips JS et al. Assessment of superior semicircular canal thickness with advancing age. Laryngoscope 2015; 125(8): 1940–1945.
15. Silverstein H, Kartush JM, Parnes LS et al. Round window reinforcement for superior semicircular canal dehiscence: a retrospective multi-center case series. Am J Otolaryngol 2014; 35(3): 286–293.
16. Silverstein H, Van Ess MJ. Complete round window niche occlusion for superior semicircular canal dehiscence syndrome: a minimally invasive approach. Ear Nose Throat J 2009; 88(8): 1042–1056.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2019 Issue 4
Most read in this issue
- Multiple system atrophy
- Superior semicircular canal dehiscence
- Spina bifida in the Czech Republic – incidence and prenatal diagnostics
- Hearing loss after spinal anesthesia
