Konzumace marihuany jako rizikový faktor ischemické cévní mozkové příhody – kazuistika
Consumption of Cannabis as a Risk Factor for Ischemic Stroke – a Case Report
Introduction:
The association between chronic use of cannabis and ischemic stroke has not been firmly established. Cases have been reported of ischemic stroke after consumption of cannabis. The proposed aetiological mechanisms of such stroke include cerebral vasoconstriction syndrome, paroxysmal atrial fibrillation, systemic hypotension and cerebral vasculitis.
Case study:
We present a case of 27-year-old man, chronic cannabis user who developed acute ischemia in the posterior brain circulation. In the discussion, we discuss possible pathogenetic mechanisms of stroke after cannabis consumption.
Conclusion:
There appears to be a link between marihuana consumption and an onset of ischaemic stroke, although we cannot fully exclude other aetiologies. Therefore, we recommend routine toxicology examination in all young patients with stroke.
Key words:
cannabinoids – ischemic stroke – vasospasms
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Authors:
L. Loudová 1; L. Martinkovič 2; J. Mikuláš 3; J. Kasík 1
Authors‘ workplace:
Neurologické oddělení, ÚVN – Vojenská fakultní nemocnice Praha
1; Neurologická klinika 2. LF UK a FN v Motole, Praha
2; Psychiatrické oddělení, ÚVN – Vojenská fakultní nemocnice Praha
3
Published in:
Cesk Slov Neurol N 2013; 76/109(5): 637-640
Category:
Case Report
Overview
Úvod:
Vztah mezi chronickým užíváním kanabinoidů a vznikem cévní mozkové příhody (CMP) je téma s mnoha otazníky. V literatuře byly opakovaně popsány případy ischemických iktů vzniklých v návaznosti na expozici marihuany. Jako možné mechanizmy se uvádějí: cerebrální vazokonstrikční syndrom, paroxyzmální fibrilace síní, systémová hypotenze nebo vaskulitida mozkových tepen.
Kazuistika:
Prezentujeme případ 27letého muže, chronického uživatele marihuany, u něhož došlo k akutní ischemii ve vertebrobazilárním povodí. V diskuzi jsou rozebrány možné mechanizmy vzniku mozkového infarktu při abúzu kanabinoidů.
Závěr:
Z dostupných dat se souvislost mezi abúzem marihuany a vznikem ischemické CMP jeví u tohoto pacienta jako pravděpodobná, i když zcela nemůžeme vyloučit jinou etiologii. Považujeme proto za vhodné provádět u mladých pacientů s CMP také toxikologické vyšetření.
Klíčová slova:
kanabinoidy – ischemický iktus – vazospazmy
Úvod
Incidence cévních mozkových příhod (CMP) u pacientů ve věku 20– 49 let je podle posledních studií 10,8/ 100 000 obyvatel [1]. V americké studii z 90. let byl abúzus drog zjištěn u 12,1 % mladých pacientů s iktem ve věku 15– 44 let, z toho u 4,7 % případů se jednalo o možnou příčinu iktu [2]. Mezi nejčastější drogy způsobující mozkový infarkt patří kokain, heroin a amfetaminy. Kanabinoidy se běžně do souvislosti s CMP nedávají, nicméně v literatuře nacházíme kazuistiky a souborné práce popisující vznik ischemického inzultu v souvislosti s předchozím užitím tetrahydrokanabinolu (THC) [3,4]. Přesný mechanizmus vzniku nebyl nikdy jednoznačně popsán.
D9-tetrahydrokanabinol, nejsilnější kanabinoid obsažený v rostlině Cannabis sativa, v lidském těle působí přes endogenní kanabinoidní receptory (CB1 a CB2). Ty jsou přítomny v centrálním nervovém systému, na periferních nervech a imunokompetentních buňkách. Největší koncentrace CB1 receptorů byla zjištěna v bazálních gangliích, hipokampu, prefrontálním kortexu a také v cerebellu. Vyskytují se i v srdečním svalu, játrech, ledvinách, gastrointestinálním traktu, endotelu a buňkách hladké svaloviny cév. CB2 receptory jsou exprimovány především na makrofázích a T lymfocytech a také na buňkách endotelu cév. Na imunokompetentních buňkách stejně jako na buňkách endotelu mají kanabinoidní receptory dichotomní funkci. CB1 agonisté působí prozánětlivě, podporují aterogenezi, zatímco CB2 agonisté chrání před tvorbou aterosklerotického plátu inhibicí prozánětlivých cytokinů (TNF alfa, endotoxiny) a snížením exprese adhezivních molekul na endotelu cév. Možný léčebný efekt především na aterosklerózu koronárních tepen je zatím ve stadiu preklinických studií [5].
THC se akumuluje v tukové tkáni, jeho koncentrace dosahuje maxima po čtyřech až pěti dnech a následně je pomalu uvolňován do dalších tkání včetně mozku, přičemž eliminační poločas je sedm až 30 dní. Jako droga obecně působí sedativně, anxiolyticky a analgeticky. Má euforizující efekt, prohlubuje emoční prožitky, zvýrazňuje zrakové a sluchové vjemy. Současně zhoršuje motorickou koordinaci, reakční čas, krátkodobou paměť a koncentraci. Ze systémových účinků je výrazná především tachykardie a systémová vazodilatace. Chronické užívání cigaret je spojeno s vyšším výskytem chronické bronchitidy a emfyzému. Předpokládá se imunosupresivní, endokrinní účinek a možný negativní vliv na vývoj plodu.
Mezi zvažované mechanizmy vzniku iktu po expozici THC patří systémová hypotenze, vazospazmy a porucha autoregulace mozkové perfuze (CBF), kardioembolizace a vaskulitida tepen Willisova okruhu [4]. Vliv na rozvoj aterosklerózy byl popsán [5], možná souvislost chronického užívání a rychlejší progrese aterosklerózy mozkových tepen však zatím nebyla blíže prozkoumána. V následující kazuistice se zabýváme případem mladého muže, který dlouhodobě užíval marihuanu a následně prodělal ischemickou cévní mozkovou příhodu.
Kazuistika
Sedmadvacetiletý muž byl hospitalizován na neurologickém oddělení pro tři dny trvající rotační závrať, v úvodu s nauzeou a zvracením, nejistotu při chůzi a zhoršení řeči. V anamnéze pacienta pouze škodlivé návyky: kuřák cigaret (20 denně), chronický uživatel marihuany (dva jointy denně), naposledy užil THC dva dny před začátkem příznaků. Rodinná anamnéza ohledně cévních onemocnění byla negativní. V objektivním neurologickém nálezu při příjmu: dysartrie, lehký paleocerebelární a neocerebelární syndrom s dystaxií oboustranně, více na dolních končetinách, chůze nejistá o široké bázi, titubace ve stoji II a III. Krevní tlak 150/ 90 mmHg, tepová frekvence 80/ min, afebrilní.
Následně provedena zobrazovací vyšetření mozku: výpočetní tomografie (MDCT) prokázala hypodenzní ložiska v obou mozečkových hemisférách v povodích arterie cerebellares superiores (SCA) oboustranně (obr. 1). CT angiografie (CTA) vyloučila stenózy a okluze intrakraniálního a extrakraniálního řečiště. Vyšetření magnetickou rezonancí provedené s odstupem jednoho dne potvrdilo v T2 a difuzí vážených obrazech (DWI) akutní ischemická ložiska v pedunklech a ve vermis mozečku, drobnější ložiska kortikálně i subkortikálně parietookcipitálně oboustranně (obr. 2, 3). Současně provedené angiografické vyšetření (MRA) potvrdilo normální parametry cévního řečiště stejně jako předchozí CTA a dopplerovské vyšetření magistrálních tepen. Transkraniální dopplerometrie (TCD) nebyla provedena. Transezofageální echokardiografie vyloučila kardioembolizační původ.
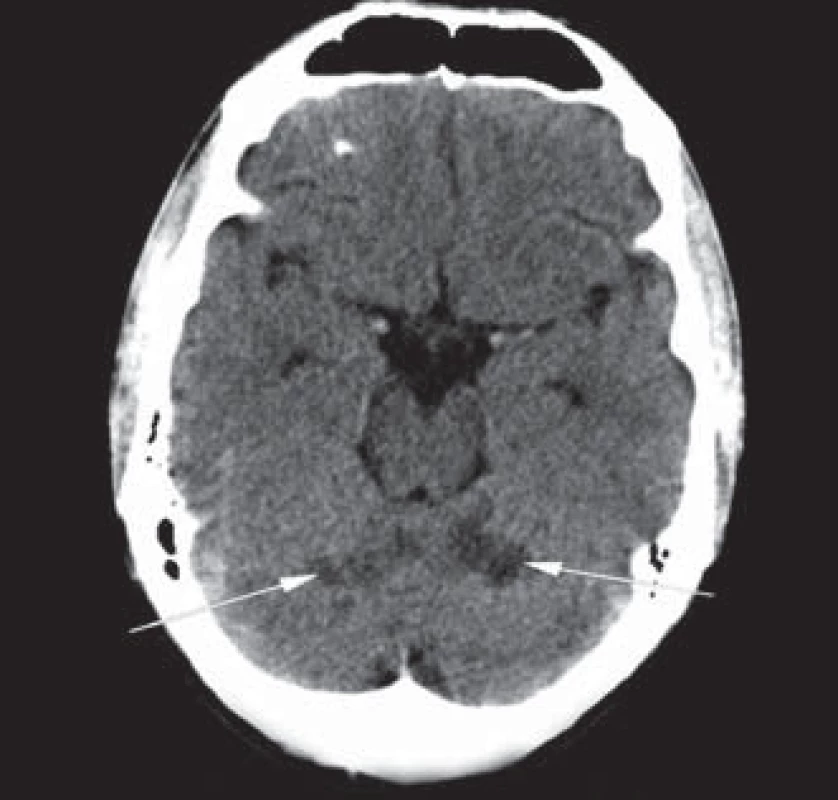
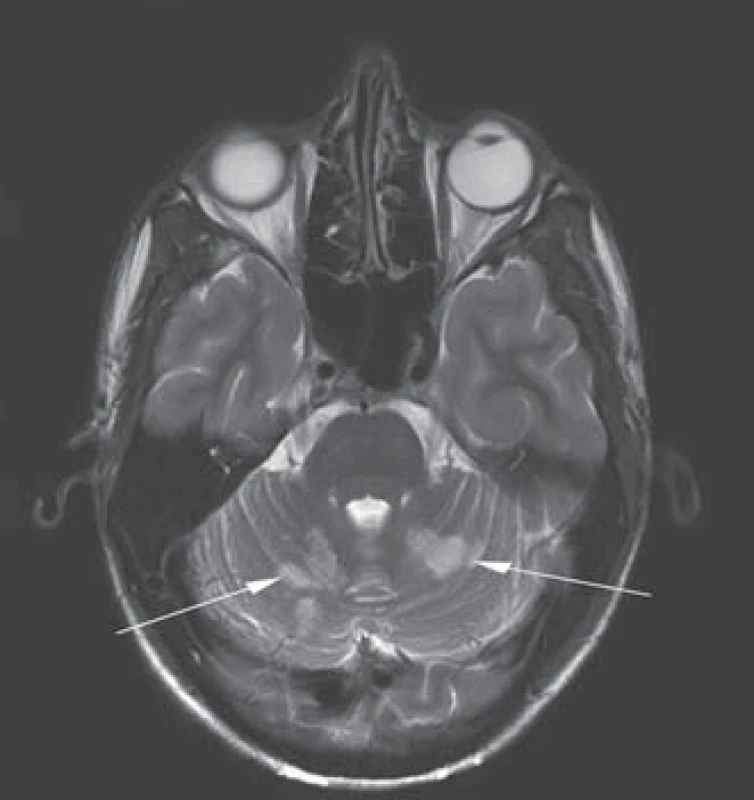
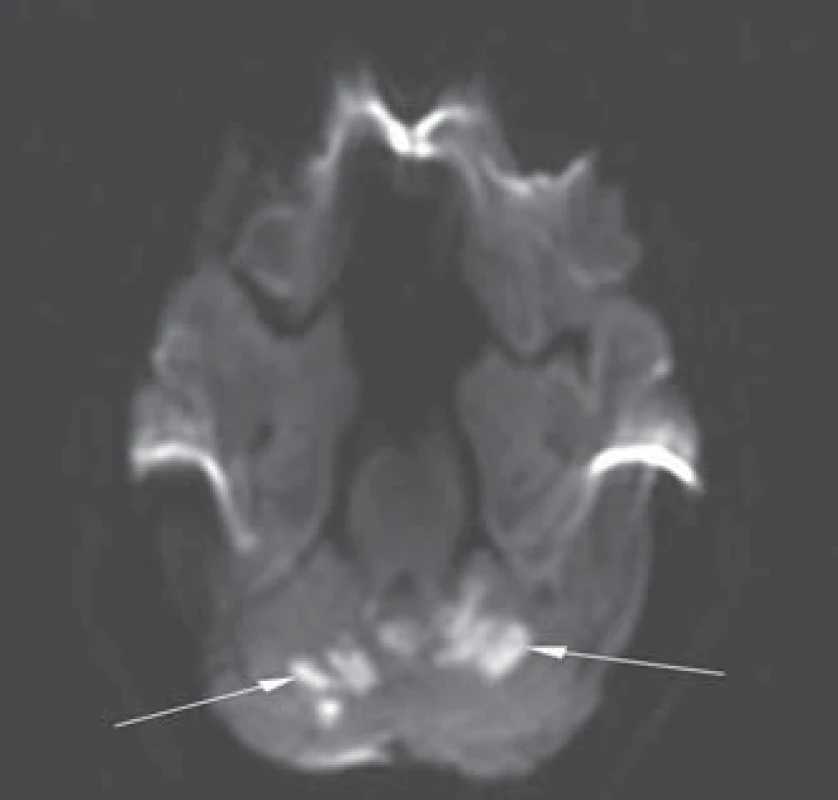
Z laboratorních vyšetření: hraniční aspartátaminotransferáza (AST) 0,71 µkat/ la bilirubin 23 µmol/ l, hypercholesterolemie 5,5 mmol/ l, krevní obraz, ostatní biochemie a koagulační parametry v normě. Toxikologický skríning moči na kanabinoidy, extázi, kokain, metamfetamin a amfetaminy byl negativní. Vyšetření však bylo provedeno až v odstupu devíti dnů od anamnesticky udávané poslední konzumace marihuany. Antinukleární protilátky (ANA), protilátky proti cytoplazmě neutrofilů (p‑ ANCA, c‑ ANCA), antikardiolipinové protilátky, lupus antikoagulans a sedimentace erytrocytů (FW) byly v normě. V rámci vyšetření trombofilních mutací byla prokázána heterozygotní mutace 677 C/ T MTHFR genu. V podrobnějším koagulačním vyšetření nalezena mírná hyperhomocysteinemie 17,6 µmol/ l a snížená aktivita proteinu C (50 %, norma nad 60 %). Protein S a rezistence proti aktivovanému proteinu C (APC) v normě. V rámci interního vyšetření objevena diskrétní steatóza jater dle ultrasonografického vyšetření. Elektroencefalografické vyšetření s normálním nálezem. Psychiatrické konzilium nepotvrdilo projevy odvykacího syndromu. Pacient se v průběhu hospitalizace podrobil rehabilitaci a logopedickému tréninku. Po 10 dnech hospitalizace byl propuštěn pouze s lehkou reziduální dysartrií. Doporučili jsme dlouhodobou léčbu kyselinou acetylsalicylovou v dávce 100 mg/ den, doplněnou o blokátory kalciového kanálu a kyselinu listovou. Při kontrolním ambulantním neurologickém vyšetření po třech měsících byl pacient zcela bez obtíží a s upraveným neurologickým nálezem.
Diskuze
Ischemické CMP v souvislosti s konzumací marihuany byly již v literatuře opakovaně popsány v kazuistikách, ojediněle i ve větších souborech [6]. Ve všech uvedených případech zobrazovací vyšetření potvrdila ischemická ložiska v časové návaznosti na konzumaci marihuany. Postižení byli pacienti všech věkových kategorií s 60– 70% výskytem ve vertebrobazilárním povodí [6,7]. To odpovídá i názorům některých autorů, že zadní povodí je k účinkům marihuany vulnerabilnější. Angiografická vyšetření (CTA, MRA) jen v některých případech prokázala stenózy v karotickém či vertebrobazilárním povodí. Někteří autoři popisují recidivující ischemie a tranzitorní ataky či expanzivně se chovající ischemie v mozečku nebo mozkovém kmeni po expozici THC, vedoucí v několika případech i k úmrtí [3]. Většina pacientů patřila do skupiny pravidelných uživatelů marihuany, jen v několika případech šlo o první životní zkušenost s drogou. Nikotinizmus, dyslipidemie nebo arteriální hypertenze patřily mezi další doprovodné rizikové faktory.
Podíl kanabinoidů na vzniku iktu není zatím objasněn. V současné době se zvažuje několik hypotéz o možných mechanizmech uplatňujících se při vývoji ischemie.
Jednou z nich je systémová hypotenze zprostředkovaná kanabinoidy přes CB1 receptory. Tato teorie byla experimentálně potvrzena na lidských i zvířecích modelech. Při akutní expozici dochází ke zvýšení srdečního výdeje, tachykardii a ortostatické hypotenzi. Naopak při opakovaném užívání tento efekt slábne a dochází k bradykardii a mizí ortostatická hypotenze. Předpokládaným mechanizmem je inhibice sympatické aktivity přes receptory na presynaptických zakončeních post‑gangliových sympatických vláken. Většina dokumentovaných pacientů měla bezprostředně po CMP arteriální hypertenzi, což jsme pozorovali i u našeho pacienta. Pravděpodobně se jednalo o kompenzační mechanizmus, tj. reaktivní hypertenzi, přítomnou u většiny pacientů po ischemickém iktu. Také lokalizace zobrazených ischemických změn nikdy neodpovídaly obrazu borderline iktů, typických pro systémovou hypotenzi s hypoperfuzí.
Vazospazmy, jako další z možných příčin, mohou vysvětlit časovou návaznost konzumace THC s klinickými projevy. U konzumentů byl popsán takzvaný reverzibilní cerebrální vazokonstriční syndrom s bolestmi hlavy a následnými neurologickými příznaky. Charakteristickým projevem byl „korálkovitý“ vzhled mozkových tepen s přítomností intrakraniálních stenóz, který se po několika měsících normalizoval [7,8].
Studie zkoumající vliv kanabinoidů na hemodynamiku mozku nepřinesly zatím jednoznačné závěry. Některé práce prokázaly zvýšení CBF v závislosti na zvýšeném srdečním výdeji během akutní intoxikace marihuanou. Pouze ojedinělé experimentální studie zaznamenaly i regionální změny zvýšeného či sníženého mozkového průtoku (rCBF) po aplikaci THC [9].
Možným mechanizmem je i kardiální embolizace vyvolaná kardiovaskulárním efektem marihuany. Dochází k tachykardii, případně k fibrilaci a flutteru síní, jež v některých případech končí akutním infarktem myokardu [4]. V návaznosti na arytmie může dojít ke kardioembolizačnímu iktu se striatokapsulárními infarkty popsanými v mnoha uvedených kazuistikách [4]. Náš pacient byl vyšetřen kardiologicky včetně transezofageální echokardiografie, která vyloučila přítomnost srdečního trombu. Na vstupním EKG byl zachycen sinusový rytmus. Přesto provedená vyšetření nevylučují paroxyzmální poruchu rytmu krátce před vznikem obtíží, jež mohla vést k mnohočetné tromboembolizaci. Obraz ischemie v povodí SCA oboustranně však nesvědčí pro periferní embolizaci, ale spíše pro mechanizmus periferní vazokonstrikce.
Marihuana může teoreticky spustit toxickou nebo autoimunitní vaskulitidu centrální nervové soustavy (CNS) podobně jako jiné drogy. Dosud byla potvrzena pouze vaskulitida s vazokonstrikcí cév dolních končetin u mladých jedinců, dlouhodobých konzumentů marihuany [10].
V naší kazuistice prezentujeme mladého muže bez rodinné zátěže cévního onemocnění, u něhož byla z rizikových faktorů přítomna dyslipidemie, deficit faktoru C a nikotinizmus. Kouření jako jeden z hlavních ovlivnitelných faktorů ischemické CMP (především aterotrombotické) se podílí na rozvoji cerebrovaskulárních onemocnění několika způsoby. Složky cigaretového kouře způsobují v tepnách dysfunkci endoteliálních buněk a následné urychlení aterosklerotického procesu. Působí protrombogenně zejména zvýšením hladiny fibrinogenu v séru, dále zvyšují hladinu lipoproteinů o nízké denzitě (LDL) a naopak snižují hladinou lipoproteinů o vysoké denzitě (HDL).
Deficit aktivity proteinu C (norma nad 60 %) je způsoben heterozygotní mutací genu pro protein C. Jeho typickým klinickým projevem jsou hluboké žilní trombózy a plicní embolie. Souvislost ischemického iktu s arteriální trombózou byla v ojedinělých případech popsána u mladých jedinců, ale ve větších studiích nebyla potvrzena. Prevalence deficitu proteinu C je dle dostupných dat u pacientů s ischemickým iktem stejná jako ve zdravé populaci, a nezvyšuje tedy riziko arteriální trombózy.
Proto nepovažujeme spojení abúzu kanabinoidů s rozvojem mozkové ischemie za náhodné. Dlouhý časový odstup od posledního užití marihuany a negativní skríningové vyšetření moči sice nesvědčí pro jasnou příčinnou souvislost, avšak může odpovídat teorii reverzibilního cerebrálního vazokonstrikčního syndromu s opožděným vznikem mozkové ischemie po drogové expozici. Tento mechanizmus podporuje i oboustranné symetrické postižení mozečkových hemisfér. Embolizační příčina při hyperkoagulačním stavu se nám zdá jako méně pravděpodobná vzhledem k obrazu na MR, přesto ji nemůžeme zcela vyloučit.
Závěr
Lze předpokládat, že u některých vnímavějších jedinců může konzumace marihuany jak samotná, tak v kombinaci s rizikovými faktory nastartovat proces vedoucí ke vzniku ischemické CMP. Námi prezentovaný případ není zcela přesvědčivý v příčinných souvislostech, přesto se z dostupných dat asociace jeví jako možná. Podíl individuální vnímavosti, genetické predispozice či jiných faktorů zůstává zatím nevysvětlen. V závěru si dovolujeme konstatovat, že do vyšetřovacího algoritmu ischemických iktů či tranzitorních atak u mladých jedinců je vhodné zahrnout skríningové toxikologické vyšetření a anamnestické šetření po abúzu toxických látek.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Lucie Loudová
Neurologické oddělení
ÚVN – Vojenská fakultní nemocnice Praha
U Vojenské nemocnice 1
162 00 Praha
e-mail: lucie.loudova@gmail.com
Přijato k recenzi: 30. 1. 2013
Přijato do tisku: 18. 4. 2013
Sources
1. Putaala J, Metso AJ, Metso TM, Kaste M, Tatlisumak T, Konkola N et al. Analysis of 1,008 consecutive patients Aged 15 to 49 with first‑ ever ischemic stroke: the Helsinki young stroke registry. Stroke 2009; 40(4): 2698– 2703.
2. Sloan M, Kittner S, Feeser BR, Gardner J, Epstein A,Wozniak MA et al. Illicit drug‑associated ischemic stroke in the Baltimore‑Washington Young Stroke Study. Neurology 1998; 50(6): 1688– 1693.
3. Mateo I, Pinedo A, Gomez‑ Beldarrain M, Basterretxea JM, Garcia‑ Monco JC. Recurrent stroke associated with cannabis use. J Neurol Neurosurg Psychiatry 2005; 76(3): 435– 437.
4. Thanvi BR, Treadwell SD. Cannabis and stroke: is there a link? Postgrad Med J 2009; 85(1000): 80– 83.
5. Singla S, Sachdeva R, Mehta JL. Cannabinoids and atherosclerotic coronary heart disease. Clin Cardiol 2012; 35(6): 329– 335.
6. Singh NN, Pan Y, Muengtaweeponsa S, Geller JT, Cruz‑ Flores S. Cannabis‑related stroke: case series and review of literature. J Stroke Cerebrovasc Dis 2012; 21(7): 555– 560.
7. Wolff V, Lauer V, Rouyer O, Sellal F, Meyer N, Raul JS et al. Cannabis use, ischemic stroke, and multifocal intracranial vasoconstriction: a prospective study in 48 consecutive young patients. Stroke 2011; 42(6): 1778– 1780.
8. Ducros A, Boukobza M, Porcher R, Sarov M, Valade D, Bousser MG. The clinical and radiological spectrum of reversible cerebral vasoconstriction syndrome. A prospective series of 67 patients. Brain 2007; 30(12): 3091– 3101.
9. Martín‑ Santos R, Fagundo AB, Crippa JA, Atakan Z,Bhattacharyya S, Allen P et al. Neuroimaging in cannabis use: a systematic review of the literature. Psychol Med 2010; 40(3): 383– 398.
10. Disdier P, Granel B, Serratrice J, Constans J, Michon‑ Pasturel U, Hachulla E et al. Cannabis arteritis revisited: ten new case reports. Angiology 2001; 52(1): 1– 5.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2013 Issue 5
Most read in this issue
- Wilsonova nemoc
- Multiformní glioblastom – přehled nových poznatků o patogenezi, biomarkerech a perspektivách léčby
- Tumoriformní varianta roztroušené sklerózy – dvě kazuistiky
- Test 3F Dysartrický profil – normativní hodnoty řeči v češtině
