Endoskopická ventrikulocisternostomie u dětí s předchozí implantací ventrikuloperitoneální drenáže
Endoscopic Third Ventriculostomy in Previously Shunted Children
Aim:
Endoscopic third ventriculostomy (ETV) is a routine and safe procedure for treatment of obstructive hydrocephalus. The aim of our study was to evaluate EVS success rate in treating obstructive hydrocephalus in paediatric patients with former ventriculo-peritoneal (V-P) shunt implantation.
Material and methods:
We performed ETV in 36 patients with former V-P drainage implantation between 2001 and October 2011. Pre-surgical brain MRI performed in all patients confirmed an obstruction in aqueduct or outflow parts of the fourth ventricle. During the surgery, the V-P shunt was clipped and ETV was performed. In patients with favourable clinical condition and functional stoma on MR, the V-P shunt was removed 3 months after the ETV. In indicated patients, the Ommaya reservoir was inserted to enable emergency cerebrospinal fluid tapping.
Results:
Our group of 36 patients involved 11 patients with congenital aqueduct stenosis, 14 patients with posthemorrhagic hydrocephalus, 6 patients with post-infection hydrocephalus and 5 patients with Chiari malformation – associated hydrocephalus. Nine patients underwent unsuccessful ETV in infancy. Patients in whom V-P shunt could be removed three month after the ETV were evaluated as successful; 26 patients (72%) in our group were successful. There was one serious complication in the group – one patient died 2.5 years after the surgery due to delayed ETV failure.
Conclusion:
The ETV is a method of choice in obstructive hydrocephalus even in patients with former V-P shunt implantation. MR is feasible in acute or scheduled V-P shunt surgical revision. Hydrocephalus may be solved endoscopically in patients with confirmed obstruction in the ventricular system.
Key words:
endoscopy – ventriculocisternostomy – hydrocephalus – ventriculo-peritoneal shunt
Authors:
R. Lipina 1,2; T. Hrbáč 1; M. Chlachula 1; T. Krejčí 1; M. Kunčíková 3
Authors‘ workplace:
Neurochirurgická klinika FN Ostrava
1; LF UK v Hradci Králové
2; Klinika dětské neurologie FN Ostrava
3
Published in:
Cesk Slov Neurol N 2013; 76/109(2): 207-210
Category:
Short Communication
Overview
Cíl:
Endoskopická ventrikulocisternostomie (EVS) je dnes rutinní a bezpečná metoda léčby obstrukčního hydrocefalu. Cílem práce je zhodnotit její úspěšnost při léčbě obstrukčního hydrocefalu u dětských pacientů s předchozí implantací ventrikuloperitoneální (V-P) drenáže.
Soubor a metodika:
V době od roku 2001 do října 2011 jsme provedli EVS u 36 pacientů s předchozí implantací V-P drenáže. U všech pacientů byla předoperačně provedena magnetická rezonance (MR) mozku s průkazem obstrukce v oblasti mokovodu či výtokových částí 4. komory. Při operaci byla provedena klipsace původní V-P drenáže a EVS. V případě příznivého klinického stavu a MR mozku s funkční stomií byla drenáž odstraněna v odstupu tří měsíců od EVS. U indikovaných pacientů byl ponechán Ommaya rezervoár pro možnost emergentní punkce likvoru.
Výsledky:
V souboru 36 pacientů bylo 11 pacientů s vrozenou stenózou mokovodu, u 14 pacientů se jednalo o posthemoragický hydrocefalus, u 6 pacientů o postinfekční hydrocefalus a u zbylých 5 pacientů u hydrocefalus při Chiari malformaci. U 9 pacientů byla v minulosti provedena neúspěšná EVS. Jako úspěšné jsme hodnotili pacienty, u nichž bylo možno po 3 měsících odstranit V-P drenáž. V našem souboru jsme byli úspěšní u 26 pacientů (72 %). Vyskytla se jedna závažná komplikace – jeden pacient zemřel v odstupu 2,5 roku po operaci v důsledku selhání původně funkční EVS.
Závěr:
EVS je metodou volby u obstrukčního hydrocefalu, a to i u pacientů s předchozí implantací V-P drenáže. V případě akutní či plánované revize V-P drenáže je proto vhodné vždy provést MR mozku a při nálezu obstrukce v komorovém systému pak řešit hydrocefalus endoskopicky.
Klíčová slova:
endoskopie – ventrikulocisternostomie – hydrocefalus – ventrikuloperitoneální drenáž
Úvod
Endoskopická ventrikulocisternostomie třetí komory (EVS) je dnes rutinní a bezpečná metoda léčby obstrukčního hydrocefalu. Její indikací je obstrukční hydrocefalus s prokázanou překážkou v komorovém systému, nejčastěji v úrovni mokovodu nebo výtokových částí 4. komory. Při této indikaci je úspěšnost EVS vysoká a dosahuje až 90 % [1,2]. Část pacientů s obstrukčním hydrocefalem však byla nebo je i v dnešní době léčena implantací ventrikuloperitoneální drenáže (V-P drenáže). Důvodem bývá nejčastěji nedostupnost endoskopické léčby v době řešení hydrocefalu na konkrétním pracovišti, nebo nedostupnost magnetické rezonance (MR) v době diagnostiky hydrocefalu či akutní průběh hydrocefalu neumožňující provést MR mozku. V případě selhání V-P drenáže u těchto pacientů se pak nabízí možnost řešit hydrocefalus endoskopicky a V-P drenáž zrušit. Účelem studie je zhodnocení úspěšnosti EVS při léčbě obstrukčního hydrocefalu u dětských pacientů s předchozí implantací V-P drenáže prováděné s cílem následného zrušení V-P drenáže.
Soubor a metoda
V době od ledna 2001 do října 2011 jsme provedli EVS u 36 pacientů s předchozí implantací V-P drenáže. V souboru bylo 20 chlapců a 16 dívek, průměrný věk v době provedení EVS činil 7,6 let. Doba mezi zavedením V-P drenáže a provedením EVS byla od 14 měsíců do 12 let.
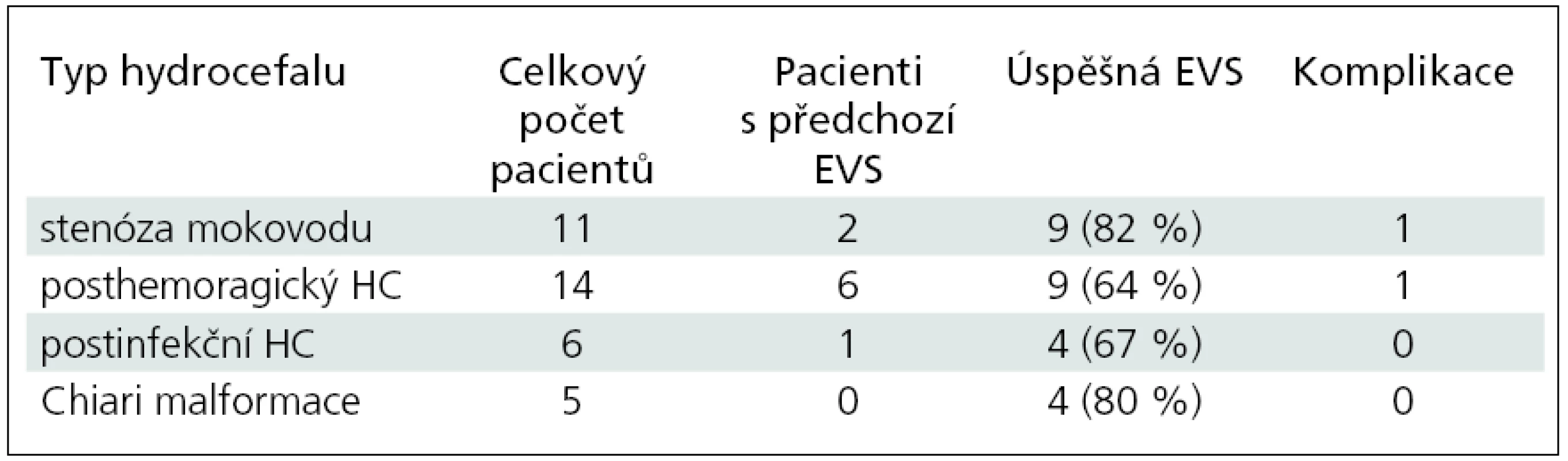
Jako etiologická příčina hydrocefalu byla u 11 pacientů vrozená stenóza mokovodu, u 14 pacientů se jednalo o posthemoragický hydrocefalus, u 6 pacientů o postinfekční hydrocefalus a u zbylých 5 pacientů o hydrocefalus při Chiariho malformaci. U 9 pacientů byla v novorozeneckém nebo kojeneckém období provedena neúspěšná EVS (graf 1).

U 13 pacientů byla EVS provedena jako akutní výkon pro dekompenzaci hydrocefalu při selhání V-P drenáže. U 22 pacientů se jednalo o plánovaný výkon, nicméně tito pacienti by jinak byli indikováni k prodloužení peritoneální části drenáže. U jednoho pacienta byla EVS provedena jako plánovaný výkon při plné funkčnosti i délce V-P drenáže.
U všech pacientů byla předoperačně provedena MR mozku s průkazem obstrukce v oblasti mokovodu či výtokových částí 4. komory. U 10 pacientů byla MR provedena bezprostředně před operací, u zbylých 26 pacientů pak plánovaně v rozmezí 1–15 měsíců před EVS.
Při samotné operaci byla provedena klipsace původní V-P drenáže a poté samotná EVS. Klipsace byla v případě funkčního komorového katétru provedena pod rezervoárem tak, aby byla možná punkce likvoru. V případě dysfunkce komorového katétru nebo chybění rezervoáru byl při EVS ponechán Ommaya rezervoár u tří pacientů, a to pro akutní průběh hydrocefalu při selhání V-P drenáže. Samotná EVS byla prováděna pomocí rigidního endoskopu s průměrem 6 mm, s přímou optikou (Minop, B. Braun), u mladších dětí nebo v případě úzkého komorového systému pak s použitím dětského endoskopu s přímou optikou, s průměrem 3 mm (Paediscope, B. Braun).
Pacienti byli hospitalizováni standardně týden po provedení EVS a při dobrém klinickém stavu byli propuštěni domů a byla provedena MR mozku v odstupu tří měsíců (obr. 1).
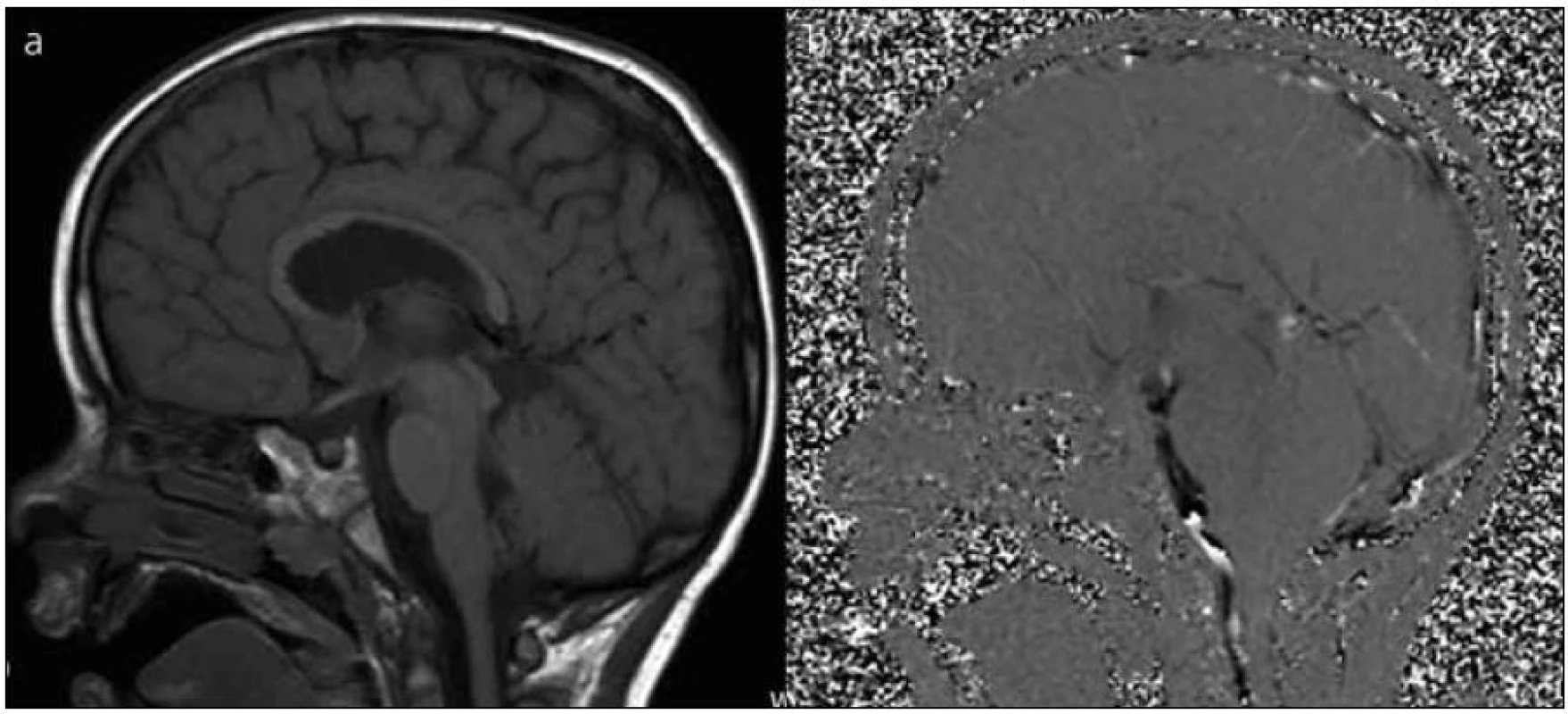
V-P drenáž byla odstraněna v případě splnění těchto podmínek: dobrého klinického stavu, průkazu funkčnosti stomie na MR mozku provedeném tři měsíce od operace a chybění progrese šíře komor na MR. U 15 pacientů byl při odstranění ponechán Ommaya rezervoár nebo původní komorový katétr s rezervoárem (obr. 2). Jako úspěšné jsme hodnotili pacienty, u nichž nebylo nutné zavést zpátky V-P drenáž či provést jinou operaci pro hydrocefalus.
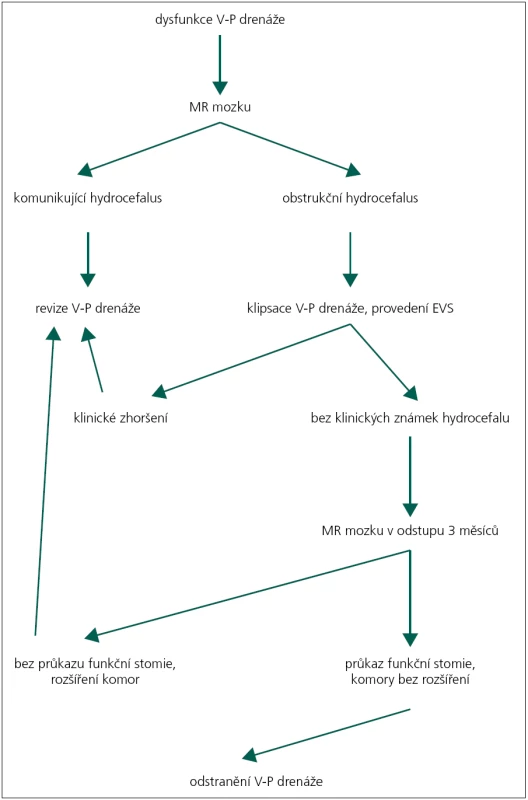
Po odstranění V-P drenáže byli pacienti nadále v ambulantním sledování neurochirurga a dětského neurologa. Algoritmus našeho pooperačního sledování, u pacientů po EVS obecně, zahrnuje roční kontroly dětským neurologem a neurochirurgické kontroly v dvouletém intervalu. Od roku 2003 provádíme rutinně v dvouletých intervalech u všech pacientů kontrolní MR mozku zaměřenou na průchodnost provedené stomie. Snahou je rozpoznat případné radiologické známky pozdního selhání EVS.
Výsledky
Z 36 dětských pacientů jsme byli úspěšní u 26 dětí, u nichž jsme odstranili V-P drenáž a nebylo nutné provést další operaci pro hydrocefalus. Celková úspěšnost tak byla 72 %. Nejúspěšnější skupinou byli pacienti s kongenitální stenózou mokovodu (9 z 11), nejméně úspěšní jsme byli v případě posthemoragického hydrocefalu (9 ze 14). V případě 9 pacientů, u kterých byla již v minulosti provedena EVS (v kojeneckém nebo novorozeneckém období), byla úspěšnost 56 % (5 z 9). Většina těchto pacientů měla posthemoragický obstrukční hydrocefalus.
Celkem jsme byli neúspěšní u 10 dětí. U 3 dětí, které byly operovány pro dysfunkci V-P drenáže jsme akutně zprůchodnili V-P drenáž v odstupu 10 až 48 hod, a to výměnou dysfunkční části drenáže. U 5 dětí s plánovanou EVS jsme provedli revizi V-P drenáže v odstupu 2–7 dnů, přičemž u 2 pacientů jsme byli nuceni odstranit v lokální anestezii klip na drenáži po 8, resp. 20 hod od EVS. U jednoho pacienta jsme zavedli V-P drenáž až s odstupem 3 měsíců od EVS. Pacient neměl klinické projevy nitrolební hypertenze, ale na MR mozku chyběl flow void fenomén a komorový systém byl výrazně širší. V souboru se vyskytla jedna závažná komplikace – u jednoho pacienta došlo k akutnímu selhání EVS po 2,5 letech od zrušení drenáže. U tohoto pacienta byla akutně provedena zevní komorová drenáž a oboustranná zevní dekomprese pro edém mozku, pacient však 4. den po přijetí do nemocnice zemřel.
U jednoho pacienta byla nutná operační revize pro likvorovou pseudocystu po EVS, jiné časné ani pozdní komplikace jsme nezaznamenali. Celková mortalita souboru tak byla 2,8%.
Přehled pacientů je v tab. 1.
Diskuze
V minulosti bylo nejčastěji užívanou metodou léčby hydrocefalu, včetně obstrukčního, zavedení V-P nebo ventrikulo-atriální (V-A) drenáže. S diagnostickými možnostmi, které poskytuje MR, a také s rozšířením endoskopické operativy v neurochirurgii obecně se začala u pacientů s obstrukčním hydrocefalem provádět EVS. Ta je dnes metodou první volby v případě obstrukčního, nekomunikujícího hydrocefalu s úspěšností až 90 % v případě stenózy mokovodu [2]. Výhodou EVS proti V-P drenáži je obnovení fyziologické cirkulace likvoru, nepřítomnost cizorodého materiálu a nižší výskyt pozdních komplikací [2,3]. S nástupem endoskopické léčby hydrocefalu se objevila otázka, zda řešit endoskopicky případy pacientů s obstrukčním hydrocefalem, u nichž byla provedena V-P nebo V-A drenáž. Původní předpoklad, že po několika letech funkční V-P drenáže dojde i u obstrukčního hydrocefalu k omezení resorpční kapacity likvoru, se nepotvrdila a úspěšnost EVS u pacientů s předchozí implantací V-P drenáže je srovnatelná s úspěšností primární EVS [4]. V případě nutnosti operační revize V-P drenáže u těchto pacientů pak úspěšné provedení EVS nabízí možnost zrušení a odstranění původní drenáže, což bylo i cílem naší práce. Naše úspěšnost byla 72 %, přičemž do souboru byli zahrnuti i pacienti s postinfekčním a posthemoragickým hydrocefalem, u kterých lze očekávat nižší úspěšnost vzhledem k možnému podílu hyporesorpce na vzniku hydrocefalu, a to i při prokázané obstrukci na MR. V literatuře je uváděna, a v našem souboru máme také podobné zkušenosti, úspěšná EVS u pacientů, kteří byli endoskopicky operováni v kojeneckém věku, a pro neúspěch EVS jim byla zavedena V-P drenáž. Opakovaná EVS po několika letech pak může být úspěšná [5]. V našem souboru byla úspěšnost u těchto pacientů 56 %.
Samotné technické provedení EVS se v našem souboru nelišilo od primárních endoskopických operací a také komplikace nevykázaly zvýšení ve srovnání s primární EVS. V literatuře však najdeme práce vykazující zvýšené riziko intra - a pooperačních komplikací u pacientů s předchozí V-P drenáží [6]. Autoři Woodworth et al [7] pak ve své práci poukazují na 2,5krát větší riziko selhání EVS u pacientů s předchozí implantací V-P drenáže. V našem souboru jsme měli jednu vážnou komplikaci, a to úmrtí následkem pozdního selhání EVS [8] . Byla to jedna z prvních pacientek, u které bylo provedeno EVS pro selhání původní V-P drenáže. Od té doby ponecháváme při odstranění V-P drenáže komorový katétr s rezervoárem, nebo Ommaya rezervoár, a to u pacientů, u nichž je zaznamenáno akutní klinické zhoršení při dysfunkci V-P drenáže. To je ostatně doporučováno i dalšími autory obecně u EVS [9], u pacientů s předchozí V-P drenáží je pak dokonce některými autory doporučována přechodná zevní komorová drenáž [10]. Dále také provádíme pravidelné MR kontroly v dvouletém intervalu, a to i u pacientů bez klinických potíží. Další pozdní selhání jsme však v souboru nezaznamenali.
Vzhledem k tomu, že i po EVS je možné pozdní selhání, dle literatury s incidencí 2–15 % [3,11,12], je otázka, zda tyto pacienty operovat plánovaně, či jen při selhání V-P drenáže. V našem souboru jsme většinu pacientů operovali buď pro akutní dysfunkci V-P drenáže, nebo v případě, že by stejně byla nutná operační revize, nejčastěji pro nedostatečnou délku břišní části drenáže. Alternativy řešení byly samozřejmě projednány s rodiči dětí. Jen v jednom případě jsme provedli EVS a klipsaci drenáže u zcela bezpříznakového pacienta s kongenitální stenózou mokovodu. Indikací výkonu, samozřejmě kromě průkazu obstrukce na MR mozku, bylo zejména naléhání rodičů na pokus o zrušení V-P drenáže. U tohoto pacienta však byl výkon neúspěšný. Podobný postup jsme již neopakovali a ani jej nedoporučujeme.
Co se týká úspěšnosti EVS u jednotlivých etiologických skupin hydrocefalu, nejúspěšnější jsme byli, dle očekávání, u vrozené stenózy mokovodu. Naopak nejnižší úspěšnost měli pacienti s obstrukčním posthemoragickým hydrocefalem, což je dáno patofyziologií tohoto typu, s možností spolupodílu hyporesorpce na vzniku hydrocefalu.
Závěr
Endoskopická ventrikulocisternostomie je metoda volby u obstrukčního hydrocefalu, a to i u pacientů s předchozí implantací V-P drenáže. Při akutní či plánované revizi V-P drenáže je proto vhodné vždy provést MR mozku a v případě nálezu obstrukce v komorovém systému pak řešit hydrocefalus endoskopicky. Na možnost endoskopické léčby je třeba myslet již při sledování pacientů s V-P drenáží.
Vzhledem k možnosti pozdního selhání EVS je však nutné tyto pacienty ponechat v ambulantním sledování a o možnosti pozdního selhání poučit i rodiče.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Radim Lipina, Ph.D.
Neurochirurgická klinika
FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: radim.lipina@gmail.com
Přijato k recenzi: 17. 4. 2012
Přijato do tisku: 16. 10. 2012
Sources
1. Brockmeyer D, Abtin K, Carey L, Walker LM. Endoscopic third ventriculostomy: an outcome analysis. Pediatr Neurosurg 1998; 28(5): 236–240.
2. Gangemi M, Donati P, Maiuri F, Longatti P, Godano U, Mascari C. Endoscopic third ventriculostomy for hydrocephalus. Minim Invasive Neurosurg 1999; 42(3): 128–132.
3. Hopf NJ, Grunert P, Fries G, Resch KD, Perneczky A. Endoscopic third ventriculostomy: outcome analysis of 100 consecutive procedures. Neurosurgery 1999; 44(4): 795–806.
4. Bilginer B, Oguz KK, Akalan N. Endoscopic third ventriculostomy for malfunction in previously shunted infants. Child Nerv Syst 2009; 25(6): 683–688.
5. Siomin V, Weiner H, Wisoff J, Cinalli G, Pierre-Kahn A, Saint-Rose C et al. Repeat endoscopic third ventriculostomy: is it worth trying? Childs Nerv Syst 2001; 17(9): 551–555.
6. Hader WJ, Walker RL, Myles ST, Hamilton M. Complications of endoscopic third ventriculostomy in previously shunted patients. Neurosurgery 2008; 63 (1 Suppl 1): ONS168–ONS174.
7. Woodworth G, McGirt MJ, Thomas G, Williams MA, Rigamonti D. Prior CSF shunting increases the risk of endoscopic third ventriculostomy failure in the treatment of obstructive hydrocephalus in adults. Neurol Res 2007; 29(1): 27–31.
8. Lipina R, Palecek T, Reguli S, Kovarova M. Death in consequence of late failure of endoscopic third ventriculostomy. Childs Nerv Syst 2007; 23(7): 815–819.
9. Aquilina K, Edwards RJ, Pople IK. Routine placement of a ventricular reservoir at endoscopic third ventriculostomy. Neurosurgery 2003; 53(1): 91–97.
10. Lee SH, Kong DS, Seol HJ, Shin HJ. Endoscopic third ventriculostomy in patients with shunt malfunction. J Korean Neurosurg Soc 2011; 49(4): 217–221.
11. Cinalli G, Sainte-Rose C, Chumas P, Zerah M, Brunelle F, Lot G et al. Failure of third ventriculostomy in the treatment of aqueductal stenosis in children. J Neurosurg 1999; 90(3): 448–454.
12. Fukuhara T, Vorster SJ, Luciano MG. Risk factors for failure of endoscopic third ventriculostomy for obstructive hydrocephalus. Neurosurgery 2000; 46(5): 1100–1111.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2013 Issue 2
-
All articles in this issue
- Creutzfeldtova-Jakobova choroba
- Elektrofyziologické vyšetření pánevního dna
- Význam a limitace zrakových evokovaných potenciálů ve studiu patofyziologie migrény
- Habituace je významnější na pohybový podnět ve srovnání s reverzačním podnětem – pilotní studie
- Vyhodnocení sběru epidemiologických dat u cévních mozkových příhod z registru IKTA. Incidence cévních mozkových příhod v okrese Zlín
- Úloha neurootologa v záchytu poradiačních komplikací u pacientů s vestibulárním schwannomem léčených Leksellovým gama nožem
- Tortikolis při Griselově syndromu – kazuistiky
- X-viazaná adrenoleukodystrofia
- X-vázaná myotubulární myopatie u dvou bratrů v důsledku nové mutace v MTM1 genu – kazuistiky
- Zriedkavejšia príčina obštrukčného syndrómu spánkového apnoe – morbus Madelung. Kazuistiky
- Sonograficky navigované operace mozkových kavernomů
- Endoskopická ventrikulocisternostomie u dětí s předchozí implantací ventrikuloperitoneální drenáže
- Diagnostika, terapie a dispenzarizace meningeomů na NCHK FN Brno v letech 2005–2010
- Normotenzní hydrocefalus – komplikace z předrénování a jejich závislost na použitém ventilu
- Spinocerebelární ataxie typ 7 (SCA7) – kazuistika
- Lymeská borelióza jako příčina bilaterální neuroretinitidy s výraznou jednostrannou hvězdicovitou makulopatií u osmileté dívky
- Rozdíly v modulaci kortikální aktivity u pacientů po cévní mozkové příhodě s reziduální spasticitou ruky léčených botulotoxinem A
- Pozdní forma Tay-Sachsovy choroby napodobuje spinální svalovou atrofii III. typu – dvě kazuistiky
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Creutzfeldtova-Jakobova choroba
- Spinocerebelární ataxie typ 7 (SCA7) – kazuistika
- Lymeská borelióza jako příčina bilaterální neuroretinitidy s výraznou jednostrannou hvězdicovitou makulopatií u osmileté dívky
- Elektrofyziologické vyšetření pánevního dna
