Vyšetření čichu u neurologických onemocnění pomocí Testu parfémovaných fixů
Olfactory Testing in Neurological Diseases using Odourized Markers Test
Goals:
Decreased olfactory function has been demonstrated in idiopathic Parkinson’s disease (IPD) by subjective olfactometry. The first goal of the study was to establish whether patients with IPD would score lower in such tests than patients suffering from other neurological diseases. The second goal of this study was establish whether olfactory tests could discriminate IPD from other patients with smell impairment.
Materials and methods:
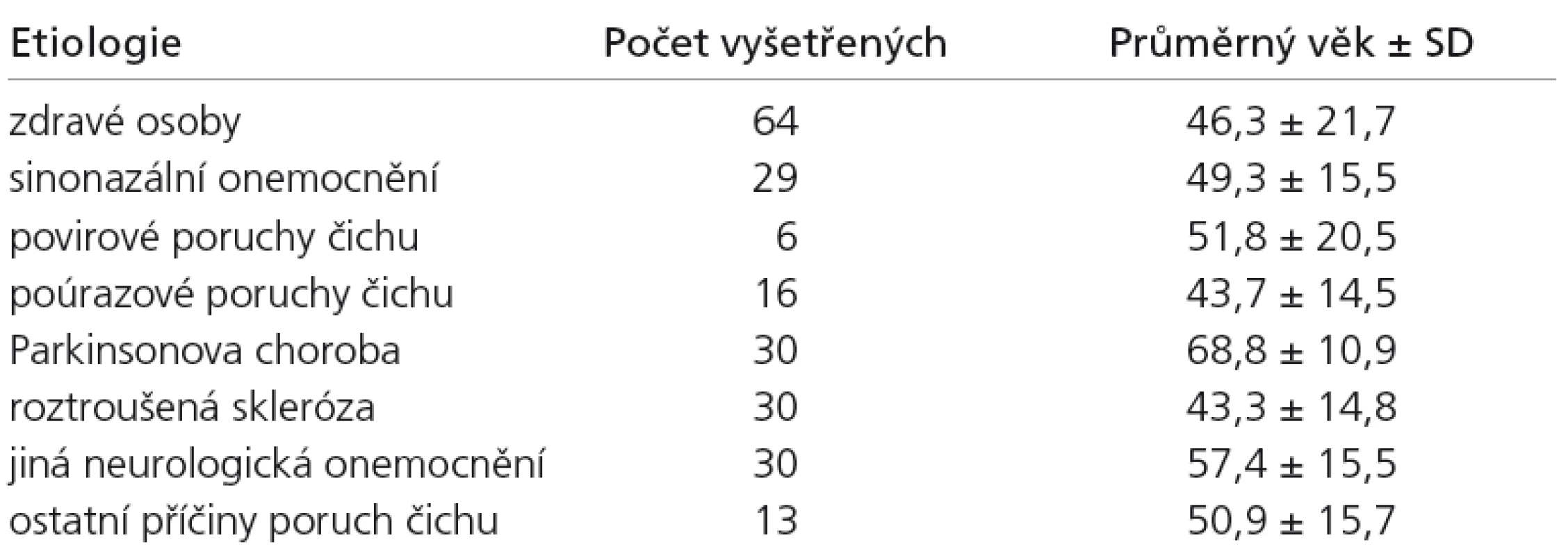
A total of 218 subjects were included in the study: 64 healthy individuals, 90 with neurological diagnoses (30 of them with idiopathic Parkinson’s disease, 30 with multiple sclerosis and 30 with other neurological diseases), as well as patients with other aetiology of smell impairment (64 patients). The Odourized Markers Test and “Sniffin’ Sticks” (only part identification) were used to evaluate olfactory function in the subjects. Cognitive functions were evaluated in some of the subjects using the mini mental state examination. Rhino‑ endoscopy was performed in subjects with sinonasal disease and smell impairment to evaluate the nasal cavity. Results were statistically evaluated.
Results:
Patients suffering from Parkinson’s disease scored a statistically significantly lower score than healthy subjects and patients with other neurological disease (p < 0.05). It was not possible to discriminate subjects with Parkinson’s disease from other patients with olfactory loss (post‑traumatic, postviral and others) using the Odourized Markers Test.
Conclusions:
The Odourized Markers Test can be used to measure olfaction in IPD, but results of this test are not specific for this aetiology of olfactory loss.
Key words:
olfactometry – Parkinson’s disease – olfaction disorders – multiple sclerosis
:
J. Vodička 1,2; L. Pecková 1; A. Kopal 3; E. Ehler 1,3; Viktor Chrobok 1,2
:
Fakulta zdravotnických studií, Univerzita Pardubice
1; Klinika otorinolaryngologie a chirurgie hlavy a krku, Pardubická krajská nemocnice, a. s.
2; Neurologická klinika, Pardubická krajská nemocnice, a. s.
3
:
Cesk Slov Neurol N 2010; 73/106(1): 45-50
:
Original Paper
Cíl:
Osoby s Parkinsonovou chorobou mají horší čichové schopnosti ve srovnání se zdravými i s pacienty s parkinsonským syndromem jiné etiologie. Cílem studie bylo zjistit, zda osoby trpící touto chorobou získají nižší bodový zisk v Testu parfémovaných fixů (Odourized Markers Test) než osoby s jiným neurologickým onemocněním. Dalším cílem bylo zjistit, zda se na základě výsledků čichových testů podaří odlišit osoby s touto chorobou od pacientů s poruchou čichu vzniklou na podkladě jiné etiologie.
Soubor a metodika:
Celkem bylo vyšetřeno 218 osob, z toho 64 zdravých, 90 s neurologickou diagnózou (z toho 30 pacientů s Parkinsonovou chorobou, 30 s roztroušenou mozkomíšní sklerózou a 30 s jiným neurologickým onemocněním) a další osoby s různou etiologií poruchy čichu (64 pacientů). Hodnocení čichové funkce bylo provedeno pomocí Testu parfémovaných fixů a testu Sniffin’ Sticks (pouze část identifikace). U části osob bylo provedeno vyšetření testem Mini Mental State Examination k posouzení kognitivní funkce a rinoendoskopické vyšetření k zhodnocení dutiny nosní. Výsledky byly statisticky vyhodnoceny.
Výsledky:
Pacienti trpící Parkinsonovou chorobou získali v obou čichových testech statisticky významně nižší bodové zisky než osoby zdravé, osoby s roztroušenou mozkomíšní sklerózou a pacienti s jiným neurologickým onemocněním (p < 0,05). Test parfémovaných fixů však nedokázal odlišit osoby s Parkinsonovou chorobou od ostatních pacientů s poruchami čichu (poúrazovou, povirovou etiologií a ostatních).
Závěry:
Pomocí Testu parfémovaných fixů lze detekovat poruchy čichu u Parkinsonovy choroby, výsledky tohoto testu však nejsou pro tuto etiologii specifické.
Klíčová slova:
olfaktometrie – Parkinsonova choroba – poruchy čichu – roztroušená skleróza mozkomíšní
Úvod
Čichové testy nacházejí své uplatnění především v otorinolaryngologii a neurologii. Slouží k zhodnocení čichu u osob s onemocněním dutiny nosní a vedlejších nosních dutin (sinonazální onemocnění). Funkci prvního hlavového nervu hodnotíme v případě poúrazových poruch čichu, kdy se může jednat o trvalé následky se ztížením společenského uplatnění. Mezi další příčiny poruch čichu, u kterých je nutno standardní metodou zhoršení čichové schopnosti kvantifikovat, patří povirové poruchy a další (toxické etiologie, idiopatické atd.). V neurologii se právě do olfaktometrie vkládá naděje pro možnost časného záchytu neurodegenerativních onemocnění. Především u Alzheimerovy demence a Parkinsonovy choroby byla v mnoha studiích zjištěna a doložena zhoršená čichová funkce [1– 3].
U Parkinsonovy choroby je popisována vyšší prevalence poruch čichu než tremoru [4]. Porucha čichu je také nezávislá na typu a intenzitě motorické symptomatologie a míra postižení čichu zůstává v průběhu onemocnění nezměněna. Zhoršení čichu je oboustranné a výrazné, přesto úplná ztráta čichu (anosmie) není pravidlem [4]. Poruchy čichu lze detekovat jak při vyšetření prahu pro pachové látky [5], tak nadprahovým vyšetřením [6,7]. Při nadprahovém vyšetření jsou pacientům předkládány látky v koncentracích mnohonásobně vyšších, než jsou schopny detekovat zdravé osoby. Nejčastějším nadprahovým vyšetřením v klinické praxi je identifikace pachových látek a diskriminace (rozlišení pachových látek od sebe). Bylo také zjištěno, že funkce prvního hlavového nervu je postižena jak u sporadické, tak familiární formy [8]. Podstatné je, že se poruchy čichu vyskytují již před ostatními příznaky Parkinsonovy choroby [9] a že si zhoršení čichu podstatná část pacientů vůbec neuvědomuje [4]. Dle několika studií [10,11] nemají antiparkinsonika (dopaminergní léčiva, anticholinergika) na funkci čichu vliv. Důležitá je možnost uplatnění čichových testů v diferenciální diagnostice Parkinsonovy choroby a jiných onemocnění s podobnou motorickou symptomatologií (progresivní supranukleární paralýza, esenciální tremor, polékový parkinsonský syndrom, (methylphenyl)tetrahydropyridinem indukovaná Parkinsonova choroba, multisystémová atrofie) [12–14].
U pacientů s roztroušenou mozkomíšní sklerózou jsou poruchy čichu popisovány, pokud je přítomna demyelinizace v oblasti čichových center [15,16].
Velká pozornost je také zaměřena na čichovou funkci u demencí, především u Alzheimerovy demence [17]. U této choroby porucha čichu koreluje s průběhem onemocnění lépe, vyšetření čichu je proto přínosnější z pohledu progrese onemocnění [17]. Pacienti s Alzheimerovou demencí nebyli do naší studie zahrnuti.
Především pro potřeby ambulantní praxe v oborech otorinolaryngologie a neurologie jsme na našem pracovišti vytvořili test subjektivní olfaktometrie nazvaný test parfémovaných fixů (odourized markers test, OMT). V tomto testu používáme šest parfémovaných fixů vyráběných firmou Centropen® (obr. 1) dostupných v obchodech s papírnickým zbožím. Výrobce zaručuje kvalitu výrobku po dobu dvou let při správném používání. Byl vytvořen postup vyšetření, který vykazuje dostatečnou senzitivitu a specificitu pro záchyt anosmie a vykazuje charakteristiku standardně používaných testů subjektivní olfaktometrie [18].

Pro možné použití OMT k časné dia-gnostice Parkinsonovy choroby jsme se rozhodli zaměřit se na pacienty s neurologickým onemocněním. Zajímalo nás, zda osoby s Parkinsonovou chorobou získají nižší bodové zisky než osoby zdravé a osoby s jiným neurologickým onemocněním. Do studie jsme se rozhodli zařadit také osoby s roztroušenou mozkomíšní sklerózou. U těchto nemocných sice porucha čichu není typickým symptomem, může však být přítomna v případě demyelinizace subtemporální a subfrontální oblasti [15]. Abychom dokázali odpovědět na otázku, zda se bodové zisky osob s Parkinsonovou chorobou budou lišit od výsledků nemocných s jinou etiologií poruchy čichu (sinonazální, poúrazovou, povirovou a dalších), zařadili jsme do studie i tyto pacienty.
Soubor a metodika
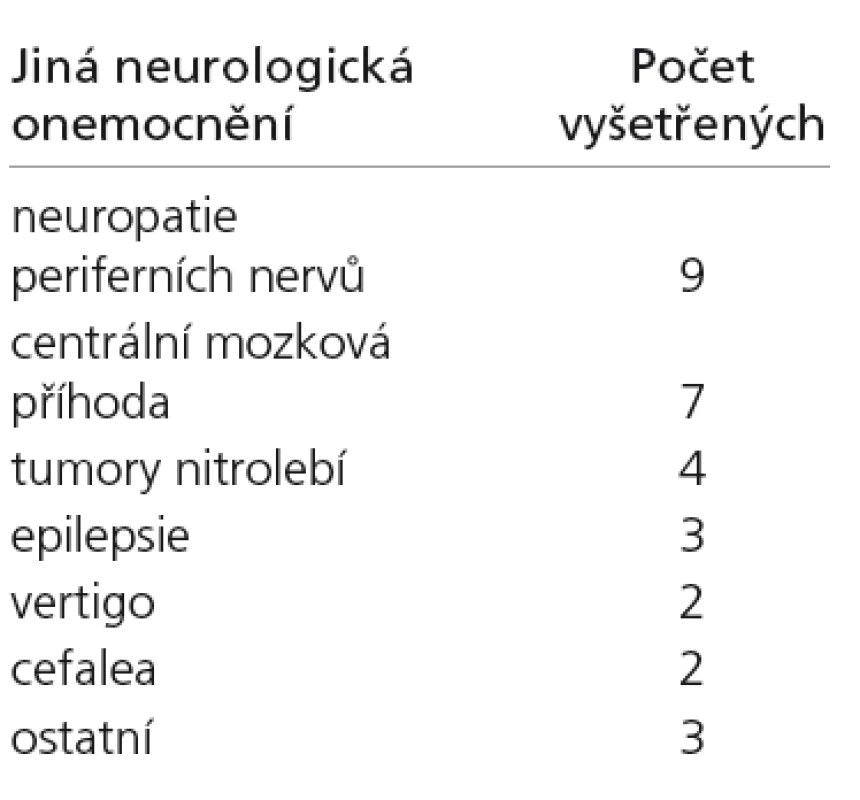
Do studie bylo zařazeno celkem 218 osob (98 mužů a 120 žen), průměrného věku 51,1 let (SD = 18,7). Vyšetřeny byly osoby zdravé, pacienti se sinonazálním onemocněním, s Parkinsonovou chorobou, s roztroušenou mozkomíšní sklerózou a s jiným neurologickým onemocněním (epilepsií, poruchou periferních nervů, cévní mozkovou příhodu a další). Počty nemocných v jednotlivých skupinách a průměrný věk jsou uvedeny v tab. 1, v tab. 2 pak zastoupení pacientů dle diagnóz ve skupině s jiným neurologickým onemocněním. Pro zařazení pacientů do skupiny s Parkinsonovou chorobou byla splněna diagnostická kritéria pro toto onemocnění [19] a stejně tak pro skupinu nemocných s roztroušenou mozkomíšní sklerózou [20].
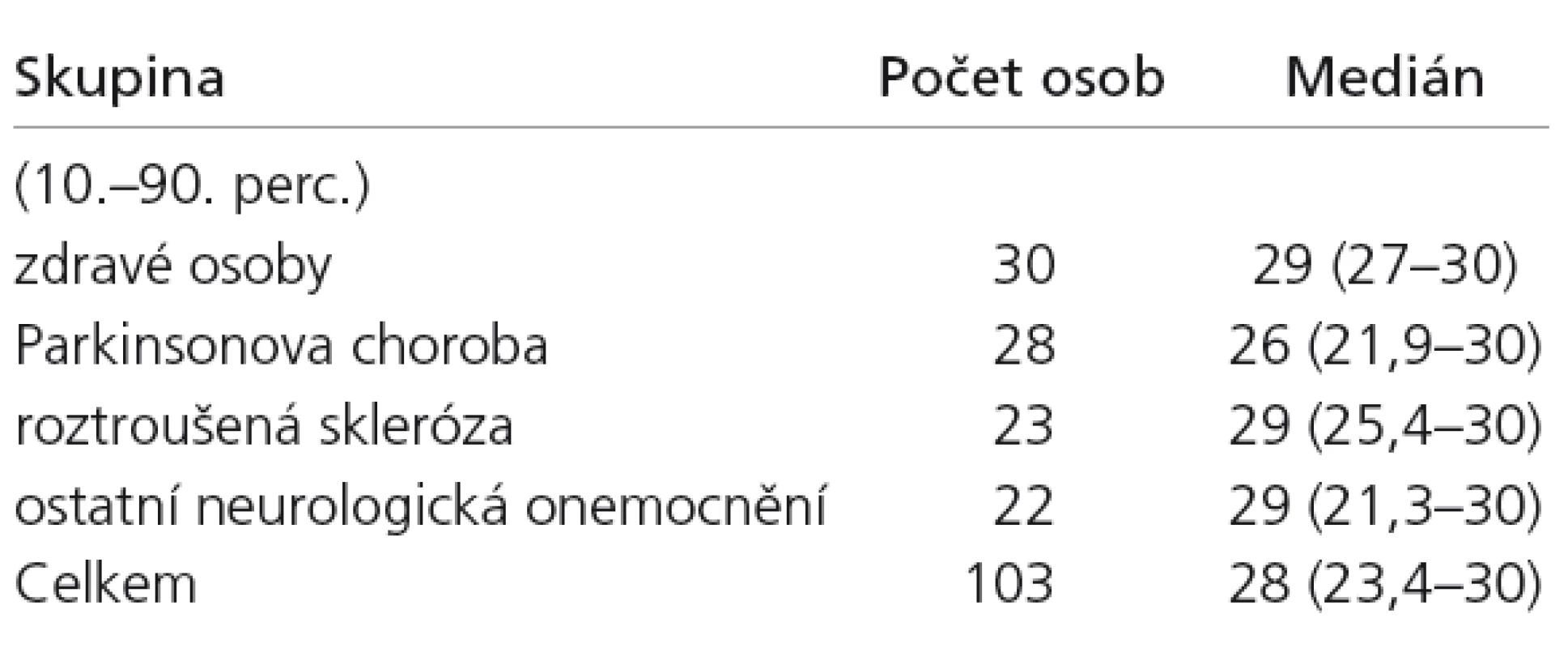
Všechny osoby byly seznámeny se studií a svůj souhlas s účastí stvrdily podpisem. Po odebrání anamnestických dat a záznamu diagnózy bylo provedeno subjektivní hodnocení čichu –normální (normosmie), zhoršený (hyposmie) a zcela ztracený (anosmie). U 103 osob byl proveden test MMSE (mini mental state examination). Následně bylo u všech účastníků studie provedeno vyšetření čichu pomocí testu OMT a Sniffin‘ Sticks testu (vyšetření identifikace). U části osob pak bylo provedeno rinoendoskopické vyšetření.
Vyšetření testem OMT
Vyšetření osob za použití této metody se skládalo ze dvou částí. V první části měla vyšetřovaná osoba za úkol pojmenovat jednotlivé vůně vždy jiným názvem. Za každý odlišný název získala osoba jeden bod. I při nesprávném pojmenování vůně byl vyšetřované osobě bod přidělen (např. místo správného označení vůně jahody pojmenování malina, parfém nebo ovoce). Pokud osoby nedokázaly vůni fixu pojmenovat nebo označovaly fixy stejným názvem, nezískaly žádný bod. V druhé části byla k jednotlivým předkládaným vůním přiložena nápověda ve formě čtyř názvů, z nichž musela vyšetřovaná osoba označit jeden nejpřiléhavější pro danou vůni (tab. 3). Za správnou odpověď získaly osoby jeden bod. Předkládané názvy u tohoto postupu byly voleny tak, aby všechny odpovídaly barvě fixů (např. u žlutého fixu vonícího citrónem byly nabízeny falešné názvy banán, jablko a ananas). Maximální zisk při použití této metody byl 12 bodů. Pět a méně bodů ukazovalo na možnou anosmii. Test se vyznačuje především vysokou senzitivitou pro záchyt anosmie, a je tak vhodný pro skríning čichových poruch [18].

Vyšetření testem Sniffin’ Sticks (identifikace)
Tento test byl zakoupen u firmy Burghart v Německu. Při vyšetření identifikace testem Sniffin’ Sticks je pacientovi předloženo celkem 16 různých vůní obsažených v náplních podobných fixům. U každé z nich musí pacient označit nejpřiléhavější název ze čtyř nabídnutých možností. Pokud označí správné jméno k pachové látce, je mu přidělen bod. Bodový zisk je tak 0–16 bodů [21].
Rinoendoskopické vyšetření
U pacientů se sinonazálním onemocněním, s poúrazovou poruchou čichu, poruchou čichu po virovém onemocnění a nemocných s ostatní příčinou poruchy čichu (poslední skupina souboru, tab. 1) bylo provedeno endoskopické vyšetření dutiny nosní a nosohltanu pomocí optiky (Karl Storz, Hopkins Optic, 30°, 2,7 mm, 11 cm).
Statistické zpracování dat
Výsledná data byla zpracována programem NCSS 2007. Pro popis dat byla použita deskriptivní statistika.
Ke srovnání zastoupení pohlaví, subjektivního hodnocení čichu, abúzu cigaret a rinoskopického nálezu v dutině nosní byl v jednotlivých skupinách použit χ2 test.
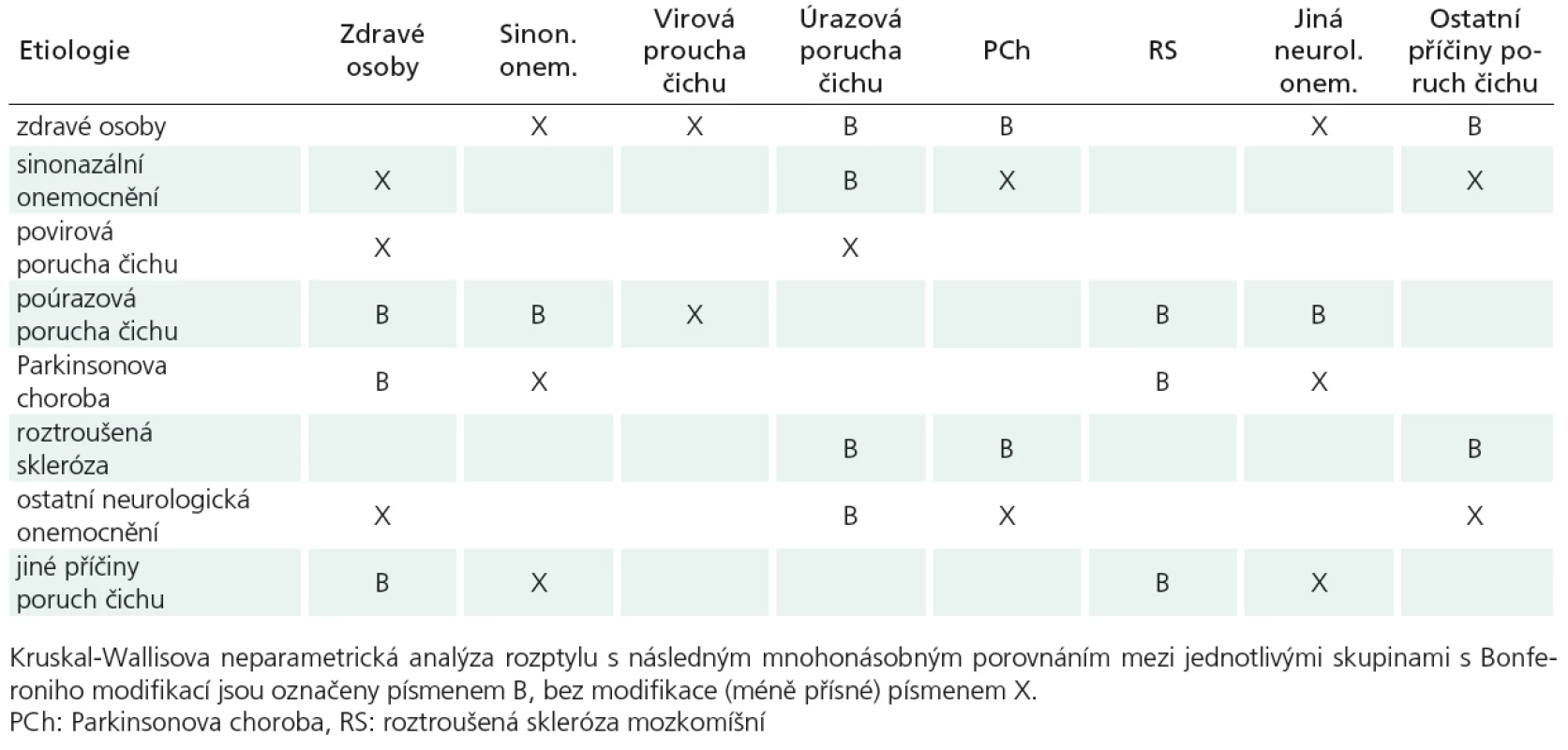
K porovnání věku v jednotlivých skupinách a k zhodnocení schopnosti čichových testů odlišit jednotlivé etiologické skupiny byla použita Kruskal- Wallisova neparametrická analýza rozptylu s následným mnohonásobným porovnáním (Dunnův test s Bonferroniho modifikací).
Výsledky
Při porovnání věku osob v jednotlivých skupinách (tab. 1) je zřejmé, že pacienti s Parkinsonovou chorobou byli nejstarší, následovaly osoby skupiny s jinými neurologickými onemocněními a osoby s povirovou poruchou čichu. Věk pacientů s Parkinsonovou chorobou se lišil od všech ostatních skupin (p < 0,05; mnohonásobné porovnání Dunnovým testem).
Zastoupení pohlaví se v jednotlivých skupinách statisticky významně nelišilo (χ2 test), stejně tak nebylo ve skupinách významně rozdílné zastoupení kuřáků (χ2 test). V jednotlivých skupinách se významně lišilo subjektivní hodnocení čichu. U pacientů vyšetřených pro poruchu čichu žádný neudal normosmii. Ve skupině osob s Parkinsonovou chorobou 60 % osob udalo normální čich, 40 % zhoršený, žádný pak neudal úplnou poruchu čichu. Ve skupině pacientů s jinými neurologickými onemocněními udalo 70 % normální čich a 30 % osob čich zhoršený.
Soubor vyšetřených osob se lišil v rinoendoskopickém vyšetření. U pacientů se sinonazálním onemocněním byla přítomna patologie v dutině nosní v 79 %, nejčastěji se jednalo o nosní polypy.
Počet vyšetření MMSE v jednotlivých skupinách a mediány jsou uvedeny v tab. 4. Přesto, že u osob s Parkinsonovou chorobou byl medián MMSE nejnižší, nebyl nalezen statisticky významný rozdíl ve vztahu k výsledkům skupiny ostatní neurologická onemocnění (Kruskal-Wallisova neparametrická analýza rozptylu s následným mnohonásobným porovnáním). Rozdílný byl pak výsledek zdravých osob od pacientů s Parkinsonovou chorobou i s jiným neurologickým onemocněním. U osob s Parkinsonovou chorobou mělo 25 % osob bodový zisk v MMSE nižší než 24 bodů (nejnižší bodový zisk byl 21).
Mediány bodových zisků v jednotlivých skupinách dle etiologie jsou uvedeny v tab. 5 a pro názornost v grafu 1. Nejnižší bodové zisky byly ve skupině nemocných vyšetřených pro poruchu čichu (poúrazová, povirová porucha čichu, ostatní příčina poruchy čichu) a nemocných s Parkinsonovou chorobou. Nejvyšší bodové zisky byly u zdravých osob a pacientů s roztroušenou mozkomíšní sklerózou.
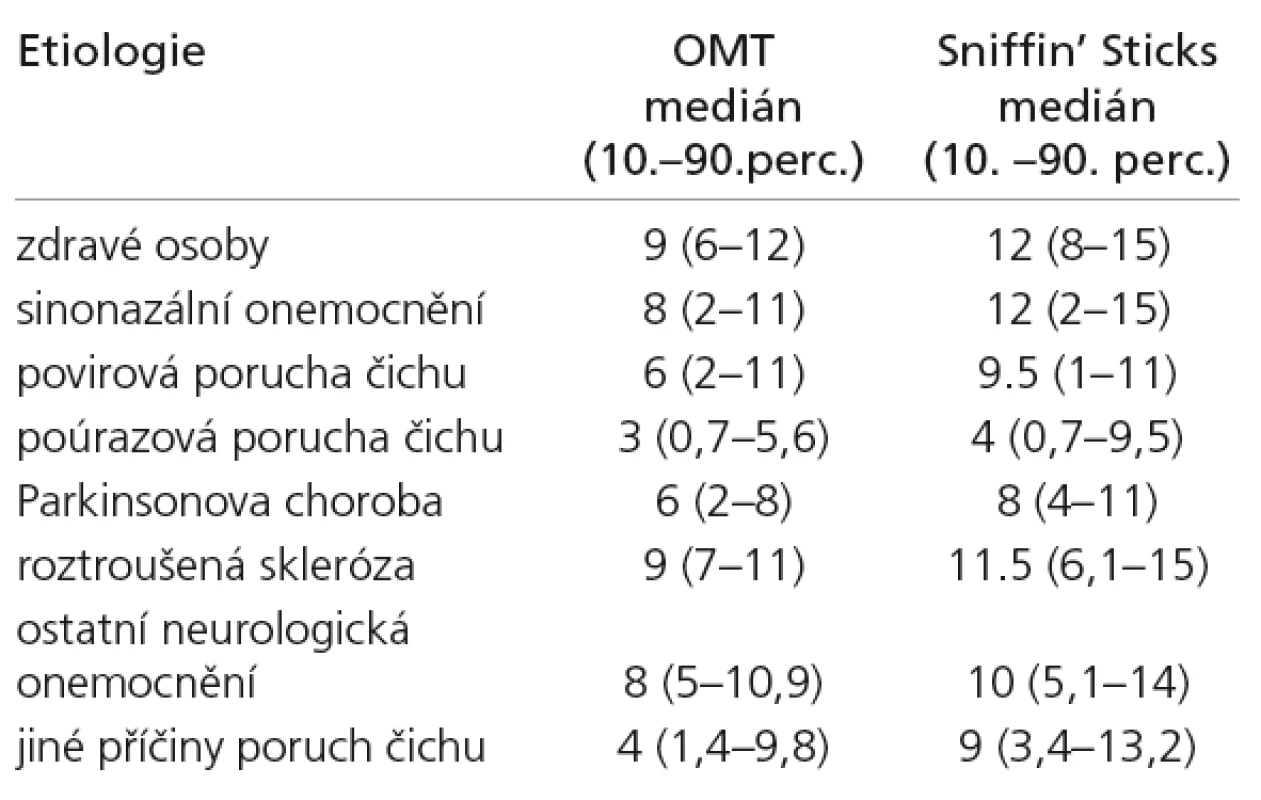

Při testování hypotézy shody OMT mezi skupinami dle příčiny (Kruskal-Wallisova neparametrická analýza rozptylu s následným mnohonásobným porovnáním) se mediány bodového zisku osob s Parkinsonovou chorobou lišily od pacientů s roztroušenou mozkomíšní sklerózou i od pacientů s jiným neurologickým onemocněním. Výsledky čichových testů dvou posledně jmenovaných skupin nebyly významně rozdílné (tab. 6). U testu Sniffin‘ Sticks byly mediány osob s Parkinsonovou chorobou významně rozdílné od osob s roztroušenou mozkomíšní sklerózou a od osob s jiným neurologickým onemocněním. Mediány bodových zisků osob s roztroušenou mozkomíšní sklerózou a s jiným neurologickým onemocněním nebyly významně rozdílné.
Diskuze
Uvedenou studií jsme se snažili odpovědět, zda je možné v diagnostice Parkinsonovy choroby užít testu OMT, který se vyznačuje vysokou senzitivitou pro záchyt anosmie, a je tak vhodný ke skríningu těžkých čichových poruch. Do studie jsme zařadili nejen zdravé osoby, ale také pacienty s poruchou čichu různé etiologie a s neurologickým onemocněním. Výsledky potvrdily statisticky významně nižší bodové zisky u osob s Parkinsonovou chorobou nejen ve srovnání se zdravými osobami, ale i ve srovnání s osobami trpícími jiným neurologickým onemocněním. Výsledek testu MMSE se přitom u pacientů s jiným neurologickým onemocněním od osob s Parkinsonovou chorobou významně nelišil. Výsledky čichových testů naší studie jsou zcela v souhlase s ostatními studiemi zaměřenými na čich u pacientů s Parkinsonovou chorobou [2,6,7]. Výsledky jsou v korelaci s testem Sniffin’ Sticks (identifikace), které také dokládají nižší bodové zisky u osob s Parkinsonovou chorobou ve srovnání se zdravými a s pacienty s jiným neurologickým onemocněním. Pomocí testu Sniffin’ Sticks prováděli vyšetření u parkinsonských syndromů autoři Müller et al [22]. Osoby s idiopatickou Parkinsonovou chorobou získaly statisticky významně nižší bodové zisky než pacienti s parkinsonským syndromem.
Výsledky testu OMT osob s Parkinsonovou chorobou však nebyly významně odlišné od pacientů s poúrazovou a povirovou poruchou čichu, lišily se však od osob se sinonazálním onemocněním. Přesto, že většina studií jednoznačně prokazuje horší čichové schopnosti u osob s Parkinsonovou chorobou, a doporučuje tak použití čichových testů k diagnostice [23,24], lze nalézt také kritické ohlasy. McKinnon et al [25] ve svém příspěvku zpochybňují použití čichových testů v diagnostice tohoto onemocnění pro průměrnou specificitu a malou schopnost čichových testů odlišit Parkinsonovu chorobu od multisystémové atrofie (MSA). Autoři však zdůrazňují schopnost čichových testů v predikci rozvoje idiopatické Parkinsonovy choroby, což potvrzuje i nedávno uvedená studie Ponsena et al [26].
Odlišné výsledky osob s Parkinsonovou chorobou od ostatních s neurologickým onemocněním byly dosaženy jak testem Sniffin’ Sticks, tak testem OMT. OMT přitom obsahuje pouze šest pachových látek proti 16 v testu Sniffin’ Sticks. Zařazení většího množství pachových látek do čichových testů je spojeno s vyšší validitou testu. Čichový test UPSIT (University of Pennsylvania smell identification test) proto zahrnuje celkem 40 pachových látek v nadprahových koncentracích. Validní výsledky testu OMT v naší studii lze vysvětlit dvěma způsoby: 1. Test OMT se skládá ze dvou částí a fixy jsou tak pacientům předkládány dvakrát. V první části je vyšetřovaná osoba nucena spontánně pojmenovat pachovou látku, ve druhé musí zvolit jeden ze čtyř nabízených názvů pro předkládanou vůni. V testu Sniffin’ Sticks volí vyšetřovaná osoba vždy jednu ze čtyř nabídnutých možností. 2. V testu Sniffin’ Sticks mají všechny obaly bílou barvu. V OMT jsou fixy barevně označeny tak, že barvy odpovídají vůním obsaženým ve fixech (například černý fix voní lékořicí, žlutý citrónem atd.). V nabídnutých možnostech (tab. 3) jsme proto při tvorbě testu vždy respektovali barvu fixu a falešné názvy volili v souladu s nabízenou barvou (např. pro žlutý fix jsou falešné názvy banán, jablko a ananas). Přesto, že byla provedena studie, která vyloučila vliv barvy na záchyt anosmie testem OMT [27], nelze vliv barev fixů na výsledek čichového testu zcela vyloučit. U osob s Parkinsonovou chorobou jsou poruchy barevného vidění popisovány [28]. Jako časný příznak Parkinsonovy choroby s abnormálním chováním v REM spánku (REM sleep behavior disorder, RBD) uvádějí ve své studii Postuma et al [29] poruchy barevného vidění, konkrétně schopnost diskriminace barev. To znamená, že pacienti s Parkinsonovou chorobou mohli být v testu OMT znevýhodněni pro horší schopnost posoudit barvu jednotlivých fixů a přiřadit k nim správný název pachové látky. Jsou však také studie, které zhoršení diskriminace barev u Parkinsonovy choroby popírají [30].
Celkem 18 osob (60 %) s Parkinsonovou chorobou udalo subjektivně normální čich. U pěti z nich (28 %) však bylo skóre OMT pět a méně bodů, což ukazuje na výraznou poruchu čichu. Normální čich v testu OMT byl pouze u jednoho pacienta. U těch pacientů s Parkinsonovou chorobou, kteří udali hyposmii (12 osob), získalo pět a méně bodů dokonce 67 % z nich (8 osob). Výsledek odpovídá literárním údajům, dle kterých si pouze část pacientů poruchu čichu uvědomuje [4]. Zhoršení funkce čichového analyzátoru může být preklinickou známkou Parkinsonovy choroby. Kromě hyposmie a anosmie upozornili v kazuistickém sdělení Landis et al [31] na pacienty udávanou parosmii.
Další skupinou neurologických nemocných v našem souboru byli pacienti s roztroušenou mozkomíšní sklerózou. Výsledky této skupiny se nelišily od zdravých osob (shodný medián v testu OMT). Tento výsledek je ve shodě se studiemi, které poruchu čichu u tohoto onemocnění neprokázaly [32,33]. V obou studiích ovšem autoři nesledovali lokalizaci demyelinizace v mozku. Vztah čichových schopností k lokalizaci demyelinizace v subtemporální a subfrontální oblasti prokázali Doty et al [15]. V našem souboru pouze jeden pacient s roztroušenou mozkomíšní sklerózou získal pět a méně bodů poukazujících na vážnou poruchu čichu.
Z výsledků obou čichových testů je patrné, že nejnižší bodový zisk získaly osoby s poúrazovou poruchou čichu (medián tři v testu OMT a čtyři v testu Sniffin’ Stick). Tento výsledek je ve shodě s literárními údaji [34,35], které popisují u posttraumatické etiologie poruchy čichu závažnější než u ostatních příčin (sinonazální, povirové a další etiologie).
Vyšetření funkce prvního hlavového nervu není u nás obvykle prováděno standardním postupem. V zahraničí jsou přitom dostupné testy subjektivní olfaktometrie (Sniffin’ Sticks, UPSIT), které se využívají k testování funkce prvního hlavového nervu. Nevýhodou těchto testů je finanční náročnost (v případě testu UPSIT cena jednoho vyšetření asi 500 Kč) a časová náročnost (v případě provedení celého testu Sniffin’ Sticks asi 40 min). Tyto testy však poskytují velmi podrobné a validní zhodnocení čichové funkce. Testem Sniffin’ Sticks je navíc možné provést vyšetření nejen identifikace, ale také prahu a diskriminace. Námi uvedený OMT je levný, dostupný a rychlý. Ve studii jsme prokázali i možnost jeho použití u neurologických nemocných. V současnosti existuje v České republice také další čichový test, The Motol Hospital Smell Test (MHST), založený na použití potravinářských aromat, uváděný autory Magerová et al [17].
Jsme si vědomi určitých omezení výsledků naší studie z následujících důvodů: 1. Nepodařilo se nám zajistit skupinu zdravých osob a skupinu osob s jiným neurologickým onemocněním věkově shodnou, jakou byla skupina pacientů s Parkinsonovou chorobou. Horší čichové schopnosti u starších osob jsou prokázány v mnoha studiích [18,21,36]. Věkové rozdíly mezi skupinami našeho souboru však nebyly velké (tab. 1). 2. Skupina osob s jiným neurologickým onemocněním představuje velmi nesourodou skupinu. Cílem však bylo použít čichové testy obecně u neurologických nemocných. 3. Vliv na výsledek čichových testů má také kognitivní funkce vyšetřovaných osob. Pacienti s Parkinsonovou chorobou sice získali nižší bodové hodnocení testem MMSE, rozdíl proti skupině ostatních neurologických nemocných však nebyl statisticky významný, ve srovnání s výsledky testů olfaktometrie.
Na základě uvedené studie tak lze uzavřít, že oba čichové testy (OMT a Sniffin‘ Sticks) je možné využít k doplněnídiagnostiky Parkinsonovy choroby. U osobs tímto onemocněním jsou bodové zisky nižší. Je nutné si však uvědomit, že porucha čichu není specifický symptom pro Parkinsonovu chorobu a také, že ne všechny osoby s tímto onemocněním musí poruchu čichu mít. OMT se tak nabízí k zhodnocení čichu v neurologické praxi, nemůže však sloužit k odlišení různé etiologie poruch čichu.
Přijato k recenzi: 14. 10. 2009
Přijato do tisku: 19. 11. 2009
Studie byla částečně podpořena grantem IGA MZ ČR 1A/8667-4.
Za statistické zpracování bychom chtěli poděkovat paní RNDr. E. Čermákové z oddělení výpočetní techniky LF UK v Hradci Králové
MUDr. Jan Vodička
Klinika otorinolaryngologie a chirurgie hlavy a krku
Pardubická krajská nemocnice, a.s.
Kyjevská 44
532 03 Pardubice
e-mail: jan_vodicka@centrum.cz
Sources
1. Doty RL, Reyes PF, Gregor T. Presence of both odor identification and detection deficits in Alzheimer’s disease. Brain Res Bull 1987; 18(5): 597–600.
2. Doty RL, Bromley SM, Stern MB. Olfactory testing as an aid in the diagnosis of Parkinson’s disease: development of optimal discrimination criteria. Neurodegeneration 1995; 4(1): 93–97.
3. Serby M. Olfaction and Alzheimer’s disease. Prog Neuropsychopharmacol Biol Psychiatry 1986; 10(3–5): 579–586.
4. Doty RL, Deems DA, Stellar S. Olfactory dysfunction in parkinsonism: a general deficit unrelated to neurologic signs, disease stage, or disease duration. Neurology 1988; 38(8): 1237–1244.
5. Ansari KA, Johnson A. Olfactory function in patients with Parkinson’s disease. J Chronic Dis 1975; 28(9): 493–497.
6. Ward CD, Hess WA, Calne DB. Olfactory impairment in Parkinson’s disease. Neurology 1983; 33(7): 943–946.
7. Serby M, Corwin J, Conrad P, Rotrosen J. Olfactory dysfunction in Alzheimer’s disease and Parkinson’s disease. Am J Psychiatry 1985; 142(6): 781–782.
8. Markopoulou K, Larsen KW, Wszolek EK, Denson MA, Lang AE, Pfeiffer RF et al. Olfactory dysfunction in familial parkinsonism. Neurology 1997; 49(5): 1262–1267.
9. Berendse HW, Booij J, Francot CM, Bergmans PL, Hijman R, Stoof JC et al. Subclinical dopaminergic dysfunction in asymptomatic Parkinson’s disease patients’ relatives with a decreased sense of smell. Ann Neurol 2001; 50(1): 34–41.
10. Quinn NP, Rossor MN, Marsden CD. Olfactory threshold in Parkinson‘s disease. J Neurol Neurosurg Psychiatry 1987; 50(1): 88–89.
11. Roth J, Radil T, Růzicka E, Jech R, Tichý J. Apomorphine does not influence olfactory thresholds in Parkinson‘s disease. Funct Neurol 1998; 13(2): 99–103.
12. Busenbark KL, Huber SJ, Greer G, Pahwa R, Koller WC. Olfactory function in essential tremor. Neurology 1992; 42(8): 1631–1632.
13. Doty RL, Singh A, Tetrud J, Langston JW. Lack of major olfactory dysfunction in MPTP‑induced parkinsonism. Ann Neurol 1992; 32(1): 97–100.
14. Doty RL, Golbe LI, McKeown DA, Stern MB, Lehrach CM, Crawford D. Olfactory testing differentiates between progressive supranuclear palsy and idiopathic Parkinson’s disease. Neurology 1993; 43(5): 962–965.
15. Doty RL, Li C, Mannon LJ, Yousem DM. Olfactory dysfunction in multiple sclerosis: relation to longitudinal changes in plaque numbers in central olfactory structures. Neurology 1999; 53(4): 880–882.
16. Zorzon M, Ukmar M, Bragadin LM, Zanier F, Antonello RM, Cazzato G et al. Olfactory dysfunction and extent of white matter abnormalities in multiple sclerosis: a clinical and MR study. Mult Scler 2000; 6(6): 386–390.
17. Magerová H, Vyhnálek M, Laczó J, Bojar J, Hort J.Přínos vyšetření čichu v časné diagnostice demencí neurodegenerativní etiologie. Cesk Slov Neurol N2008; 71/104(3): 298–302.
18. Vodička J, Pellant A, Chrobok V. Screening of olfactory function using odourized markers, Rhinology 2007; 45(2): 164–168.
19. Gelb DJ, Oliver E, Gilman S. Diagnostic criteria for Parkinson disease. Arch Neurol 1999; 56(1): 33–39.
20. Polman CH, Reingold SC, Edan G, Filippi M, Hartung HP, Kappos L et al. Diagnostic criteria for multiple sclerosis: 2005 revisions to the “McDonald Criteria”. Ann Neurol. 2005; 58(6): 840–846.
21. Hummel T, Sekinger B, Wolf SR, Pauli E, Kobal G.“Sniffin’ sticks”: olfactory performance assessed by the combined testing of odor identification, odor discrimination and olfactory threshold. Chem Senses 1997; 22(1): 39–52.
22. Müller A, Müngersdorf M, Reichmann H, Strehle G,Hummel T. Olfactory function in Parkinsonian syndromes. J Clin Neurosci 2002; 9(5): 521–524.
23. Doty RL, Stern MB, Pfeiffer C, Gollomp SM, Hurtig HI. Bilateral olfactory dysfunction in early stage treated and untreated idiopathic Parkinson‘s disease. J Neurol Neurosurg Psychiatry 1992; 55(2): 138–142.
24. Hawkes CH, Shephard BC, Daniel SE. Olfactory dysfunction in Parkinson’s disease. J Neurol Neurosurg Psychiatry 1997; 62(5): 436–446.
25. McKinnon JH, Demaerschalk BM, Caviness JN, Wellik KE, Adler CH, Wingerchuk DM. Sniffing out Parkinson disease: can olfactory testing differentiate parkinsonian disorders? Neurologist 2007; 13(6): 382–385.
26. Ponsen MM, Stoffers D, Twisk JW, Wolters ECh, Berendse HW. Hyposmia and executive dysfunction as predictors of future Parkinson‘s disease: a prospective study. Mov Disord 2009; 24(7): 1060–1065.
27. Vodička J, Pellant A. Vliv barev parfémovaných fixů na výsledek čichové zkoušky. II. fakultní konference studentů doktorského studia, Hradec Králové, 24. 10. 2006.
28. Price MJ, Feldman RG, Adelberg D, Kayne H. Abnormalities in color vision and contrast sensitivity in Parkinson’s disease. Neurology 1992; 42(4): 887–890.
29. Postuma RB, Lang AE, Massicotte-Marquez J, Montplaisir J. Potential early markers of Parkinson disease in idiopathic REM sleep behavior disorder. Neurology 2006; 66(6): 845–851.
30. Veselá O, Růzicka E, Jech R, Roth J, Stepánková K, Mecír P et al. Colour discrimination impairment is not a reliable early marker of Parkinson‘s disease. J Neurol 2001; 248(11): 975–978.
31. Landis BN, Burkhard PR. Phantosmias and Parkinson disease. Arch Neurol 2008; 65(9): 1237–1239.
32. Ansari KA. Olfaction in multiple sclerosis. With a note on the discrepancy between optic and olfactory involvement. Eur Neurol 1976; 14(2): 138–145.
33. Kesslak JP, Cotman CW, Chui HC, Van den Noort S,Fang H, Pfeffer R et al. Olfactory tests as possible probes for detecting and monitoring Alzheimer‘s disease. Neurobiol Aging 1988; 9(4): 399–403.
34. Deems DA, Doty RL, Settle RG, Moore‑Gillon V, Shaman P, Mester AF et al. Smell and taste disorders, a study of 750 patients from the University of Pennsylvania Smell and Taste Center. Arch Otolaryngol Head Neck Surg 1991; 117(5): 519–528.
35. Jafek BW, Murrow B, Linschoten M. Evaluation and treatment of anosmia. Curr Opin Otol Head Neck Surg 2000; 8(1): 63–67.
36. Doty RL, Shaman P, Applebaum SL, Giberson R, Siksorski L, Rosenberg L. Smell identification ability: changes with age. Science 1984; 226(4681): 1441–1443.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2010 Issue 1
Most read in this issue
- Sco2 Protein Deficiency-Based Mitochondrial Encephalomyopathy with the SMA‑like Picture of Neurogenic Muscle Atrophy – Case Reports
- Olfactory Testing in Neurological Diseases using Odourized Markers Test
- Congenital Myasthenic Syndromes – Case Reports
- Evoked Responses and Electromyography in Intraoperative Monitoring in Neurosurgery
