Analýza souboru pacientů s kraniocerebrálním poraněním léčených na Pracovišti dětské medicíny FN Brno v období let 2000–2007
An Analysis of a Set of Patients with Craniocerebral Injury Treated at the Pediatric Medicine Centre of the Teaching Hospital in Brno from 2000 to 2007
The study analyses child patients treated for craniocerebral injuries from the point of view of the length of hospitalisation, neurologic symptomatology and the resulting clinical status one year post-injury. The set consisted of 346 child patients up to 18 years of age, treated at the Children’s Medical Centre of the Teaching Hospital in Brno from January 2000 to December 2007, and was divided into five age groups. The author recorded the etiology and the type of injury, and the percentage of polytraumas according to age and sex. The best recovery from a neurological deficit to normal condition was recorded in patients aged 2 to 14, the rate being over 50% of patients with a neurological deficit at admission. Good clinical result one year post-injury (GOS 5 and 4) was recorded in more than 80% of patients of all the age groups, except for the youngest children up to the age of two. Overall mortality in the set (10.4%) was at the lower limit of the range referred in relevant literature. The average time of hospitalisation at the Anesthesiological and Resuscitation Unit/ICU was longest in the youngest group up to two years of age (12 days), and shortest in the group of patients aged 7 to 14 years (6 days). The longest overall time of hospitalisation was recorded for the group of patients aged 15 to 18 years (24 days). The set of children with a craniocerebral injury included a higher proportion of girls than that referred in literature on the subject. Also mortality of girls corresponded to that of boys. In accordance with relevant literature, the resulting clinical status was good in more than 80% of patients.
Key words:
craniocerebral injury – child age – Glasgow Coma Scale – Glasgow Outcome Scale – neurological deficit – length of hospitalisation
Authors:
E. Brichtová
Authors‘ workplace:
Klinika dětské chirurgie, ortopedie a traumatologie FN Brno
Published in:
Cesk Slov Neurol N 2008; 71/104(4): 466-471
Category:
Short Communication
Overview
Cílem práce je analýza souboru dětských pacientů léčených pro kraniocerebrální poranění z pohledu délky hospitalizace, výskytu neurologické symptomatologie a výsledného klinického stavu s odstupem jednoho roku od úrazu. Soubor je tvořen 346 dětskými pacienty do věku 18 let, léčenými na Pracovišti dětské medicíny FN Brno v období I/2000–XII/2007, a je rozdělen do pěti věkových skupin. Autorka zaznamenávala etiologii, typ poranění a podíl polytraumat podle věku a pohlaví. U pacientů ve věku 2–14 let byla zaznamenána nejlepší úprava neurologického deficitu do normy, a to u více než 50 % pacientů, u nichž byl neurologický deficit přítomen při přijetí. Dobrý klinický výsledek s odstupem jednoho roku od úrazu (GOS 5 a 4) vykazuje více než 80 % pacientů ze všech věkových skupin, kromě nejmladších dětí do dvou let věku. Celková průměrná úmrtnost v souboru (10,4 %) se pohybuje na dolní hranici v literatuře uváděného rozmezí. Průměrná doba hospitalizace na ARO/JIP byla nejdelší (12 dní) u nejmladší skupiny do dvou let věku a nejkratší (šest dní) u 7–14letých pacientů. Nejdelší celkovou dobu hospitalizace vykazovala skupina pacientů ve věku 15–18 let (24 dní). Soubor dětí s kraniocerebrálním poraněním vykazoval větší zastoupení dívek, než uvádí dostupné literární údaje. Též úmrtnost u dívek odpovídala úmrtnosti chlapců. V souhlase s literaturou je dobrý výsledný klinický stav u více než 80 % pacientů.
Klíčová slova:
kraniocerebrální poranění – dětský věk – Glasgow Coma Scale – Glasgow Outcome Scale – neurologický deficit – doba hospitalizace
Úvod
Kraniocerebrální poranění (KCP) jsou v dětském věku ve svých důsledcích pro společnost závažnější než poranění u dospělých. U těžkého kraniocerebrálního poranění v dětském věku lze předpokládat negativní ovlivnění dalšího vývoje a poškození jak fyzického růstu, tak psychických a mentálních schopností.
Ročně je na Pracovišti dětské medicíny FN Brno v rámci působnosti dětského traumatologického centra s mezinárodní certifikací ISO 9001/2000 ošetřeno na 7 000 úrazů dětí, z toho asi 40 případů ročně tvoří nejzávažnější z nich – poranění mozku. Na léčbě těchto kraniocerebrálních poranění se podílí neurochirurgické oddělení, které je nedílnou součástí traumatologického centra.
Materiál a metodika
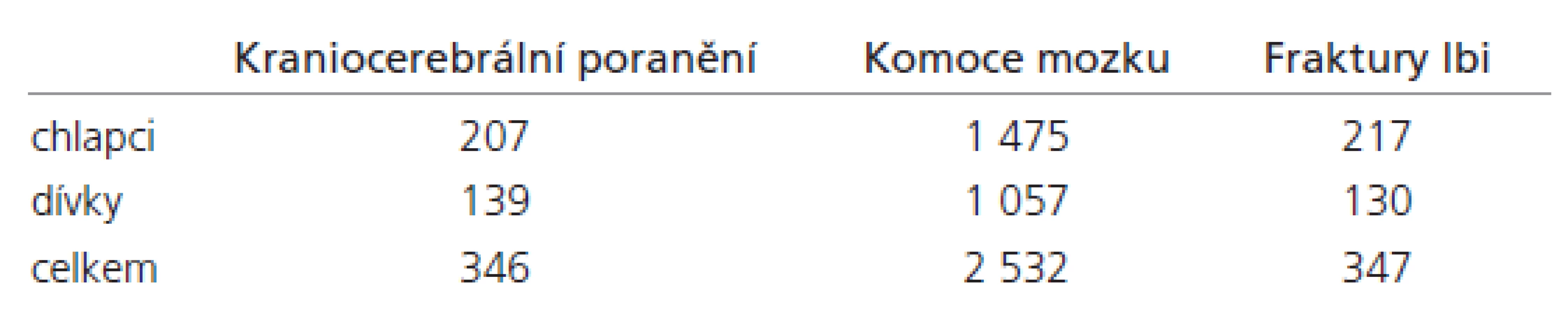
Od 1. 1. 2000 do 31. 12. 2007 bylo na Pracovišti dětské medicíny FN Brno léčeno 346 pacientů s poraněním mozku, z toho bylo 207 chlapců (59,8 %) a 139 dívek (40,2 %), 2 532 pacientů s komocí mozku, z toho 1 475 chlapců (58,2 %) a 1 057 dívek (41,8 %), a 347 pacientů s prostou frakturou lebky, z toho 217 chlapců (62,5 %) a 130 dívek (37,5 %), tab. 1. Rozložení úrazů v jednotlivých letech přehledně zobrazuje graf 1. Pacienti byli hospitalizováni na Klinice dětské anesteziologie a resuscitace a na JIP nebo neurochirurgickém oddělení Kliniky dětské chirurgie, traumatologie a ortopedie FN Brno.

U dětských pacientů je známa závislost typu poranění na věku, proto byl soubor pacientů rozdělen do pěti věkových skupin, a to na děti do 2 let věku, děti od 2 do 6 let, od 7 do 10 let, od 11 do 14 let a dospívající pacienty od 15 do 18 let věku (graf 2).

Další podrobná analýza se týká 346 pacientů s intrakraniálním poraněním léčených na Pracovišti dětské medicíny FN Brno od 1. 1. 2000 do 31. 12. 2007. U všech pacientů s kraniocerebrálním poraněním (tedy vyjma komocí mozku a prostých fraktur kalvy) bylo provedeno vstupní neurologické vyšetření, RTG lbi a CT vyšetření mozku. Prvotní léčba a monitorování pacienta byly prováděny na Klinice dětské anesteziologie a resuscitace nebo na JIP Kliniky dětské chirurgie, ortopedie a traumatologie (KDCHOT), následná péče probíhala na neurochirurgickém standardním oddělení KDCHOT. Rozložení kraniocerebrálních poranění podle pohlaví v jednotlivých věkových skupinách za období let 2000–2007 ukazuje přehledně graf 3.

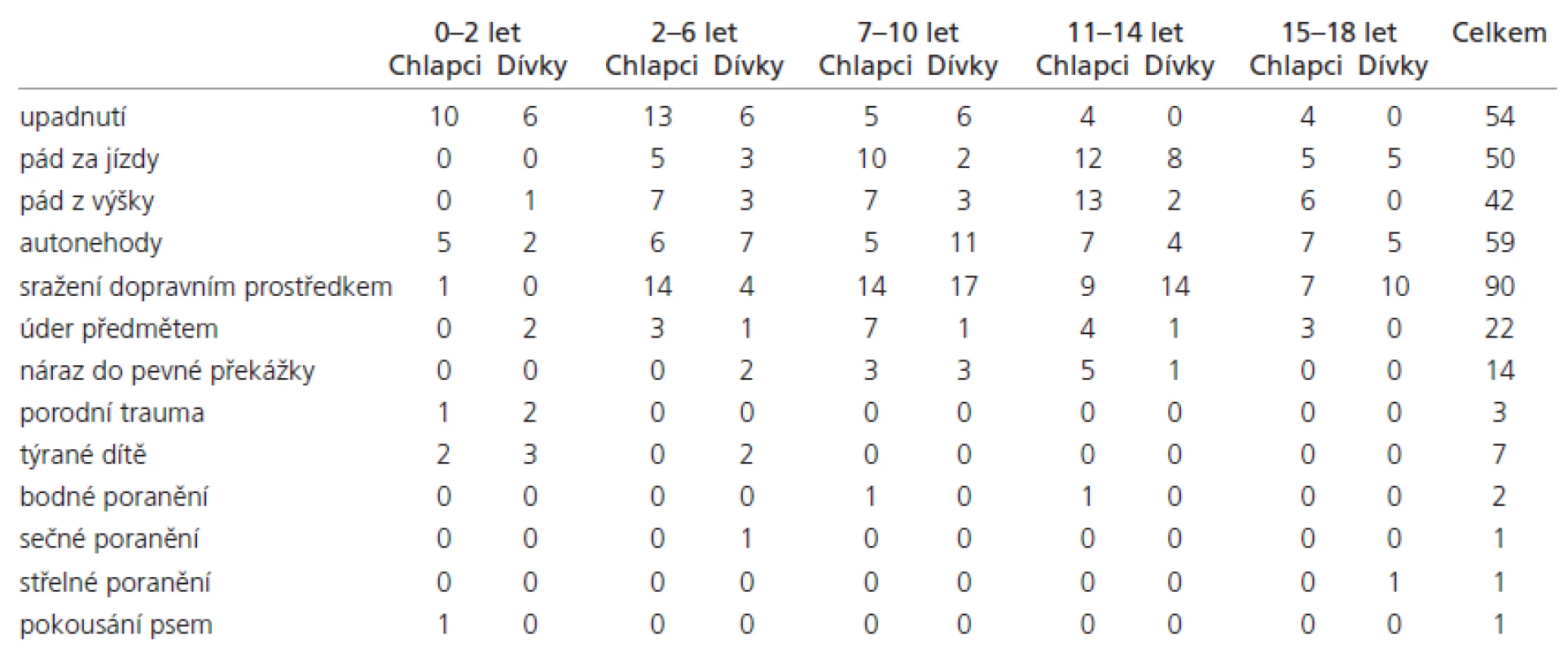
U těchto pacientů byla zjišťována etiologie úrazu v jednotlivých věkových skupinách i s ohledem na pohlaví dítěte. Do etiologické podskupiny „upadnutí“ byly zařazeny pády při chůzi, při hře, pády z postele, přebalovacího pultu, pády na schodech aj. Podskupinu „pád za jízdy“ tvoří úrazy na kole, koloběžce, kolečkových bruslích či skateboardu, při sáňkování, lyžování, bobování nebo pády na snowboardu. Také jsou zde zařazeny pády z koně nebo traktoru. Do kategorie „pád z výšky“ jsou zařazeny pády z okna, ze skály, ze stromu, střechy nebo zídky. „Autonehody“ obsahují úrazy v dopravě, kdy je zraněné dítě členem posádky vozidla, a „sražení dopravním prostředkem“ představuje poranění dítěte jako chodce nebo cyklisty. Etiologická podskupina „úder předměty“ zahrnuje úrazy, při nichž je hlava dítěte poraněna padajícím předmětem (např. kamenem, brankou, dřevěným polenem, kovovou tyčí, televizním přijímačem), nebo je při hře zasažena např. větví, kamenem atd. Dále sem patří kopnutí do hlavy motykou, koněm, nohou nebo úder holí. „Náraz hlavou do pevné překážky“ tvoří úrazy, při kterých dítě narazí při běhu nebo jízdě hlavou do zdi, stromu, stojícího auta, sloupu nebo doma do stolu, dveří či skříně. V dalších podskupinách jsou zahrnuta porodní traumata mozku, syndrom týraného dítěte a bodné, sečné a střelné poranění, pokousání psem. Rozdělení poranění do jednotlivých etiologických podskupin podle věkových skupin a pohlaví je zobrazeno v tab. 2.
Pacienti s poraněním mozku jsou dopraveni na Pracoviště dětské medicíny FN Brno leteckou nebo pozemní záchrannou službou. Vstupní Glasgow Coma Scale (GCS) při přijetí do traumatologického centra podle jednotlivých věkových skupin a pohlaví přehledně znázorňuje graf č. 4.

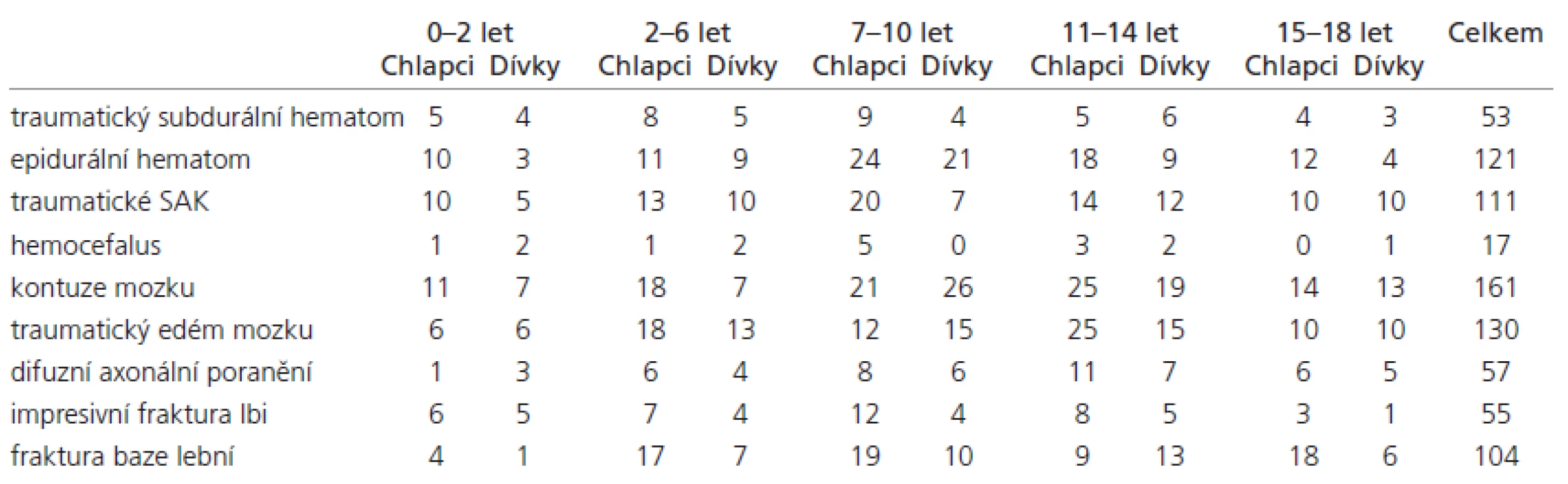
Všichni pacienti ze souboru podstoupili vstupní RTG lebky a CT vyšetření mozku. Traumatický subdurální hematom (SDH) se vyskytl v 53 případech (15,3 %), z toho u 31 chlapců a 22 dívek, epidurální hematom (EH) jsme diagnostikovali u 121 dětí (35,0 %), z toho u 75 chlapců a 46 dívek, traumatické subarachnoideální krvácení (SAK) utrpělo 111 pacientů (32,1 %), z toho 67 chlapců a 44 dívek, a hemocefalus 17 dětí (4,9 %), z toho 10 chlapců a 7 dívek. Kontuzi mozku jsme zaznamenali celkem u 161 pacientů (46,5 %), z toho u 89 chlapců a 72 dívek. Traumatický edém mozku postihl 130 dětí ze souboru (37,6 %), z toho 71 chlapců a 59 dívek. S diagnózou „difuzní axonální poranění“ jsme léčili 57 pacientů (16,5 %), z toho 32 chlapců a 25 dívek. Impresivní frakturu lebky utrpělo 55 pacientů (15,9 %), z toho 36 chlapců a 19 dívek a frakturu baze lební celkem 104 dětí ze souboru (30,0 %), z toho 67 chlapců a 37 dívek. Přehled diagnóz podle pohlaví v jednotlivých věkových skupinách ukazuje názorně tab. 3.
Poranění mozku se ve sledovaném souboru vyskytovala převážně jako monotrauma, v menším počtu také jako součást polytraumat. Ve věkové skupině 0–2 roky se poranění mozku jako součást polytraumatu vyskytlo v pěti případech (13,8 %) a ve věkové skupině 2–6 let v 15 případech (19,5 %). U 7–10letých pacientů bylo poranění mozku sdruženo s polytraumatem ve 28 případech (29,5 %) a u 11–14letých též ve 28 případech (32,9 %). Ve věkové skupině 15–18 let jsme zaznamenali 20 případů (37,7 %) poranění mozku s polytraumatem.
Výsledky
Ve sledovaném souboru pacientů byl analyzován počet úrazů, etiologie a druh poranění a rozdíly v závislosti na věku a pohlaví. Byla sledována průměrná doba hospitalizace na ARO nebo JIP, průměrná celková doba hospitalizace a výsledky byly srovnávány v jednotlivých věkových skupinách. Dalším sledovaným kritériem byla přítomnost ložiskových neurologických příznaků při přijetí a propuštění pacientů a neurologický stav pacientů s odstupem jednoho roku od úrazu hodnocený dle Glasgow Outcome Scale (GOS), opět v jednotlivých věkových skupinách.
Průměrná doba hospitalizace na ARO//JIP zaokrouhlená na dny byla zaznamenána shodná u věkových skupin 7–10 let a 11–14 let, a to šest dní. U věkové skupiny 0–2 roky byla průměrná doba hospitalizace na ARO a JIP 12 dní, u věkové skupiny 2–6 let sedm dní a skupiny 15–18letých pacientů devět dní. Průměrná celková doba hospitalizace byla u věkové skupiny 0–2 roky 21 dní, u 2–6letých dětí 19 dní, 7–10letí pacienti byli hospitalizováni v průměru 22 dní, 11–14letí 20 dní a 15–18letí 24 dní. Ložiskový neurologický deficit vykazovalo při přijetí 15 a při propuštění 10 pacientů z věkové skupiny 0–2 roky, z věkové skupiny 2–6letých to bylo 29 dětí při přijetí a jen 16 dětí při propuštění a u skupiny 7–10letých mělo 47 dětí ložiskový neurologický nález při přijetí a pouze 23 při propuštění. Z 37 pacientů s neurologickým deficitem v době přijetí z věkové skupiny 11–14letých mělo přetrvávající ložiskový nález při propuštění 18 pacientů a ve věkové skupině 15–18letých přetrvával neurologický deficit při propuštění u 14 z 23 pacientů, u nichž byla ložisková symptomatologie zaznamenána v době přijetí. Z výsledků vyplývá, že u věkových skupin pacientů v rozmezí 2–14 let je přítomen ložiskový neurologický nález při propuštění jen asi u poloviny pacientů ve srovnání s přítomností neurologické ložiskové symptomatologie při přijetí (graf 5).

Ve skupině nejmladších, 0–2letých, a ve skupině 15–18letých, tedy již téměř dospělých pacientů, je vymizení ložiskových neurologických příznaků od přijetí do propuštění pacienta zaznamenáno v menším počtu případů.
Po propuštění jsou pacienti s kraniocerebrálním poraněním (KCP) dále dispenzarizováni na neurochirurgické ambulanci, a bylo tedy možné zaznamenat jejich klinický stav s odstupem jednoho roku od úrazu. Nejrozšířenější metodou vyhodnocení výsledků léčby pacientů po kraniocerebrálním poranění je Glasgow Outcome Score (GOS) se škálou 1–5.
Ve věkové skupině 0–2 roky vykazovalo dobrý výsledek (GOS 5) 20 pacientů (55,6 %), střední postižení (GOS 4) šest dětí (16,6 %), těžké postižení (GOS 3) dva pacienti (5,6 %), vegetativní stav (GOS 2) jeden pacient (2,8 %) a sedm pacientů (19,4 %) zemřelo (GOS 1). Ve věkové skupině 2–6 let jsme zaznamenali druhou nejvyšší úmrtnost, devět dětí (11,7 %) GOS 1, jeden pacient (1,3 %) z této věkové kategorie byl ve vegetativním stavu, dva pacienti (2,6 %) vykazovali těžké a osm pacientů (10,4 %) střední postižení a 57 pacientů (74,0 %) mělo po roce dobrý výsledek. Ve věkové kategorii 7–10 let vykazovala převážná většina dobrý výsledek, 70 pacientů (73,7 %) GOS 5, 11 pacientů (11,6 %) střední a šest pacientů (6,3 %) těžké postižení, dvě děti (2,1 %) zůstaly ve vegetativním stavu a šest dětí (6,3%) na následky KCP zemřelo. Podobné výsledky vykazuje věková skupina 11–14letých pacientů: 60 pacientů (70,6 %) s GOS 5, střední postižení u 10 dětí (11,8 %) a těžké postižení u pěti dětí (5,9 %), dva pacienti (2,4 %) ve vegetativním stavu a osm pacientů (9,3 %) zemřelo. V nejstarší věkové kategorii 15–18 let skončilo 34 pacientů (64,2 %) s dobrým výsledkem, 11 pacientů (20,8 %) se středním a jeden pacient (1,9 %) s těžkým postižením, jeden pacient (1,9 %) přetrvává po roce ve vegetativním stavu a šest pacientů (11,2 %) zemřelo. Výsledky přehledně udává tab. 4.
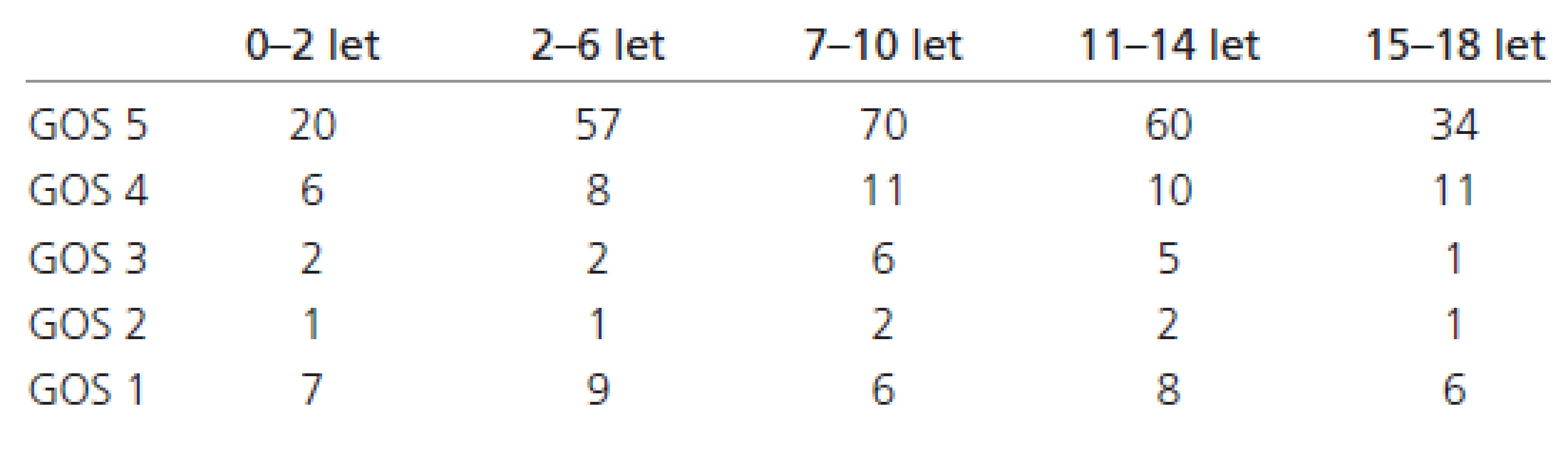
Z uvedených výsledků za období I/2000–XII/2007 vyplývá průměrná celková 10,4% úmrtnost. Nejvyšší úmrtnost v analyzovaném souboru vykazují nejmladší věkové kategorie dětí do 6 let věku (tab. 5).
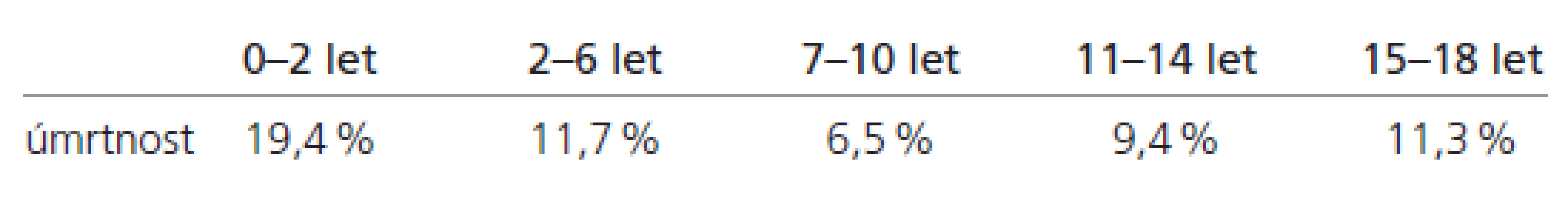
Diskuze
Kraniocerebrální poranění nezávisle na věku postihují častěji mužskou část populace. V dětském věku je v literatuře popisováno rozmezí poměru počtu KCP u chlapců a dívek od 1,3 : 1 do 2,2 : 1 [1–3]. V našem souboru byl zaznamenán poměr počtu KCP u chlapců a dívek 1,5 : 1. U dospělých je tento poměr ještě výraznější, a sice 2–2,8 : 1 v neprospěch většího počtu KCP u mužů. [4].
Incidence dětských poranění hlavy a mozku se různí také v závislosti na věku. Kraus et al uvádějí, že u chlapců má incidence poranění hlavy s věkem vzrůstající tendenci, kdežto u dívek incidence KCP s věkem klesá [3]. V našem souboru souhlasně klesá u dívek s věkem počet poranění mozku od 10. roku věku. Ve věkové skupině do 2 let věku a 7–10 let nacházíme menší rozdíly v počtu poraněných dětí podle pohlaví, největší rozdíl vykazuje věková skupina 11–14 let. Menší celkový počet poranění ve skupině 15–18letých pacientů je možné vysvětlit tím, že tito téměř dospělí pacienti mohou být kromě dětské nemocnice hospitalizováni též na neurochirurgických pracovištích pro dospělé.
Dvě nejčastější příčiny KCP jsou pády a dopravní nehody, zejména u dětí do čtyř let věku [5]. Podle údajů The Royal Society for the Prevention of Accidents z roku 2006 u mladších jedinců převažují pády v domácím prostředí. U věkové skupiny 0–4 roky dochází nejčastěji k úrazům doma. Úrazy v domácnosti jsou nejčastěji v obývacím pokoji, ale závažnější úrazy se stávají nejvíce v kuchyni nebo na schodech. Nejčastěji dochází k úrazům dětí v pozdním odpoledni nebo časně navečer, v létě, o prázdninách nebo o víkendu. Starší děti se nejčastěji poraní na hlavě v souvislosti s dopravní nehodou. V našem souboru bylo nejvíce dětí sražených dopravním prostředkem z věkové skupiny 7–10 let a pouze v této skupině dokonce početně převažují dívky nad chlapci. Podíl na dětských poraněních hlavy má velmi pravděpodobně i týrání dětí, a to hlavně u městské populace, i když ve statistikách se vyskytují zřídka [6]. Ve sledovaném souboru KCP za osmileté období bylo prokázáno pouze sedm případů týraných dětí, což je číslo nižší, než bychom ve skutečnosti předpokládali (a které zřejmě plně neodráží skutečnost).
U dětí je obecně lepší prognóza následků obdobných poranění než u dospělých, což je dáno plasticitou a adaptabilitou dětského organizmu. Všeobecně akceptovatelné jsou údaje o úmrtnosti 10–25 % a dobré prognóze ve více než 60 % případů. U závažnějších poranění hlavy může přetrvávat neurologický deficit, zhoršení psychomotorického vývoje, což je spojeno s obtížnou sociální adaptací. Prognóza závisí na tíži poranění, přítomnosti fokální léze, trvání kómatu a hodnotách ICP (Intracranial Pressure, nitrolební tlak). Vigilní kóma se vyskytuje u 1 až 2 % dětských pacientů s KCP. Trvá-li kóma dobu kratší než tři měsíce, je šance na úpravu až 90% [7]. Až 90 % dětí mladších 15 let se uzdraví do tří let od úrazu hlavy a mozku do klinického stavu GOS 5 nebo 4 [8]. Průměrná úmrtnost u dětí s poraněním hlavy je udávána mezi 9 až 38 %. Akutní subdurální hematomy mívají nejvyšší mortalitu (83 %), zatímco impresivní zlomeniny lební s kortikální lacerací mozku menší než 2 % [8]. Úmrtnost v našem souboru je nejvyšší v nejmladší skupině do dvou let věku (19,4 %), pouze 6,5% úmrtnost byla zaznamenána u 7–10letých pacientů a průměrná hodnota pro všechny věkové skupiny činí 10,4 %, což je ve srovnání s literárními údaji uspokojivé. Překvapivý je však poměr chlapců a dívek. Zatímco Frankowski [9] uvádí čtyřnásobnou úmrtnost u chlapců, v našem souboru zemřelo v období I/2000–XII/2007 v důsledku KCP 18 chlapců a 18 dívek.
Závěr
Rozbor souboru dětských kraniocerebrálních poranění za osmileté období ukazuje srovnatelné léčebné postupy, klinický průběh a následky KCP s dostupnými literárními údaji. V souladu s tímto zjištěním byl zaznamenán dobrý výsledek nebo střední postižení u více než 80 % pacientů ze všech věkových skupin, kromě nejmladších dětí do dvou let věku. 10,4% úmrtnost se pohybuje na dolní hranici v literatuře uváděného rozmezí. Překvapivý je poměr výskytu KCP chlapci verzus dívky 1,5 : 1, úmrtnost byla stejná u dívek i chlapců.
Management diagnosticko-léčebného postupu u dětských pacientů s kraniocerebrálním poraněním používaný v dané spádové oblasti je v souladu s doporučeními České lékařské společnosti J. E. Purkyně a zahrnuje aktuální trendy v léčbě KCP u dětí dle Guidelines for the acute medical management of severe traumatic brain injury in infants, children and adolescents z roku 2003 [10].
Dítě, kterému je po poranění hlavy poskytnuta adekvátní a úspěšná léčba, se v podstatě zdravé vrací do života, může dokončit svá studia a plnohodnotně se zapojit do pracovního procesu. Náklady na akutní i chronickou léčbu, rehabilitaci a speciální výukový program mohou být velmi vysoké, ale v případě úspěchu jsou v konečném důsledku pro společnost přínosem.
MUDr. Eva Brichtová, Ph.D.
Klinika dětské chirurgie, ortopedie a traumatologie
Pracoviště dětské medicíny FN Brno
Černopolní 9
625 00 Brno
e-mail: brichtovae@seznam.cz
Přijato k recenzi: 12. 3. 2008
Přijato do tisku: 26. 5. 2008
Sources
1. Hayes HRM, Jackson RH. The incidence and prevention of head injuries. In: Johnson DA, Uttley D, Wyke MA (eds). Children’s head injury: Who Cares? London: Taylor and Francis 1989 : 183–193.
2. Horowitz I, Costeff H, Sadan N, Abraham E, Geyer S, Najenson T. Childhood head injuries in Israel: epidemiology and outcome. Int Rehabil Med 1983; 5(1): 32–36.
3. Kraus JF, Black MA, Hessol N, Ley P, Rokaw W, Sullivan C et al. The incidence of acute brain injury and serious impairment in a defined population. Am J Epidemiol 1984; 119(2): 186–201.
4. Smrčka M et al (eds). Poranění mozku. Praha: Grada Publishing 2001.
5. Albright AL, Pollack IF, Adelson PD, Matsushima Y (eds). Principles and Practise of Pediatric Neurosurgery. New York: Thieme Medical Publishers 1999.
6. Cottrell JE, Smith DS (eds). Anesthesia and Neurosurgery. 3rd ed. St. Louis: C. V. Mosby 1994.
7. Bruce DA, Raphaely RC, Goldberg AI, Zimmerman RA, Bilaniuk LT, Schut L et al. The pathophysiology, treatment and outcome following severe head injury in children. Childs Brain 1979; 5(3): 174–191.
8. Náhlovský J et al (eds). Neurochirurgie. Praha: Galén 2006.
9. Frankowski RF, Annegers JF, Whitman S. The descriptive epidemiology of head trauma in the United States. In: Becker DP, Povlishock JT (eds). Central Nervous System Trauma Research Status Report. Bethesda, Md: National Institute of Neurological and Communicative Disorders and Stroke, NIH 1985; 33–44.
10. Adelson PD, Bratton SL, Carney NA, Chesnut RM, du Coudray HEM, Goldstein B et al. Guidelines for the acute medical management of severe traumatic brain injury in infants, children and adolescents. Chapter 14. The role of temperature control following severe pediatric traumatic brain injury. Pediatr Crit Care Med 2003; 4(3 Suppl): S53–S55.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2008 Issue 4
Most read in this issue
- Stenóza vnitřní krkavice – endarterektomie nebo stent?
- Výskyt epileptických záchvatů a/ nebo epileptiformní EEG abnormity u dětí s dětským a atypickým a utizmem
- Léky navozený systémový lupus erythematodes při terapii interferonem beta‑1b – kazuistika
- Timing karotické endarterektomie
