Využití kvantitativní MR venografie v indikaci stentingu stenózy žilního splavu
Autoři:
M. Grubhoffer 1; J. Kubále 2; L. Štěrba 2; M. Bombic 1,3; J. Fiedler 1,4
Působiště autorů:
Neurochirurgické oddělení, Nemocnice České Budějovice, a. s.
1; Radiologické oddělení, Nemocnice České Budějovice, a. s.
2; Neurochirurgická klinika, LF MU a FN Brno
3; Neurochirurgická klinika, LF UK a FN Plzeň
4
Vyšlo v časopise:
Cesk Slov Neurol N 2020; 83/116(4): 438-440
Kategorie:
Dopis redakci
doi:
https://doi.org/10.14735/amcsnn2020438
Vážená redakce,
u pacienta s idiopatickou intrakraniální hypertenzí (IIH) s průkazem hemodynamicky významné stenózy žilního splavu je zavedení stentu účinnou možností léčby [1]. V indikaci endovaskulárního výkonu je klíčový průkaz tlakového gradientu před a za stenózou žilního splavu během DSA. Významný tlakový gradient nepřímo koreluje s poklesem průtoku v zúženém splavu při absenci kolaterál. Touto kazuistikou chceme dokumentovat použití neinvazivní diagnostiky MRA s kvantifikací průtoků mozkových cév (qMRA) v této indikaci. Součástí qMRA je i kvantitativní MR venografie (qMRV), která využívá specifických sekvencí fázového kontrastu s citlivostí na nízké žilní toky a umožňuje stanovení průtoků ve velkých žilních splavech [2,3].
Dvaatřicetiletá žena s hodnotou BMI (body mass index) 33 se prezentovala bolestmi hlavy, atakami přechodné slepoty po rychlé vertikalizaci a tinnitem v trvání 6 měsíců. Na oční ambulanci byl prokázán oboustranný edém papil optického nervu, topický neurologický nález pacientky byl bez abnormalit. Nativní CT a MR mozku byly bez patologického nálezu. Lumbální punkce měla otevírací tlak 45 cm H2O. Při qMRV byla na 3D venografii prokázána varieta confluens sinuum, kdy sinus rectus přímo přecházel do levého sinus transversus. Hluboké mozkové struktury byly tedy dominantně drénovány levostranně. Navíc na přechodu levého sinus transversus do sinus sigmoideus byla prokázána stenóza. Vyšetření bylo provedeno na skeneru MR 1,5 T Achieva (Philips Healthcare, Best, Nizozemsko) s použitím 3D sekvence fázového kontrastu s nastavením na detekci nízkých žilních toků (VEN 3D PCA) s následujícími parametry: 150 axiálních řezů šíře 2 mm, GAP –1 mm, FOV 230 × 190 mm, flip angle 10°, TR/TE 14/6,2 ms, PC velocity 15 cm/s. Průtok žilními splavy (v ml/min) byl stanoven pomocí softwaru qMRA-NOVA (Non-invasive Optimal Vessel Analysis, VasSol Inc, River Forest, IL, USA). Průtok levostrannými splavy byl v porovnání s pravou stranou řádově nižší (obr. 1A, B). S tímto nálezem bylo indikováno invazivní vyšetření, kdy selektivním nástřikem při DSA byla verifikována stenóza splavu o délce 15 mm. Zavedením mikrokatetru do oblasti stenózy bylo provedeno měření tlaku v úseku nad (53 mmHg) a pod stenózou (18 mmHg) s nálezem tlakového gradientu 35 mmHg (obr. 2A). Po diskuzi s pacientkou byl zprvu zvolen konzervativní postup. Pacientce byl nasazen acetazolamid v perorální dávce 250 mg 2× denně a byla doporučena redukce hmotnosti.
Fig. 1. (A) qMRV – haemodynamic map of cerebral venous drainage, fl ow values in ml/min: upper number – before stenting, middle
number – day 1 after stenting, lower number – at 6 weeks after stenting; (B) 3D model of the stenosis of the transitional segment
between the left transverse and sigmoid sinuses with a low fl ow; (C) signifi cant fl ow increase after stent insertion at day 1 follow-up.
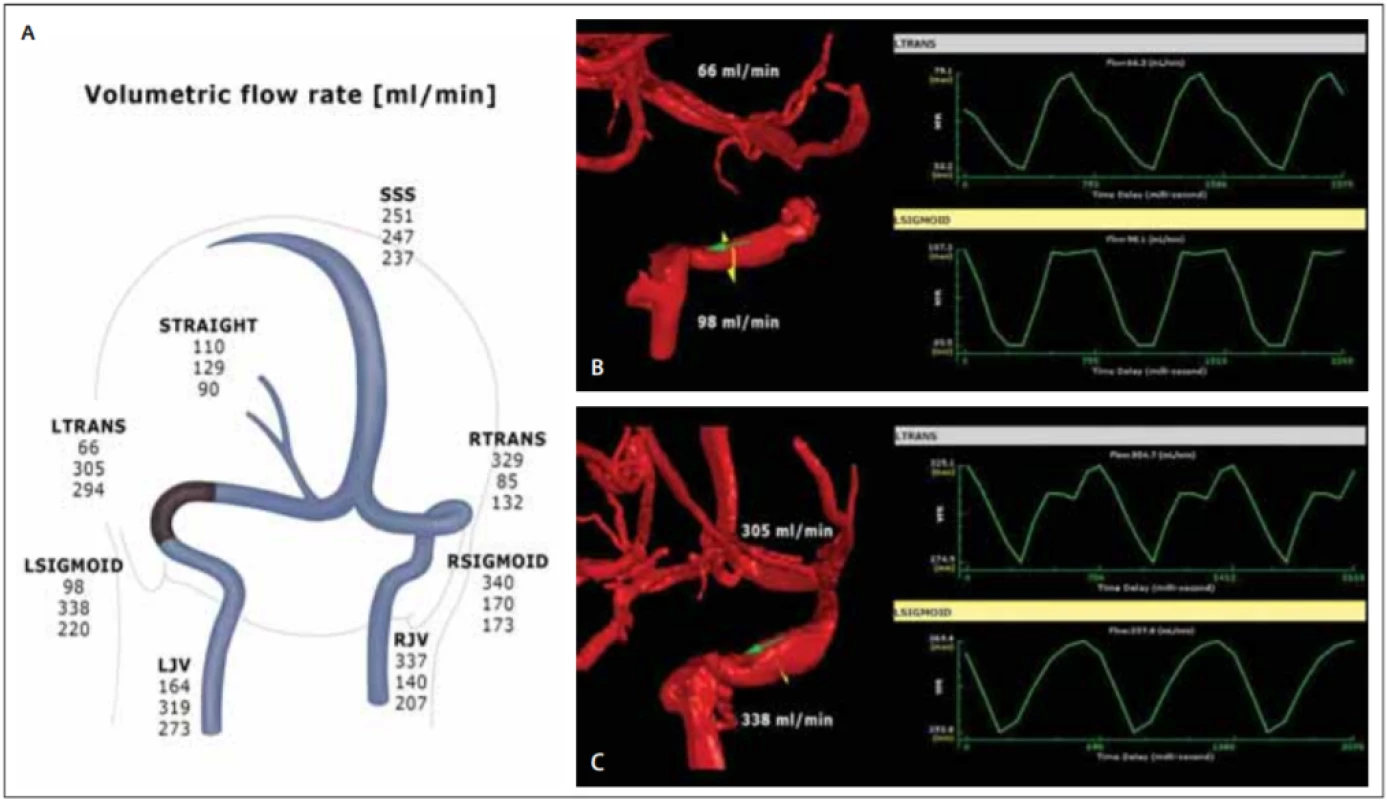
LJV – left internal jugular vein; LSIGMOID – left sigmoid sinus; LTRANS – left transverse sinus; qMRV – quantitative magnetic resonance venography;
RJV – right internal jugular vein; RSIGMOID – right sigmoid sinus; RTRANS – right transverse sinus; SSS – superior sagittal sinus; STRAIGHT – sinus rectus
Fig. 2. Venous sinuses DSA – (A) oblique projection showing an atypical drainage of sinus rectus into the left transverse sinus (arrow)
and the stenosis between the left transverse and sigmoid sinuses with the corresponding pressure readings (in mmHg) in the pre- and
post-stenotic segments respectively; (B) post-interventional stenosis dilation with stent in situ and with pressure equalization.
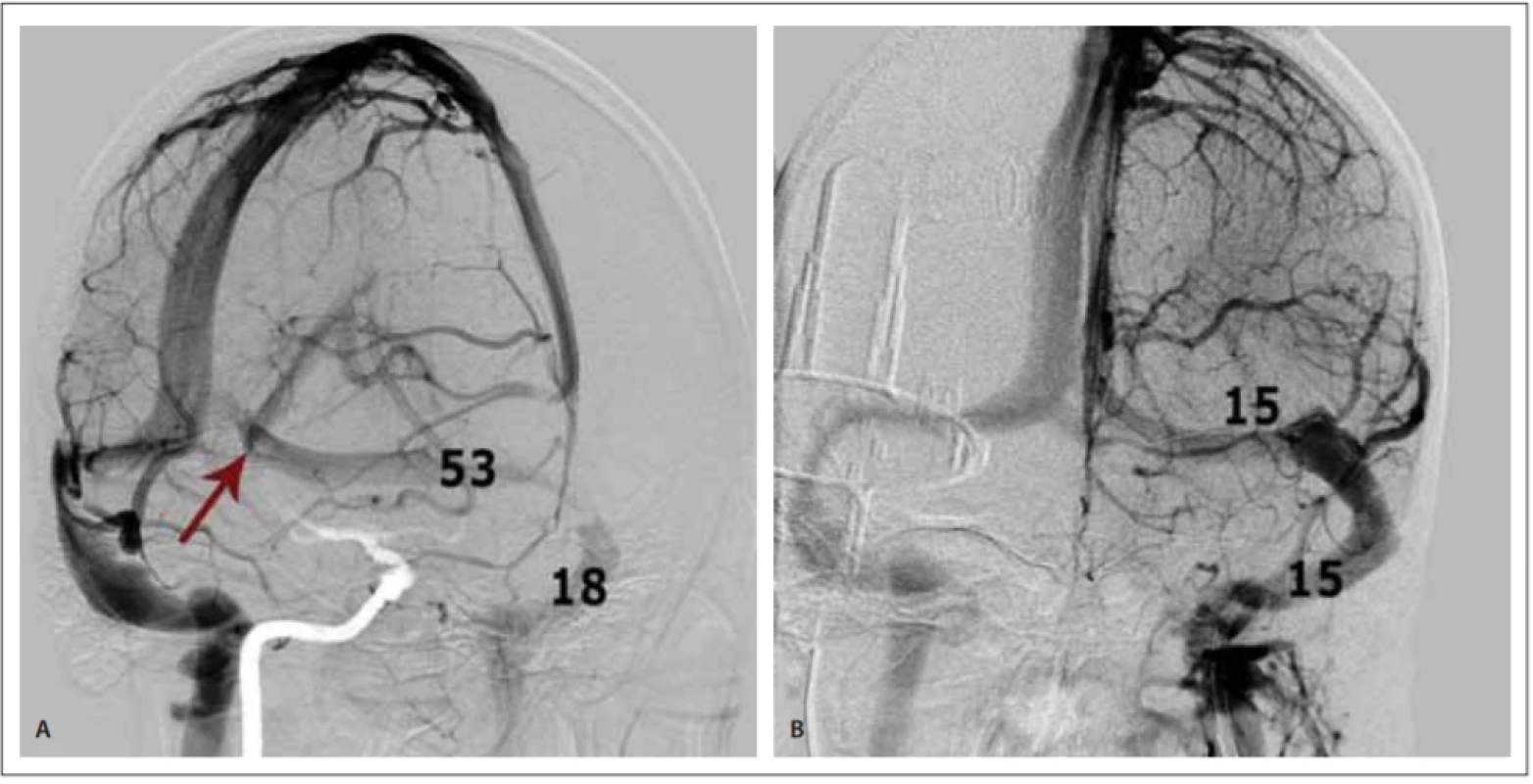
Konzervativně ani po 3 měsících nedošlo ke změně BMI či ústupu klinických obtíží. Při reevaluaci stavu s pacientkou bylo proto indikováno zavedení stentu do zúženého žilního splavu. Výkon byl proveden v celkové anestezii. Byl prokázán trvající tlakový gradient, proto byla provedena dilatace zúženého přechodu sinus transversus a sinus sigmoideus s implantací samoexpandibilního nitinolového karotického stentu Precise o velikosti 9 × 40 (Cordis, Santa Clara, CA, USA). Ihned došlo k vyrovnání tlakového gradientu a stabilizaci žilního tlaku na 15 mm Hg (obr. 2B). Pacientce byla nasazena duální protidestičková léčba na dobu 6 měsíců, acetazolamid nasazený před výkonem byl po výkonu vysazen. Na kontrolní qMRV následující den došlo překvapivě k výraznému nárůstu průtoků levostrannými splavy, původně dominantní drenáž pravostrannými splavy byla naopak významně snížena (obr. 1A, C). Pacientka po výkonu udávala ústup vertikalizačních zrakových obtíží. Vyšetření očního pozadí před dimisí potvrdilo regresi městnání papil. Kontrolní qMRV s odstupem 6 týdnů od intervence ukázala stranové vyrovnání průtoků splavy (obr. 1A). Pacientka je při kontrole po 3 měsících nadále v dobrém klinickém stavu, snaží se o redukci hmotnosti a udává pouze občasné bolesti hlavy v zátylku. Je bez známek městnání na očním pozadí. Diagnostikovaná myopie je korigována brýlemi.
Idiopatická intrakraniální hypertenze je charakterizována zvýšenými hodnotami intrakraniálního tlaku (increased intracranial pressure; ICP) bez jasné etiologie. Incidence se udává na jeden až tři případy na 100 tisíc obyvatel [4]. Postihuje především ženy s nadváhou ve fertilním věku. Typickými symptomy jsou bolesti hlavy, poruchy zraku, diplopie či tinnitus. Mezi diagnostická kritéria IIH patří edém papil na očním pozadí, normální neurologický nález s výjimkou léze nervus abducens, grafické zobrazení bez průkazu expanze, hydrocefalu, patologie mening a normální laboratorní nález likvoru. Otevírací tlak při lumbální punkci je nad 25 cm H2O [5].
Etiopatogeneze IIH zůstává nejasná. Mezi zvažované příčiny patří nerovnováha produkce a absorpce likvoru, zvýšený žilní tlak či změny v metabolismu vitaminu A [1,6]. Léčba je primárně zaměřena na snížení ICP. Základem je redukce tělesné hmotnosti, perorální užívání inhibitoru karbonanhydrázy (acetazolamid), série evakuačních lumbálních punkcí. I přes tuto léčbu však u 60 % pacientů dochází k relapsu či progresi klinických obtíží [3]. V takovém případě je terapeutickou možností zavedení ventrikuloperitoneálního (VP), lumboperitoneálního (LP) zkratu, či fenestrace pochvy optického nervu (optic nerve sheath fenestration; ONSF). Riziko selhání léčby se udává v případě VP zkratu na 30 % [7]. Až 60 % zavedených LP zkratů vyžaduje revizní operaci [7]. U ONSF v pooperačním období dochází ve většině případů ke stabilizaci zrakové poruchy, riziko dalšího zhoršení zraku je však v prvním roce po operaci 34 % a po 3 letech od výkonu 45 % [7].
Slibnou stopou v pochopení patofyziologie IIH je nález stenózy žilních splavů na DSA v 90–100 % případů. Predilekčním místem je přechod sinus transversus a sinus sigmoideus [3,8]. Není jasné, zda je stenóza splavu příčinou či důsledkem zvýšeného ICP. Zavedení stentu do zúženého splavu se však ukázalo jako účinný nástroj ke zlepšení příznaků IIH v důsledku snížení žilního tlaku, zlepšení absorpce likvoru a tím i snížení ICP [1]. Tuto léčbu poprvé publikovali Higgins et al v roce 2002 [9]. Okamžitý efekt na snížení ICP prokázali ve své studii Liu et al, kteří stentovaným pacientům implantovali současně i ICP čidlo [10]. Shields et al doporučují zavedení stentu v případě tlakového gradientu v oblasti stenózy 5 mmHg a více [1].
V arteriálním systému našla qMRA své využití např. v diagnostice vertebro-bazilární insuficience či vyšetření cerebrovaskulární reaktivity. Aplikace na žilní struktury je méně prozkoumanou oblastí. Využívána je např. ke stanovení průtoků odvodných žil piálních arteriovenozních malformací. V souvislosti s IIH ukazují závěry autorů Esfahani et al, že výsledky měření průtoků splavy při qMRV úzce korelují s invazivním měřením žilního tlaku [3]. Výhodou qMRV oproti klasické DSA je neinvazivita a komplexní pohled na hemodynamickou situaci v systému žilních splavů. qMRV má význam jako screeningové vyšetření u pacientů s IIH a jako kontrolní vyšetření průtoku stentem.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manu script met the ICMJE “uniform requirements” for biomedical papers.
Přijato k recenzi: 19. 3. 2020
Přijato do tisku: 29. 7. 2020
MUDr. Jiří Fiedler, Ph.D.
Neurochirurgická klinika LF UK a FN Plzeň
Edvarda Beneše 1128/13
305 99 Plzeň
e-mail: fiedler@nemcb.cz
Zdroje
1. Shields LB, Shields CB, Yao TL et al. Endovascular treatment for venous sinus stenosis in idiopathic intracranial hypertension: an observational study of clinical indications, surgical technique, and long-term outcomes. World Neurosurg 2019; 121: e165–e171. doi: 10.1016/j.wneu.2018.09.070.
2. Fiedler J, Mrhálek T, Vavrečka M et al. Kognice a hemodynamika po karotické endarterektomii pro asymptomatickou stenózu. Cesk Slov Neurol N 2016; 79/112 (2): 201–216. doi: 10.14735/amcsnn2016201.
3. Esfahani DR, Stevenson M, Moss HE et al. Quantitative magnetic resonance venography is correlated with intravenous pressures before and after venous sinus stenting: implications for treatment and monitoring. Neurosurgery 2015; 77 (2): 254–260. doi: 10.1227/NEU.0000000000000771.
4. Asif H, Craven CL, Siddiqui AH et al. Idiopathic intracranial hypertension: 120-day clinical, radiological, and manometric outcomes after stent insertion into the dural venous sinus. J Neurosurg 2018; 129 (3): 723–731. doi: 10.3171/2017.4.JNS162871.
5. Friedman DI, Liu GT, Digre KB. Revised diagnostic criteria for the pseudotumor cerebri syndrome in adults and children. Neurology 2013; 81 (13): 1159–1165. doi: 10.1212/WNL.0b013e3182a55f17.
6. Cappuzzo JM, Hess RM, Morrison JF et al. Transverse venous stenting for the treatment of idiopathic intracranial hypertension, or pseudotumor cerebri. Neurosurg Focus 2018; 45 (1): E11. doi: 10.3171/2018.5.FOCUS18102.
7. Starke RM, Wang T, Ding D et al. Endovascular treatment of venous sinus stenosis in idiopathic intracranial hypertension: complications, neurological outcomes, and radiographic results. ScientificWorldJournal 2015; 2015: 140408. doi: 10.1155/2015/140408.
8. Bidot S, Saindane AM, Peragallo JH et al. Brain imaging in idiopathic intracranial hypertension. J Neuroophthalmol 2015; 35 (4): 400–411. doi: 10.1097/WNO.0000000000000303.
9. Higgins JN, Owler BK, Cousins C et al. Venous sinus stenting for refractory benign intracranial hypertension. Lancet 2002; 359 (9302): 228–230. doi: 10.1016/S0140-6736 (02) 07440-8.
10. Liu KC, Starke RM, Durst CR et al. Venous sinus stenting for reduction of intracranial pressure in IIH: a prospective pilot study. J Neurosurg 2017; 127 (5): 1126–1133. doi: 10.3171/2016.8.JNS16879.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2020 Číslo 4
Nejčtenější v tomto čísle
- Je jasné, kdy operovat výhřez bederní meziobratlové ploténky?
- CGRP monoklonální protilátky v léčbě migrény – indikační kritéria a terapeutická doporučení pro Českou republiku
- Současná diagnostika sekundárně progresivní formy roztroušené sklerózy a léčba siponimodem
- Cytotoxické léze corpus callosum (CLOCCs)
