Chirurgická léčba metastatického postižení krční páteře
Surgical treatment of the metastatic cervical spine tumours
A spinal decompression followed by reconstruction and stabilization represents an effective strategy in the management of cervical spinal metastases in selected patients. Various techniques available in armamentarium are discussed in this overview. Because of predominant anterior spinal column metastatic involvement the consideration is given to the vertebral body replacement techniques. In oncological patients, numerous factors play against the optimal surgical result that is the bone fusion facilitated by an autologous bone graft or substitutes. The aim of modern anterior reconstruction is superior primary stability in order to permit an early rehabilitation and ambulation in the rest of life. In patiens with short-term life expectancy, the reconstruction with PMMA supplemented by an appropriate internal fixation achieves immediate stability. Titanium meshed interbody cages represent an alternative to PMMA when mid-term survival is anticipated. The appropriate sizing of the cage to the defect is of paramount importace in order to obtain superior primary stability of the construct. Therefore distractable telescopic spacers seem to be ideal in this indication.
Key words:
metastasis, spine tumour, spinal instrumentation, vertebral body replacement.
Autoři:
P. Barsa; P. Suchomel
Působiště autorů:
Neurochirurgické oddělení, Neurocentrum, Krajská nemocnice Liberec
Vyšlo v časopise:
Cesk Slov Neurol N 2007; 70/103(1): 16-22
Kategorie:
Přehledný referát
Souhrn
Dekomprese následovaná rekonstrukcí a stabilizací představuje u vybraných pacientů účinnou strategii v léčbě metastatického postižení krční páteře. Chirurgické armamentárium nabízí celou škálu technických možností, které rozebírá následující přehledný článek. Vzhledem k predilekčnímu postižení předního sloupce páteřního zaměřili autoři svou pozornost především na možnosti náhrady obratlového těla. U onkologicky nemocných hraje celá řada faktorů proti zprostředkování optimálního pooperačního stavu, jímž je kostní fúze za použití autologního kostního štěpu či jeho náhrady. Cílem moderní chirurgické rekonstrukce tak zůstává dosažení maximální primární stability odoperovaného úseku. Takovýto stav umožní časnou rehabilitaci a po zbytek života možnost běžné fyzické zátěže. U nemocných s očekávanou krátkodobou délkou přežití považujeme za dostatečnou rekonstrukci využívající PMMA a některou z forem jeho fixace. Titanové meshované meziobratlové koše se ukázaly být efektivním řešením procesů, u kterých předpokládáme střednědobé přežití. Novodobě distraktabilní teleskopické implantáty umožňující dokonalé přizpůsobení velikosti defektu páteře poskytnou optimální primární stabilitu, čímž dokonale splní svou fixační funkci.
Klíčová slova:
metastáza, páteřní nádor, páteřní instrumentace, náhrada obratlového těla
Úvod
Kostní metastázy představují u pacientů s generalizovaným onkologickým onemocněním častý nález. Přítomnost páteřních metastáz bývá popisována až u 10 % pacientů s rakovinou [1], přičemž nejčastěji se setkáváme s postižením hrudní oblasti (70 %), následně úseku bederního (20 %) a nejméně častým je
metastatické zasažení krčního segmentu (10 %) [2]. Klinicky se metastatické onemocnění páteře prezentuje bolestí, která je do značné míry specifická, a neurologickým deficitem, který v případě krčního úseku může být až v 50 % závažný [3]. Osteolytické působení tumorózní masy v obratlovém těle narušuje
v prvé řadě strukturu trámčiny a následně může invadovat také kortikální vrstvy. Kostní destrukce ústí v narušení biomechanických vlastností obratle se vznikem patologické zlomeniny, deformity a instability celého úseku. Tumorózní bolest bývá charakterizována palčivostí a tím, že ji lze lehce vyvolat. Typická bývají noční maxima. Crescendový nárůst frekvence a intenzity by měl upozornit na hrozící riziko patologické zlomeniny a naopak změna charakteru v bolest mechanickou souvisí spíše s rozvojem tumorózní instability a deformity. Soubor symptomů, které z širokého okruhu bolestí zad vydělují akutní stavy a možné projevy tumorózního postižení, je nazýván "červené praporky" a v minulosti jsme jej literárně rozebírali [4]. Logickou chirurgickou odpovědí na selhání podpůrné funkce obratlového těla při metastatickém onemocnění je resekce tumoru, dekomprese nervových struktur a efektivní stabilizace. Kombinace chirurgického řešení s radioterapií v respektované studii vykazovala u pacientů s neurologickým postižením lepší výsledky než iradiace samotná [5]. Samotné téma způsobu chirurgické léčby metastatického postižení páteře zůstává i nadále kontroverzní. Vzhledem k tomu, že neexistují dostatečně silné průkazné materiály, nelze konkrétní chirurgické postupy označit jako standardní. Zvláště v případě metastatického postižení krční páteře se počtem jedná o malé klinické sestavy, jež neumožňují relevantní statistické zhodnocení. Indikace operačních výkonů proto vycházejí z individuální zkušenosti chirurga. V následující stati bychom rádi probrali vybrané aspekty chirurgické léčby metastatického postižení páteře, rozebrali logické konsekvence a přiblížili naši chirurgickou filozofii. Za důležité považujeme nastínit toto téma neurologům a byli bychom rádi, kdyby stať vyvolala diskusi v řadách spondylochirurgů. Vzhledem k našim dosavadním zkušenostem se zaměříme na oblast krční.
Anatomie metastatického postižení krční páteře
Nejčastější anatomickou lokalizaci metastatického postižení obratle představuje oblast obratlového těla. Predilekční zasažení předního sloupce souvisí s mechanizmem šíření nádorových buněk, které se nejčastěji děje krevní cestou. Betsonovu žilní pleteň považujeme za cestu prvotního vstupu tumorózních mikroembolů do páteře. Další šíření do pleteně vertebrální se děje retrográdním tlakem vzniklým během jakéhokoliv fyzického zatížení a při zvýšení nitrohrudního tlaku [6]. Nádorové mikroemboly se následně zachytí v somatické spongióze. Zcela logicky tak nalézáme především postižení zadní poloviny obratlového těla, což má své biomechanické důsledky při rozvoji sekundárních osteolytických změn.
Cíl operační léčby
Operační řešení metastatického postižení krční páteře sleduje pouze lokální anatomické a biomechanické cíle. Výjimku představuje jen několik vzácných případů, kdy se jedná skutečně o solitární metastatický proces (nikoli o absenci znalostí jiných metastáz v těle), a kdy odstranění této metastázy při vyřešení primárního tumoru napomůže eradikaci nádorového onemocnění. Dekomprese a stabilizace v naprosté většině případů sleduje úlevu od bolestí a v delším časovém horizontu také ochranu před dalším postižením nervových struktur. Vnitřní fixace s maximální primární stabilitou by měla zajistit podmínky pro časnou pooperační mobilizaci pacienta s minimální nebo žádnou zevní mechanickou oporou. V obecné rovině tedy cílem operačního výkonu není radikalita (v onkochirurgických intencích), ani významné prodloužení délky života nemocného. Cílem je "pouze" zlepšení kvality života pacienta měřené délkou trvání a intenzitou bolesti krční páteře. V případě již existujícího neurologického deficitu nelze od operace v primární rovině očekávat ani jeho odeznění. Stejně jako u všech ostatních spondylochirurgických výkonů se musíme ptát, zda očekávaný přínos vyváží rizika spojená s operačním výkonem. Vzhledem k relativní snadnosti chirurgického přístupu ke krční páteři staví diagnóza metastatického onemocnění krční páteře operatéra do nepoměrně aktivnější pozice v porovnání se zákrokem v oblasti hrudní a bederní.
Předoperační rozvaha
Předoperační rozvaha v případě metastatického postižení má hlubší význam než u jiných patologických stavů krční páteře. Pomineme-li problematiku anatomické lokalizace procesu, pak by otázka rozsahu resekce a způsobu náhrady obratlového těla měla být založena na informacích o očekávané délce přežití a předpokládané kvalitě života. V potaz bereme pacientovu komorbiditu a jeho celkový zdravotní stav, včetně stavu výživy a eventuálního stupně neurodeficitu. V případě kompletní léze míšní v krční lokalizaci se obecně přikláníme spíše ke zdrženlivosti při indikaci operační intervence. Biologické vlastnosti generalizovaného tumoru se do předoperačního rozhodování rovněž promítají. Ty společně s možnostmi onkologického terapeutického ovlivnění rovněž spoluurčují délku přežití. Očekávaná délka přežití (life expectancy) se odvíjí od délek přežití popsaných u jednotlivých typů nádorů. Za významné faktory dále považujeme přítomnost jiných metastáz, zdravotní stav pacienta a závažnost motorického deficitu. Nejcitovanějším systémem k hodnocení očekávané délky přežití je Tokuhashiho skóre (tab. 1) [7]. Páteřního chirurga v rozhodovacím řízení zajímají 3 časové horizonty: buď je délka očekávaného přežití kratší než 3 měsíce (pacienti s Tokuhashiho skóre 5), pak hovoříme o krátkodobém přežití. Dále může být očekávané přežití delší 12 měsíců (Tokuhashiho skóre 9), potom se jedná o přežití dlouhodobé. Délku střednědobého přežití ohraničuje interval mezi 3 a 12 měsíci (Tokuhashiho skóre 6-8). Pokud se očekávaná délka přežití pohybuje v horizontu do 3 měsíců, považuje se chirurgická léčba metastatického postižení páteře obecně za neoprávněnou. V případě postižení krčních pohybových segmentů, kdy lze relativně rychlým a bezpečným výkonem zajistit zlepšení kvality života, lze tuto hranici posunout i níže. Děje se tak na vyslovenou žádost informovaného pacienta či rodiny, kteří se obávají terminální para- či kvadruplegie. Operaci v těchto případech představuje jen nezbytně nutná resekce tumoru s plombáží, kdy se vyhýbáme rozsáhlejším rekonstrukcím, po které může být nemocný časně propuštěn do domácího ošetření (2.-3. den po výkonu).
![Tabulka pro výpočet Tokuhashiho skóre, které hodnotí očekávanou délku přežití u generalizovaného onkologického onemocnění se zasažením páteře [12].](https://www.csnn.eu/media/cache/resolve/media_object_image_small/media/image/b12aaead1ee618d502ebf484b23e07f0.png)
Dekomprese
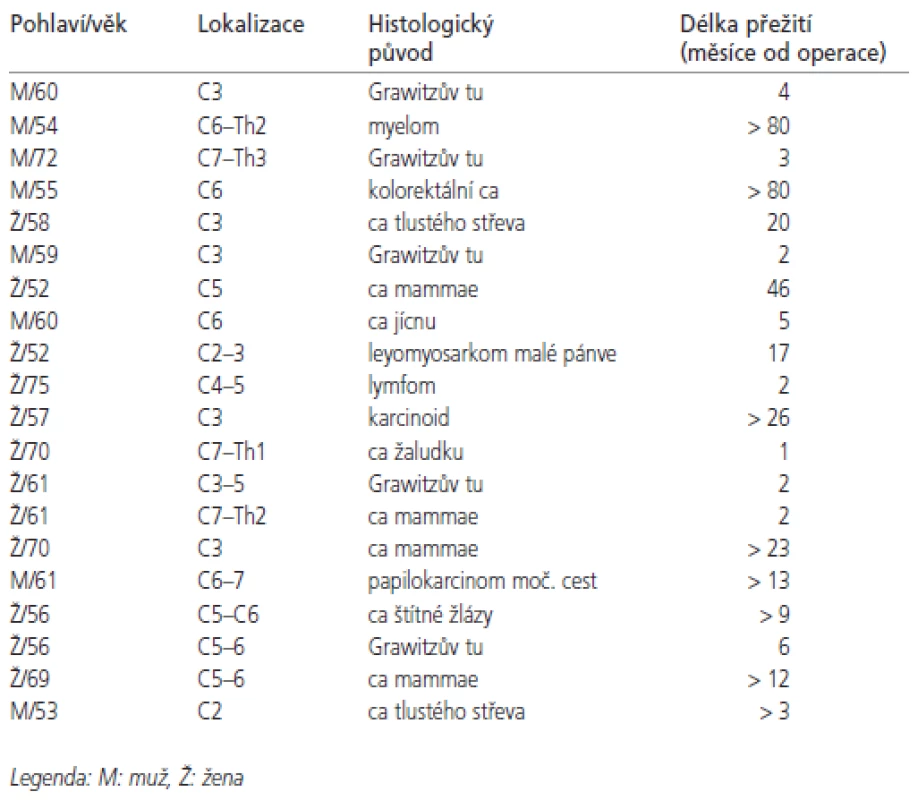
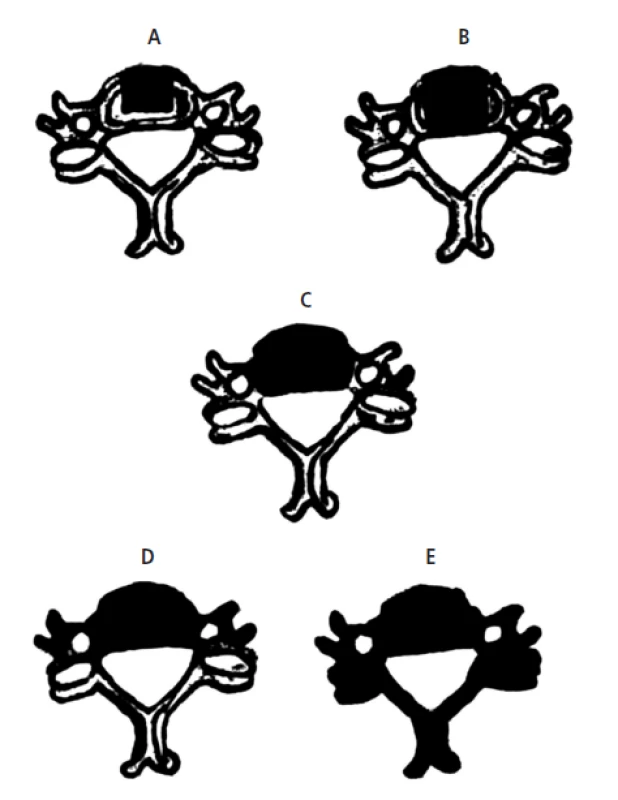
Jak již bylo předesláno, dominující vertebrální lokalizací je oblast obratlového těla. V krčním úseku páteře poskytuje anterolaterální retrofaryngeální cesta anatomicky nejsnadnější a s ohledem na minimální narušení svalového stabilizačního aparátu také nejfyziologičtější přístup k páteřnímu sloupci. Přední krční somatektomie, v některých případech víceetážová, může být podle rozsahu a biologické charakteristiky tumoru vedena: 1. anteromediálně jako parciální somatektomie; 2. pod obrazem mediální somatektomie může postihnout v plném předozadním rozsahu mediální porci obratlového těla (obdoba dekomprese při degenerativním postižení) [8] nebo 3. může vyústit v kompletní odstranění obratlového těla (totální somatektomie). Dalšími možnostmi jsou rozšířená somatektomie, která představuje vynětí celého předního segmentu, a totální vertebrektomie, jež vedle odstranění předního segmentu zahrnuje také ablaci oblouku a kloubních výběžků ze zadního přístupu (obr. 1). V některých případech je možné zvolit dekompresi nervových struktur samotnou exstirpací (exkochleací) metastatického ložiska bez resekce přilehlého obratlového těla. Lokalizace nádorového ložiska v zadních strukturách logicky implikuje dorzální přístup se zadní dekompresí. Nejčastěji se jedná o laminektomii v některých případech doplněnou o resekci zasažených laterálních mas. Samozřejmostí je doplnění zadní krční stabilizace dostatečného rozsahu, a to šrouby ukotvenými ve zdravých laterálních masách. V případě onemocnění horní krční páteře často provádíme okcipitocervikální dézu (obr. 2), junkční úsek CTh páteře potom stabilizačně extendujeme do horních Th etáží transpedikulárně zavedenými vruty.
Rekonstrukce obratlového těla
Rekonstrukci předního sloupce krční páteře lze po resekci provést několika způsoby. Každý způsob náhrady obratlového těla nebo jeho části má své přednosti a také nevýhody. Jednotlivé metody sledují odlišné cíle a v tomto ohledu je do značné míry nelze navzájem alternovat. Samostatnou kapitolu představuje náhrada obratlového těla kostním štěpem nebo substituentem kostního štěpu. Takovýto přístup aplikujeme v případech, kdy při dlouhodobém přežití předpokládáme vytvoření kostní fúze. Veškeré ostatní metody rekonstrukce jsou metodami paliativními, jež by měly v prvé řadě zabezpečit odpovídající primární stabilitu odoperovaného úseku. Vznik kostního spojení není očekáván ať už s ohledem na predikovanou délku přežití, nebo s přihlédnutím k inkompletní lokální radikalitě resekce.
Kostní štěp a jeho náhrady
Náhrada resekovaného obratlového těla a přilehlých disků je historicky nejstarším a nejfyziologičtějším způsobem rekonstrukce předního sloupce. Poté, co se vytvoří kostní spojení mezi materiálem a přilehlými obratlovými těly, můžeme očekávat dlouhodobou stabilitu celého odoperovaného úseku [9]. Metoda má však určité podmínky a nevýhody. K tomu, aby úspěšně proběhla osteoproduktivní fáze kostního hojení, je nezbytný dostatečný přísun substrátů, což může být problematické u onkologických pacientů v malnutrici. Jako další předpoklad fyziologicky probíhající fúze jmenujme neporušenou imunitní situaci pacienta, jež je nezbytná pro započetí osteoproliferace. Proces kostního hojení dále vyžaduje dostatečnou viabilitu lokálních mezenchymových elementů. Problematický proto může být radioterapeuticky ošetřený terén nebo pacient po proběhlé systémové chemoterapii. Použití kostního štěpu jako náhrady obratlového těla vyžaduje radikální resekci metastatického ložiska. Lokální recidiva osteolyticky se chovající metastázy by mohla nejenom zabránit vzniku kostní fúze, ale svým chováním dokonce destruovat samotnou vloženou kost a tím vést k pozdějšímu selhání celého komplexu.
Kostní cement
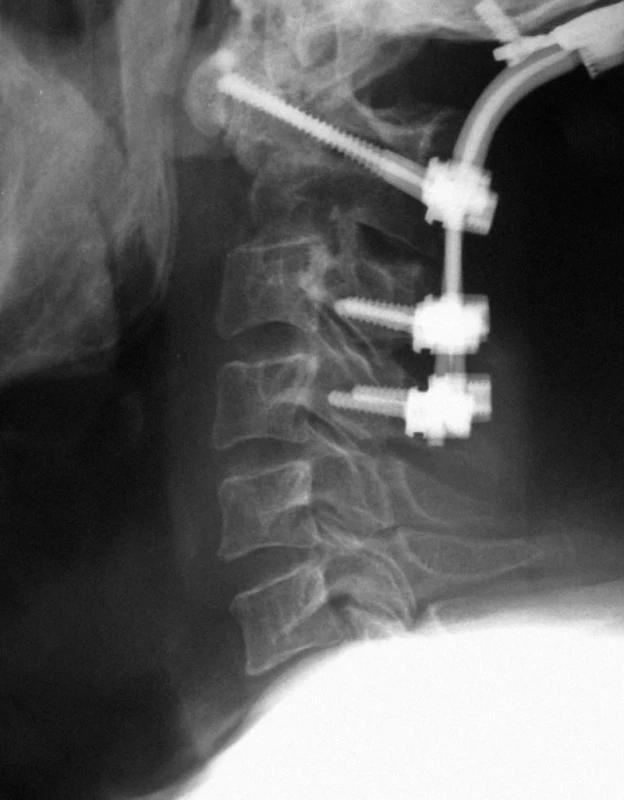
Polymetylmetakrilát (PMMA) je v onkologické indikaci spondylochirurgy užíván již od roku 1967 [10], a to především u nemocných s limitovanou délkou přežití. Defekt vzniklý resekcí tumoru dokážeme amorfní hmotou cementu dokonale vyplnit, tak že dosáhneme maximálního kontaktu cementu s přilehlou kostí. Po proběhnutí exotermické polymerace je tak zaručena relativně vysoká primární stabilita a prakticky vyloučeno vboření materiálu při axiální zátěži [11]. Tumorózní tkáň cement neinvaduje a důležité také je, že PMMA při následné iradiaci negeneruje sekundární záření. Prvotní klinické zkušenosti však vzhledem k relativně vysokému procentu vycestování materiálu nebyly optimistické [12]. Dislokace vznikaly během extenze páteře a řadu autorů vedly k vývoji nejrůznějších způsobů fixace akrylátu k přilehlým obratlovým tělům. Nejsnadnější a dosud občas užívané je upevnění cementové plomby za pomocí dvou Kirschnerových drátů, které překlenují defekt ve vertikálním směru (obr. 3). Stabilizace úseku klasickým vnitřním dlahováním (obr. 4) představuje další možnost. Ta nabízí ještě vyšší stupeň stability, avšak přítomnost většího množství kovového materiálu interferuje s případnou pooperační iradiací. Akrylátový cement lze užít i jako výplň níže popsaných kovových klecí.
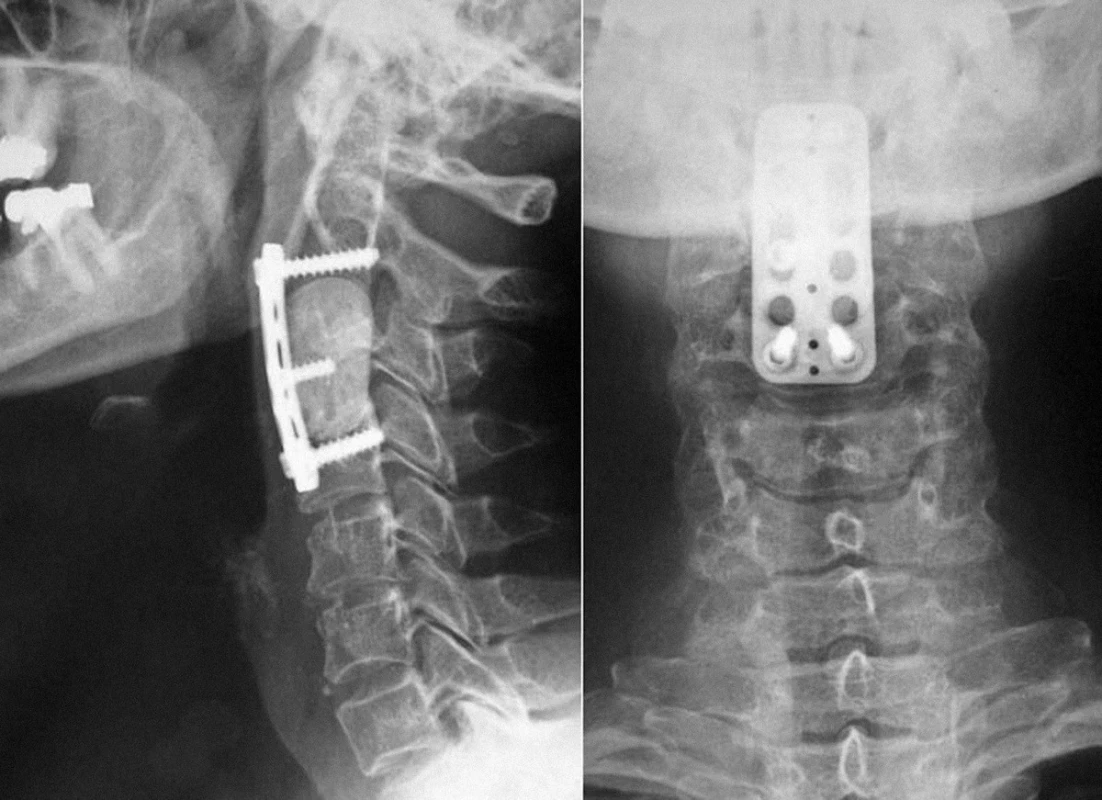
Kovové rekonstrukční koše
Duté kovové klece typu Harmsových mashovaných košů (obr. 5) přinesly do operativy krčních spinálních metastáz nový rozměr [13]. Distrahovaný a relordotizovaný krční úsek je po resekci tumoru připraven na přijetí náhrady dostatečných rozměrů. Tu připravíme mimo operační pole odstřižením dostatečně velkého úseku klece. Klec lze vyplnit kostní hmotou, substituenty kostního štěpu nebo kostním cementem a takto implantovat. Výsledkem proto může být solidní kostní fúze, ale v případě lokální recidivy se nemusíme obávat pozdního selhání, neboť samotný koš poskytne dostatečnou biomechanickou oporu. Vzhledem k tomu, že ostré hrany koše koncentrují na relativně malé styčné ploše veškeré přenášené vertikální síly, systém má tendenci k vboření do přilehlého obratle. Z tohoto důvodu doplňujeme implantáty předním dlahováním. Dalším důvodem pro vnitřní zpevnění dlahou je prevence extenčního selhání (dislokace v retroflexi) a zabránění vzniku pantografové deformity.Za významný limit rekonstrukčních košů můžeme vedle malé kontaktní plochy považovat poměrně nízkou primární stabilitu. Ta je dána skutečností, že implantát mimo operační ránu jen zřídkakdy zastřihneme tak, aby dokonale vyplnil prostor mezi koncovými lištami obou krajních obratlových těl. Konstrukce koše navíc umožňuje jen paralelní zakončení implantátu, takže rekonstruovaný úsek není možné úhlově redukovat.
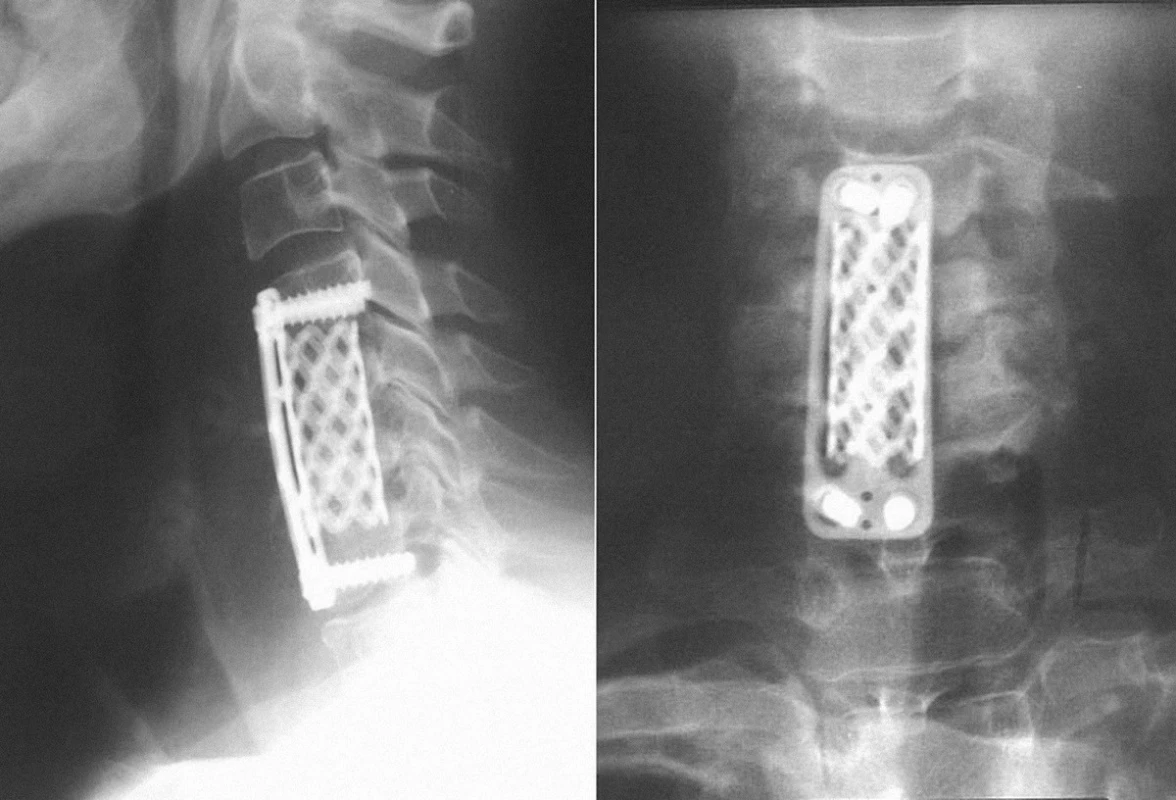
Teleskopické distrakční implantáty
Uvedené nevýhody kovových rekonstrukčních klecí řeší moderní typ implantátu, teleskopické distrakční koše (obr. 6). Jedná se o produkty, které chirurg po vložení do defektu v předním sloupci páteřním distrahuje do potřebné délky a ideálně může nastavit také sklon ploché koncové komponenty. Samotnou meziobratlovou distrakcí implantátu lze dosáhnout korekce kyfotického postavení krční páteře (relordotizace) a adjustací úhlu koncové komponenty potom dokonalého kontaktu s krycí lištou přilehlého obratle. Teleskopické distrakční implantáty tímto způsobem poskytnou maximální primární stabilitu systému. I v tomto případě doporučujeme kombinaci instrumentu s vnitřní fixací jako prevenci extenčního selhání a pantografické deformity. Morfologickým cílem provedené operace přitom není fúze, i když kostní spongiózou lze implantát po obvodu nebo v jeho vnitřku doplnit. Jak již bylo dříve zmíněno, spokojíme se s vysokou primární stabilitou. Za oprávněné považujeme nabídnout distrakční koše mladším pacientům, u nichž lze i přes generalizaci procesu očekávat vyšší fyzickou aktivitu a dále nemocným s očekávaným dlouhodobějším přežitím, kde není lokální radikalita možná například z důvodu extenze procesu do paravertebrálních měkkých tkání. Daní za vysoký stupeň technické propracovanosti je jejich vyšší pořizovací cena.
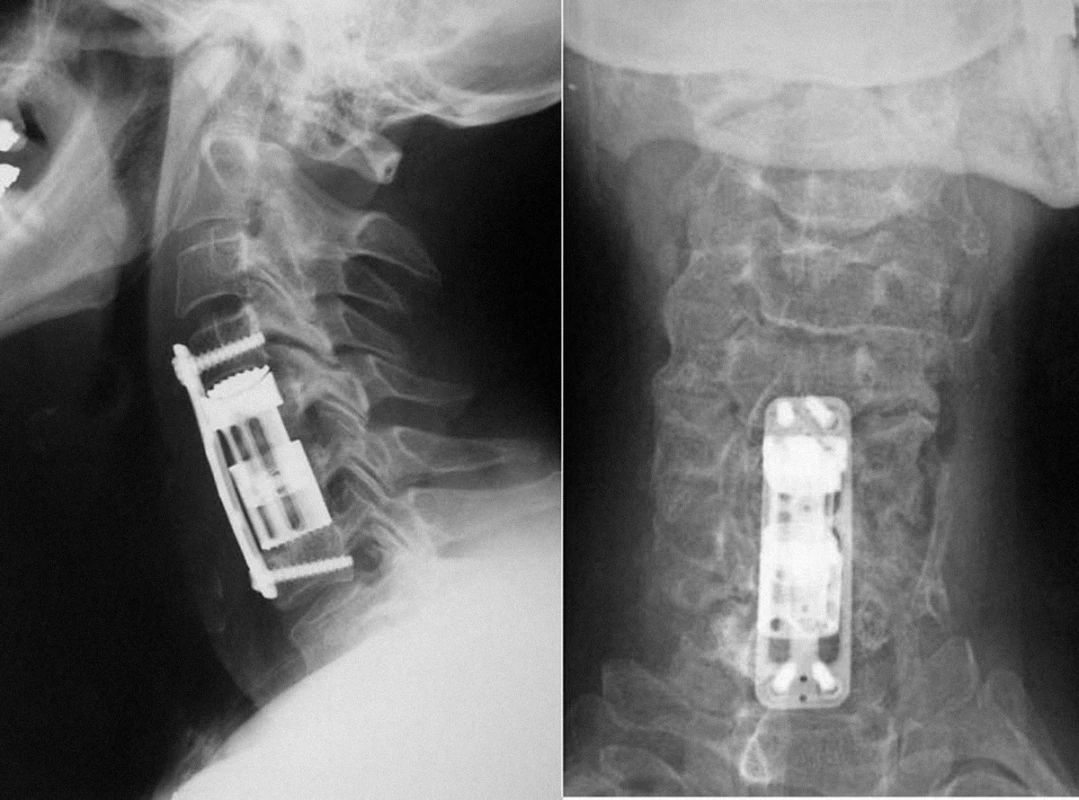
Vnitřní stabilizace
Doplnění náhrady obratlového těla vnitřní stabilizací jsme zdůvodnili již dříve. Žádný z výše popsaných způsobů náhrad obratlového těla nesplňuje dokonale nároky, které na odoperovaný segment klade každodenní fyzická zátěž. Vzhledem k tomu, že se snažíme o co nejčasnější návrat operovaného do běžného života, užitím dlahy a šroubů s ověřenou maximální stabilitou usilujeme, stejně jako v případě samotné náhrady obratlového těla, o dosažení maximální primární mechanické odolnosti systému.V případě ventrální krční dlahy volíme její fixaci bikortikálními šrouby [14] nebo uzamykatelnými šrouby monokortikálními [15], u nichž byla biomechanickými pracemi popsána optimální stabilita. Tuto skutečnost potvrdila také každodenní praxe. Doplnění zadní stabilizace (fixace laterálních mas či transpedikulární stabilizace) primární stabilitu úseku ještě zvýší. Užijeme ji v případech tumorózní destrukce kloubů, již uvedené zadní dekompresi nebo při totální vertebrektomii. Také zadní elementy se v případě radikální operace mohou stát místem kostního spojení, proto je ve vybraných případech na místě přemostění defektu v zadních elementech autologním kostním materiálem.
Závěr
Páteřní chirurgie hraje v léčbě pacientů s generalizovaným onkologickým onemocněním významnou roli. Přestože pacientům nedokážeme výkonem prodloužit život a nemůžeme zaručit ani odstranění eventuálního neurologického deficitu, potenciální zlepšení kvality života se snížením intenzity bolestí je výrazné pozitivum. Dosud je však běžným jevem, že onkologická centra odesílají pacienty s diagnostikovanými spinálními metastázami bez konzultace ke konvenční externí radioterapii a pacient se u nás objeví až v případě selhání této primární léčby. V případě osteolytického procesu se přitom jedná především o lokální biomechanický problém, který iradiace samozřejmě vyřešit nedokáže. V souvislosti s narůstajícím množstvím literatury zaměřené na nejrůznější aspekty onkologické spondylochirurgie doufáme, že se takováto praxe v blízké budoucnosti změní. Strategii multidisciplinárního plánování léčby považujeme stejně jako je tomu u jiných onkologických témat za zásadní. Vypracování klinických studií vysoké průkazní hodnoty je potom moment, který pozici chirurgické léčby metastatického postižení páteře napomůže zřetelněji definovat.
MUDr. Pavel Barsa
Neurochirurgické oddělení
Neurocentrum
Krajská nemocnice Liberec,
Husova 10
460 63 Liberec 1
e-mail: pavel.barsa@nemlib.cz
Přijato k recenzi 16. 2. 2006
Přijato do tisku 6. 4. 2006
Zdroje
1. Greenlee RT, Murray T, Bilden S, Wingo PA. Cancer statistics 2000. CA Cancer J Clin 2000; 50: 7-33.
2. Atanasiu JP, Badartcheff F, Pidhorz L. Metastatic lesions of the cervical spine. A retrospective analysis of 20 cases. Spine 1993; 18:1279-84.
3. Liu JK, Apfelbaum RI, Chiles BW, Schmidt MH. Cervical spinal metastasis: anterior reconstruction and stabilization techniques after tumor resection. Neurosurg Focus 2003; 15: 1-7.
4. Barsa P, Häckel M. Systém „červených praporků“ v diagnostice a terapii bolestí zad. Bolest 2003; 6: 171-6.
5. Constans JP, Dedivitiis E, Donzelli R, Spaziante R, Meder JF, Haye C. Spinal metastases with neurological manifestations: a review of 600 cases. J Neurosurg 1983; 59: 111-8.
6. Coman DR, Delong RP. The role of the vertebral venous systhem in the metastasis of the cancer to the spine. Cancer 1951; 5: 610.
7. Tokuhashi Y, Matsuzaki H, Toriyama S. Scoring system for the preoperative evaluation of metastatic spine tumor prognosis. Spine 1990; 115: 1110-13.
8. Häckel M, Stejskal L, Kramář F. Přední krční korpektomie při řešení víceetážových degenerativních stenóz se spondylogenní myelopatií. Zkušenosti s léčbou a přehled literatury. Rozhl Chir 2001; 80(4): 163-9.
9. Whitecloud TS. Anterior surgery for cervical spondylotic myelopathy. Smith-Robinson, Cloward, and vertebrectomy. Spine 1988; 13: 861-3.
10. Scoville WB, Palmer AH, Samra K. The use of acrylic plastic for vertebral replacement or fixation in metastatic disease of the spine: a technical note. J Neurosurg 1967; 27: 274-9.
11. Wilke H-J, Kettler A, Claes L. Stabilizing effect and subsidence tendency of three different cages and bone cement for the fusion of cervical spine segments. Orthopädie 2002; 31: 472-80.
12. Halligan M, Hubschmann OR. Short-term and long-term failures of anterior polymethylmetacrylate construct with esophageal perforation. Spine 1993; 18: 759-61.
13. Merk H, Koch H, Liebau C, Baltzer A, Dragendorf L, Grasshoff H. Implantation of a Harms titanium mesh cylinder for vertebral body replacement in spinal metastase. Z Orthop Ihre Grenzgeb 2000; 138: 169-73.
14. Barsa P, Suchomel P, Buchvald P, Lukáš R, Vaníčková E. Jsou šrouby při přední krční fúzi s bikortikální fixací skutečně bikortikálně zaveden? (Retrospektivní studie). Acta Chir Orthop Traumatol Cech 2002; 69: 35-8.
15. Štulík J, Krbec M, Vyskočil T. Poranění dolní krční páteře-monokortikální technika stabilizace. Acta Chir Orthop Traumatol Cech 2003; 70: 226-32.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie

2007 Číslo 1
Nejčtenější v tomto čísle
- Panická porucha – Neuropsychiatrický profil
- Tau protein a beta amyloid v likvoru u Alzheimerovy choroby a normy odvozené od kognitivně zdravých kontrol
- Diagnostika a léčba karcinózy mening u solidních nádorů
- Chirurgická léčba metastatického postižení krční páteře
