Zkušenosti s použitím thuliového laseru RevoLix Jr při resekci glioblastomu – kazuistiky
Experience with using the RevoLix Jr thulium laser – Case Reports
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Authors:
M. Filip 1; T. Krejčí 2; P. Linzer 1; S. Potičný 2; A. Švehlák 1; P. Jurek 1
Authors‘ workplace:
Neurochirurgické oddělení, Krajská
nemocnice T. Bati, a. s., Zlín
1; Neurochirurgická klinika LF OU a FN Ostrava
2
Published in:
Cesk Slov Neurol N 2017; 80/113(4): 477-479
Category:
Letter to Editor
doi:
https://doi.org/10.14735/amcsnn2017477
Overview
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Vážená redakce,
lasery se v neurochirurgii využívají od 60. let minulého století. Jejich předností je schopnost provádět přesný řez, hemostázu a zmenšovat tumor s maximálním šetřením okolních tkání. V listopadu 2015 nám byl zapůjčen ergonomicky a výkonově inovovaný thuliový chirurgický laser RevoLix Jr o výkonu paprsku 1– 15 W, který se v posledních letech využívá k operativě mozkových nádorů [1]. Na kazuistikách bychom rádi demonstrovali první zkušenosti s tímto typem laseru.
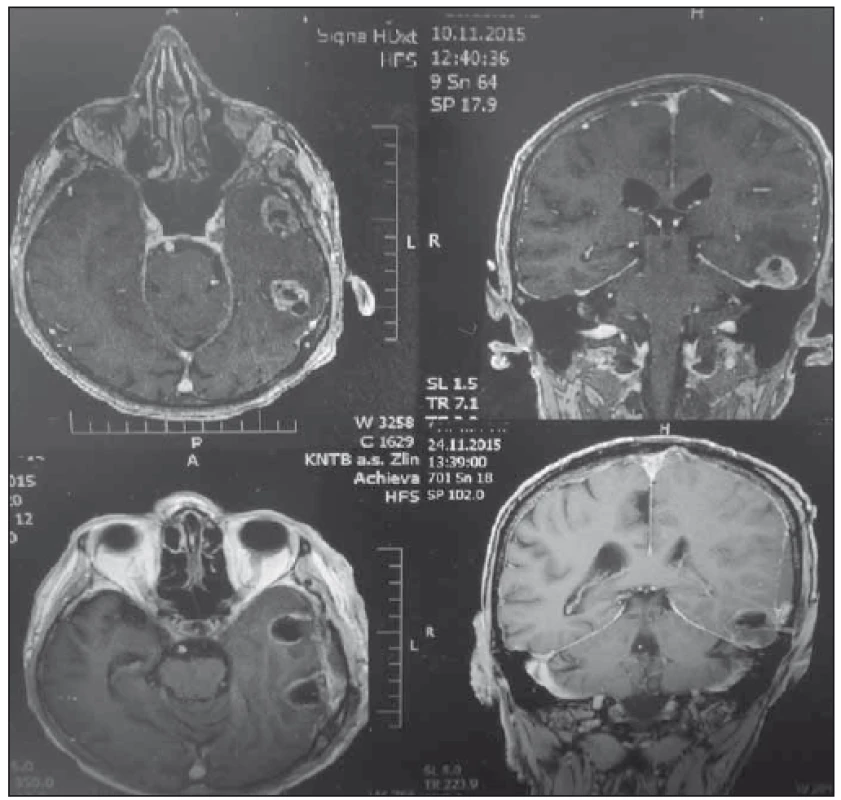
První pacientka (ročník 1952) začala pozorovat časté fosfény a postupně i apraxii pravé horní končetiny. Při vyšetření MR mozku jí byla diagnostikována cystická expanze parieto-okcipitálně vlevo 3 × 4 cm. U druhého pacienta (muž, ročník 1956) byl prvním klinickým projevem epileptický záchvat s přechodnou smíšenou fatickou poruchou, současně byly rodinou pozorovány osobnostní změny. Při vyšetření MR mozku byla zjištěna dvě solidní ložiska cca 2 × 2 cm v levém temporálním laloku. Třetí pacientka (ročník 1950) byla došetřována pro změnu chování a zmatenost. U této pacientky byl diagnostikován objemný ložiskový proces levého čelního laloku. Po předoperační přípravě byla u všech pacientů indikována exstirpace. Operace byly provedeny standardním způsobem v celkové anestezii, pomocí sononavigace a mikroskopické operační techniky. Makroskopickým obsahem tumorů byly měkkotkáňové hmoty s patologickou mikrovaskularizací doprovázené cystickou porcí vyplněné tekutinou typickou pro multiformní glioblastom (MGB). U všech operovaných jsme použili laserový paprsek o výkonu 5– 10 W ke kortikotomii, současně s kapilární hemostázou. U vlastní resekce, evaporace solidní části tumoru a cystického pouzdra jsme kombinovali ultrazvukový aspirátor a laser s paprskem o výkonu 5– 8 W (resekce viz obr. 1). Během resekce a evaporace jsme zároveň laserem prováděli hemostázu resekční plochy bez použití bipolární koagulace. Tou jsme v některých případech koagulovali pouze cévy většího kalibru zásobující tumor. Po získání určitých zkušeností jsme u třetího pacienta k resekci tumoru ultrazvukový aspirátor prakticky nepoužili. Na závěr výkonu bylo lůžko ošetřeno laserem s dosažením dokonalé hemostázy. Peroperačně a v pooperačním období nebyla zaznamenána žádná komplikace v souvislosti s použitím laseru. Klinický stav pacientů s glioblastomem byl hodnocen pomocí Karnofského skóre, které se zlepšilo v průměru o jeden stupeň. U všech pacientů byla provedena pooperační MR do 48 hod, která neprokázala reziduum tumoru či komplikaci spojenou s aplikací laserového paprsku (nekróza okolní tkáně, krvácení do operačního pole apod.) (obr. 2). Všichni pacienti se zhojili bez problémů a histologické vyšetření potvrdilo MGB. Po propuštění byli předání k onkologické terapii. Mimo tyto tři pacienty s MGB jsme s pomocí laseru úspěšně operovali také pacienta s míšním nádorem, pacienta s adenomem hypofýzy a pacientku s konvexitárním meningeomem. Potvrdili jsme si tak, že laser lze využít i u dalších lézí CNS.
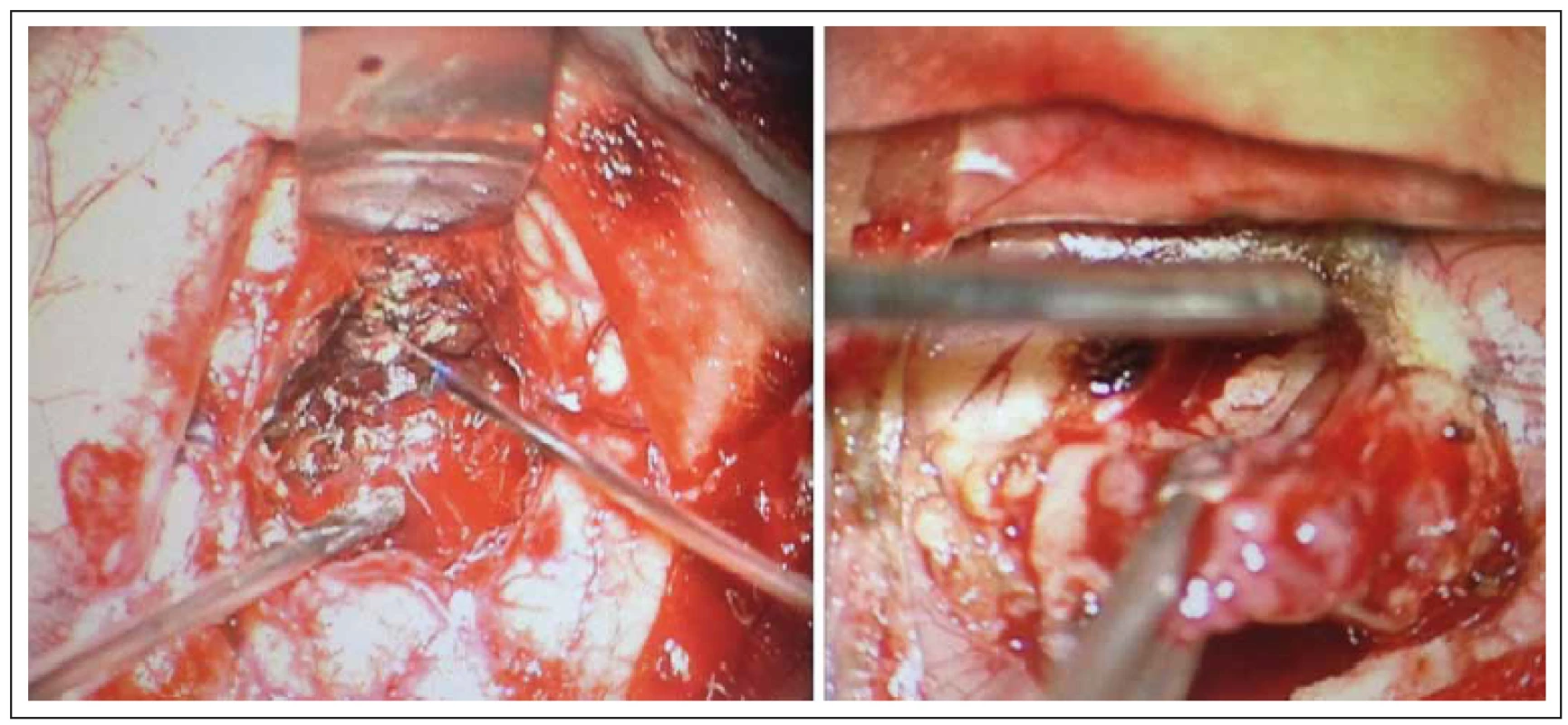
Princip laseru popsal již na začátku 20. století Albert Einstein. Prvního použití v klinické praxi v neurochirurgii se laser dočkal v roce 1966, kdy Rosomoff a Caroll zkoušeli jeho efekt na tkáň MGB [2]. K resekci mozkového nádoru jej prvně využil Stellar v roce 1969 [3]. V současnosti se v neurochirurgii používají především při neuroendoskopických výkonech a při resekci nádorů.
Jednou z velkých předností laseru je schopnost přesného a tenkého řezu s minimálním poškozením okolí a bez nutnosti manipulace s okolní mozkovou tkání. Laser působí čistý řez omozečnicí bez známek krvácení, přičemž hloubka řezu je závislá na nastavení příkonu laseru [4]. Ve studii zaměřené na srovnání poškození okolních tkání po řezu laserem, bipolární koagulací s použitím mikronůžek a řezu prostým skalpelem vyšel laser nejlépe [4]. Po řezu laserem lze pozorovat celkem tři oblasti: centrální kráter, v okolí oblast koagulační nekrózy a oblast edematózní mozkové tkáně [4]. Přičemž výkonem laseru se prodlužuje hloubka všech tří zón (řezu), nikoli však šířka řezu [4]. To platí pro zaostřený (fokusovaný) paprsek. Rozostřený (defokusovaný) paprsek se používá k stavění krvácení a při vyšší energii pak k evaporaci tkáně. Po použití bipolární koagulace je patrná široká (plošná) oblast koagulační nekrózy s okolní edematózní tkání, po prostřižení plochy koagulační nekrózy je patrný různý stupeň prokrvácení [4]. Obecně lze tedy říci, že termická léze je při použití laserů, ve srovnání s bipolární koagulací, menší.
Další přednost laserů je schopnost zastavovat krvácení. Laser i bipolární koagulace mají podobnou schopnost stavět krvácení, nicméně laser není schopen ošetřit krvácení z cévy o průměru více než 1 mm, což je pro něj limitující [5]. Účinnost laseru je závislá na vzdálenosti od cílové tkáně. Při blízkém kontaktu s tkání lze provádět řez. Oddálíme-li laser, můžeme provádět hemostázu. Při vyšším výkonu je možno pomocí laseru evaporovat tkáně, a to i tužší konzistence. Podle naší zkušenosti dokonce i tenkou kost. S trochou nadsázky se dá říci, že laser kombinuje funkce CUSA (Cavitron Ultrasonic Surgical Aspirator) aspirátoru a bipolární koagulace, jelikož s ním jsme schopni provádět současně resekci nádoru a kontrolu hemostázy. Nevýhodou je, že při jeho použití je nutné udržovat relativně suché pole, protože je vysoce absorbován tekutinami, což omezuje jeho další průnik. Hloubka průniku laseru tkáněmi se odvíjí od typu laseru, struktury tkání a výkonu. Námi používaný thuliový laser má výrobcem udávanou maximální penetraci tkáněmi do 1 mm (technická specifikace laseru viz tab. 1).
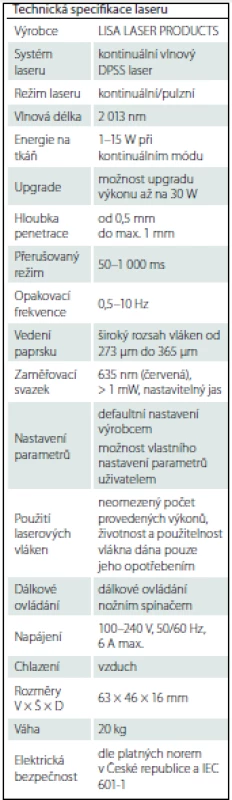
Z našeho pohledu by se tento ergonomicky a výkonově inovovaný laser mohl stát velmi cenným a bezpečným pomocníkem v širokém spektru neurochirurgických výkonů, a to jako alternativa hlavně k bipolární koagulaci a ultrazvukovému aspirátoru. Dle našich prvních zkušeností jej lze efektivně použít při resekci hlavně měkkotkáňových nádorů a ke kontrole hemostázy.
MUDr. Tomáš Krejčí
Neurochirurgická klinika
LF OU a FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: tomas.krejci@fno.cz
Přijato k recenzi: 7. 2. 2017
Přijato do tisku: 6. 6. 2017
Sources
1. Passacantilli E, Anichini G, Lapadula G, et al. Assess-ment of the utility of the 2-µ thulium laser in surgical removal of intracranial meningiomas. Lasers Surg Med 2013;45(3):148– 54. doi: 10.1002/ lsm.22123.
2. Rosomoff HL, Carroll F. Reaction of neoplasm and brain to laser. Arch Neurol 1966;14(2):143– 8.
3. Stellar S, Polanyi TG. Lasers in neurosurgery: a historical overview. J Clin Laser Med Surg 1992;10(6):399– 411.
4. Ryan RW, Wolf T, Spetzler RF, et al. Application of a flexible CO(2) laser fiber for neurosurgery: laser-tissue interactions. J Neurosurg 2010;112(2):434– 43. doi: 10.3171/ 2009.7.JNS09356.
5. Devaux BC, Roux FX. Experimental and clinical standards, and evolution of lasers in neurosurgery. Acta Neurochir (Wien) 1996;138(10):1135– 47.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2017 Issue 4
Most read in this issue
- Český národní registr Guillainova-Barrého syndromu
- Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
- Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist
- Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
