Význam tlakové mapy (pressure mapping system) pro pacienty s mobilitou na vozíku
The Relevance of Pressure Mapping System in Wheelchair Mobility
Aim:
The aim of the study was to evaluate the use of the Pressure Mapping System (PMS) to comprehensively evaluate spinal cord-injured (SCI) patients with wheelchair mobility.
Materials and methods:
A cohort of 29 patients with both traumatic and non-traumatic aetiology was analysed. The patients were examined at the spinal outpatient clinic for life-long care at the University Hospital Brno in 2015. The examination included detailed medical history, clinical evaluation while sitting in a wheelchair, laying and sitting on an examination couch, clinical evaluation of pressure on a seating cushion using PMS, photo documentation of sitting in a wheelchair.
Results:
Of the total of 21 men and eight women with SCI, 26 had a traumatic lesion (20 men and six women). Three (one man and two women) had non-traumatic aetiology. All were mobile on a mechanical wheelchair. The distribution of pressure on a seating cushion showed that the pressure under ischial tuberosities was lower than 100 mm Hg in 10 patients (mean 80 ± 24 mm Hg left, 91 ±± 24 mm Hg right). Unilateral pathology of pressure above 100 mm Hg under an ischial tuberosity was found in 12 patients (mean 93 ± 21 mm Hg left, 103 ± 36 mm Hg right). We found bilateral pathology of pressure over 100 mm Hg under both ischial tuberosities in seven patients (mean 128 ±± 19 mm Hg left and 117 ± 21 mm Hg right). Statistically significant differences in pressure were only found under the left ischial tuberosity.
Conclusion:
We verified that examination with PMS is an appropriate element of comprehensive assessment of patients with wheelchair mobility.
Key words:
wheelchair mobility – spinal cord injury –pressure mapping system Conformat – pressure ulcers – sitting posture
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
:
L. Vašíčková 1–3; J. Siegelová 2; M. Mašek 1
:
Spinální jednotka, Klinika úrazové chirurgie LF MU a FN Brno
1; Katedra fyzioterapie a rehabilitace, LF MU, Brno
2; Ústav ochrany a podpory zdraví, LF MU, Brno
3
:
Cesk Slov Neurol N 2016; 79/112(Supplementum1): 15-19
:
Original Paper
prolekare.web.journal.doi_sk:
https://doi.org/10.14735/amcsnn2016S15
Cíl:
Cílem je zhodnotit využití tlakové mapy (Pressure Mapping System; PMS) při komplexním vyšetření spinálních pacientů s mobilitou na vozíku.
Soubor a metodika:
Zpracován byl soubor 29 pacientů, kteří byli vyšetřeni v rámci spinální ambulance celoživotní péče FN Brno v roce 2015 (podrobná anamnéza, klinické vyšetření sedu ve vozíku a vleže a vsedě na lehátku, vyšetření PMS, fotodokumentace sedu ve vozíku).
Výsledky:
Z celkového počtu 21 mužů a osmi žen utrpělo lézi míšní 26 pacientů úrazem. U jednoho muže a dvou žen se jednalo o neúrazovou etiologii. Všichni se pohybovali na mechanickém vozíku. Rozložení tlaku na sedacím polštáři u jednotlivých pacientů ukázalo, že u 10 byl tlak pod hrboly sedacích kostí pod 100 mm Hg (průměr 80 ± 24 mm Hg vlevo, 91 ± 24 mm Hg vpravo). U 12 pacientů byla jednostranná patologie tlaku nad 100 mm Hg pod hrbolem sedací kosti (průměr 93 ± 21 mm Hg vlevo, průměr 103 ± 36 mm Hg vpravo). U sedmi byla oboustranná patologie nad 100 mm Hg pod hrbolem sedací kosti (průměr 128 ± 19 mm Hg vlevo, 117 ± 21 mm Hg vpravo). Rozdíly byly ověřeny jako významné u tlaku pod hrbolem sedací kosti vlevo.
Závěr:
Ověřili jsme, že vyšetření pomocí PMS vhodně doplňuje komplexní posouzení pacienta s mobilitou na vozíku.
Klíčová slova:
mobilita na vozíku – léze míšní – pressure mapping system Conformat – dekubity – postura
Úvod
Trvalá mobilita na mechanickém invalidním vozíku (MIV) či elektrickém (EIV) je vždy důsledkem závažného zdravotního postižení. Nejen etiologie nutnosti užívat vozík, ale i vlastní fakt mobility ve vozíku může být příčinou mnoha dalších, následných komplikací [1], přičemž mezi nejzávažnější z nich patří dekubity [2]. Proto je třeba při výběru vozíku a jeho nastavení vždy zohlednit klinickou situaci pacienta [3], abychom minimalizovali sekundární komplikace a ještě lépe jim předcházeli. Projevují se jak v oblasti postury – pánve, dolních končetin, trupu a hlavy, tak v nestabilitě sedu, zhoršené propulzi, zvýšení bolestivosti, změně respiračních parametrů, změně cirkulace v oblasti dolních končetin s rizikem vzniku tromboembolické nemoci [4], zhoršením soběstačnosti a zvýšením rizika vzniku dekubitů. Důsledkem je imobilizace pacienta, psychická deprivace, ztráta motivace, zhoršení kvality života, sociální exkluze a zvýšená závislost na sociálním systému. S tím úzce souvisí zvýšená ekonomická náročnost při léčbě komplikací a narůstající ekonomické zatížení sociálního systému. Miller et al [5] uvádí náklady na léčbu dekubitů v USA v roce 1992 v částce 1,34 miliardy USD, zatímco Russo et al [6] v roce 2003 nárůst přibližně na 17,2 miliardy USD. Náklady jsou tedy rostoucí.
Dekubity jsou důsledkem působení vnějších a vnitřních faktorů. Vnějšími faktory, které jsme schopni ovlivnit výběrem, nastavením vozíku a výběrem vhodného sedacího polštáře, jsou tlak, třecí a střižné síly, vlhkost, zvýšená teplota, otřesy a vibrace. Z vnitřních faktorů je vhodné uvést poruchu citlivosti, inkontinenci, spasticitu, poruchu hmotnosti, stav kůže, poruchu krevního oběhu, svalovou atrofii, deformity s kostními prominencemi, zvýšenou tělesnou teplotu, přidružená onemocnění, depresi [7].
Pressure Mapping System (PMS) jako jeden ze systémů měřících rozložení tlaku lidského těla (Body Pressure Measurement System; BPMS) je vhodný nástroj k objektivizaci a doplnění závěrů klinického vyšetření. Detekuje a barevně zobrazuje rozložení tlaku po sedacím polštáři [8].
Soubor a metodika
V roce 2015 bylo pomocí PMS (Conformat, viz dále) vyšetřeno 29 pacientů. Realizováno bylo standardní vyšetření s anamnestickými údaji v rámci multioborovosti spinální problematiky, objektivní vyšetření v sedu ve vozíku, na lehátku vleže a v sedu, vyšetření PMS, fotodokumentace sedu ve vozíku, shrnutí výsledků a doporučení dalšího postupu. Doporučení byla zaměřena jak v rámci multioborovosti léze míšní, tak i doporučení týkající se přenastavení vozíku, vhodnosti a úpravy sedacího polštáře, případně design sedu pro výběr vozíku nového s doporučením jednotlivých parametrů a principu výběru sedacího polštáře. Veškeré postupy, závěry a doporučení byly pacientovi podrobně vysvětleny vč. výsledků PMS a zahrnuty do písemné zprávy pro praktického lékaře a dispenzarizující speciality. Součástí zprávy byla také technická část týkající se úpravy vozíku.
K vyšetření tlaku na sedacím polštáři byl použit PMS Conformat firmy Tekscan (Inc. 307 West First St., South Boston, MA 20127, USA, www.tekscan.com) [9]. Conformat má plochu 54 × 57 cm rozdělenu na políčka o rozměrech 1,5 cm (celkem 1 024 polí), v každém je plně komprimovatelný senzor. Conformat je položen do užívaného vozíku na sedací polštář a pacient se přesune z lehátka do vozíku do své běžně užívané polohy sedu. Hodnocení bylo realizováno po 10 min sedu ve vozíku [10]. Elastický potah Conformatu umožňuje zanoření hrbolů sedacích kostí do sedacího polštáře. Systém je pravidelně kalibrován a ekvilibrován. Je propojen s vyhodnocovacím softwarem a výsledky tlaku v mm Hg jsou obrazově zpracovány ve 2D nebo 3D projekci s možností hodnocení tlaku na každém senzoru zvlášť, posunem těžiště ze středové čáry, detekcí nejvyššího bodového tlaku. Tlak nad 100 mm Hg je posuzován jako rizikový. S obrazovým, barevně provedeným rozložením tlaku je seznámen pacient, přičemž jsou mu vysvětleny také důsledky související se závěry z vyšetření. V případě potřeby je realizováno vyšetření Conformatem i v jiné poloze pacienta, než je standardní sed. Například změna rozložení tlaku po zlepšení opory stehen snížením stupačky, rozložení tlaku při úlevové poloze pacienta, změna rozložení tlaku při náklonu sedu (u pacientů na EIV) nebo při změně úhlu zádové opěrky. Při vyšetření jsou akceptovány požadavky běžných denních aktivit a potřeb konkrétního pacienta. Změřená data byla hodnocena jako průměr ± standardní odchylka (SD). Statistické rozdíly mezi skupinami byly hodnoceny podle Kruskalova-Wallisova testu (na hladině významnosti α = 0,05). Studie byla schválena lokální etickou komisí a v souladu s Helsinskou deklarací z roku 2002. Všichni účastníci podepsali informovaný souhlas.
Výsledky
Základní demografické údaje souboru shrnuje tab. 1. Z vyšetřených 29 pacientů bylo 21 mužů (72,4 %) a osm žen (27,6 %), z nichž lézi míšní (LM) neúrazové etiologie měly tři osoby (10,3 %), dvě ženy a jeden muž. Úrazová etiologie byla zjištěna u 26 (89,7 %) vyšetřených osob (šest žen a 20 mužů). Průměrný věk v době vzniku LM byl u pacientů s úrazovou etiologií 28,2 let (v rozmezí od 4 do 56 let). Pacientka s LM vzniklou ve čtyřech letech věku byla vyšetřována v dospělosti. U pacientů s neúrazovou etiologií byl průměrný věk 50 let. Průměr výrazně snížila 16letá pacientka s meningeomem, přičemž další dva pacienti byli ve věku 60 a 73 let.
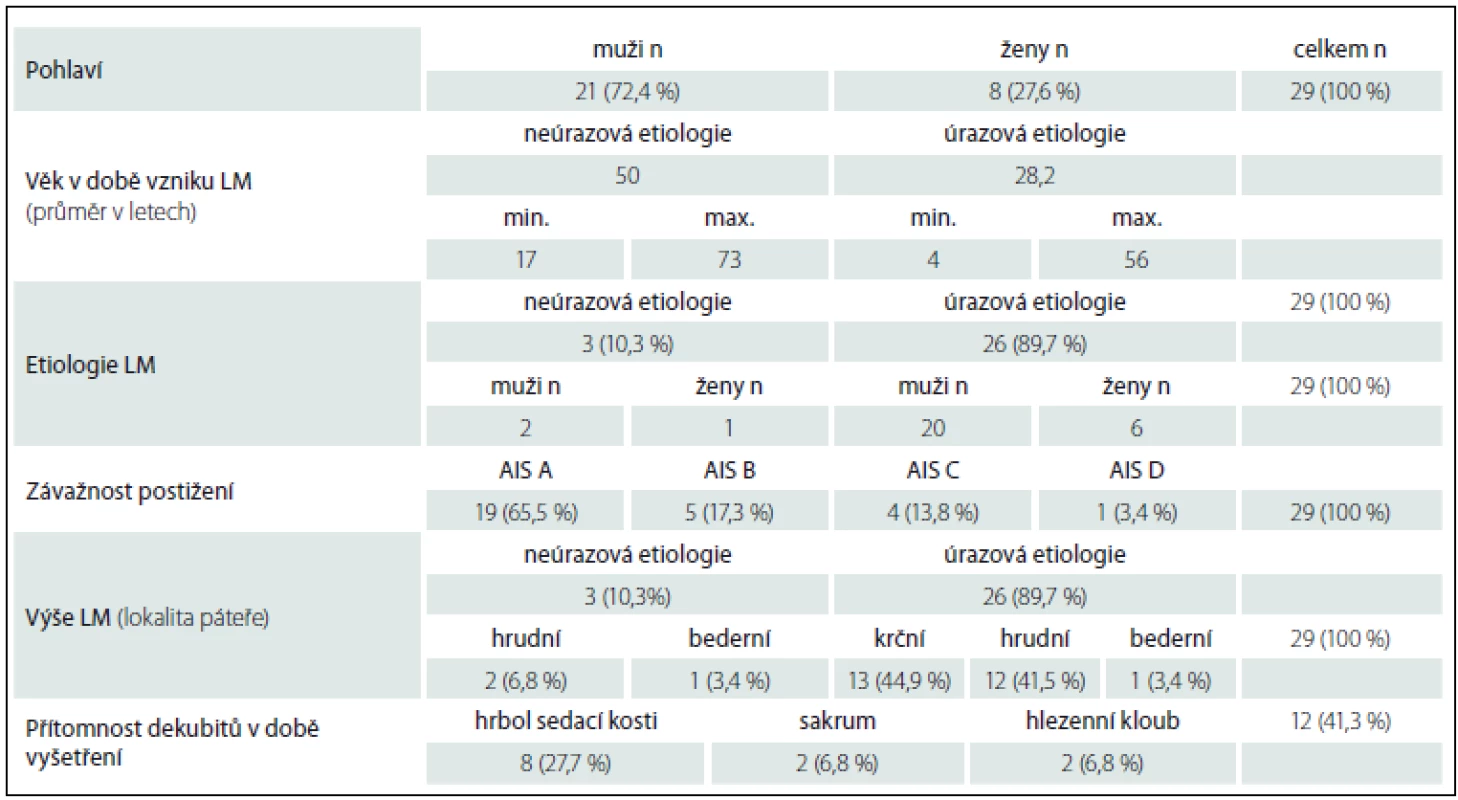
Doba mezi vznikem LM a vyšetřením pacientů se pohybovala od 9 měsíců po 20 let, přičemž u 21 pacientů (72,4 %) byla doba delší než jeden rok. Závažnost postižení i výše LM byla hodnocena dle American Spinal Injury Association (ASIA) skóre. Úplná léze míšní – ASIA Impairment scale (AIS) – závažnosti A byla ověřena u 19 pacientů (65,5 %), AIS závažnosti B u pěti pacientů (17,3 %), AIS závažnosti C u čtyř pacientů (13,8 %), AIS závažnosti D u jednoho pacienta (3,4 %). Výše LM (Neurologic Level of Impairment; NLI) byla u pacientů po úrazu 13krát (44,9 %) v oblasti krční páteře, 12krá 44,5 %) v oblasti hrudní páteře a jedenkrát (3,4 %) v oblasti bederní páteře. Tři pacienti s neúrazovou LM měli dvakrát postižení v oblasti hrudní a jedenkrát v oblasti bederní páteře. Všech 29 vyšetřovaných pacientů se pohybovalo na MIV, dva s tetrapostižením používali v exteriéru i EIV.
Bolest uvádělo 23 pacientů (79,3 %), z toho 11 (37,9 %) v oblasti ramenních kloubů, čtyři (13,6 %) v oblasti krční páteře, osm (27,2 %) hrudní a osm (27,2 %) bederní páteře. Bolest v zápěstí uvedli dva pacienti (6,8 %) a ve třísle dva pacienti (6,8 %).
Dekubity v anamnéze mělo 12 pacientů (41,5 %), z toho pět z nich uvádělo recidivy. Tyto dekubity byly ve třech případech lokalizovány v sakru, sedmkrát v oblasti hrbolů sedacích kostí, jedenkrát v okcipitální oblasti a jedenkrát na lokti. V době vyšetření mělo dekubitus 12 pacientů (41,5 %), z toho bylo osm v oblasti hrbolu sedací kosti, dva v sakru a dva v oblasti hlezenního kloubu.
Vyšetření PMS pacienta sedícího ve vozíku objektivizovalo tlaky v oblasti sedacího polštáře (pánev, část stehen položená na sedacím polštáři). Rozložení tlaku na sedacím polštáři u jednotlivých pacientů s lézí míšní a mobilitou na vozíku ukázalo, že u deseti pacientů (tab. 2; dále označeni jako skupina 1) byl tlak pod hrboly sedacích kostí nižší než 100 mm Hg, průměrně 80 ± 24 mm Hg vlevo a 91 ± 24 mm Hg vpravo.
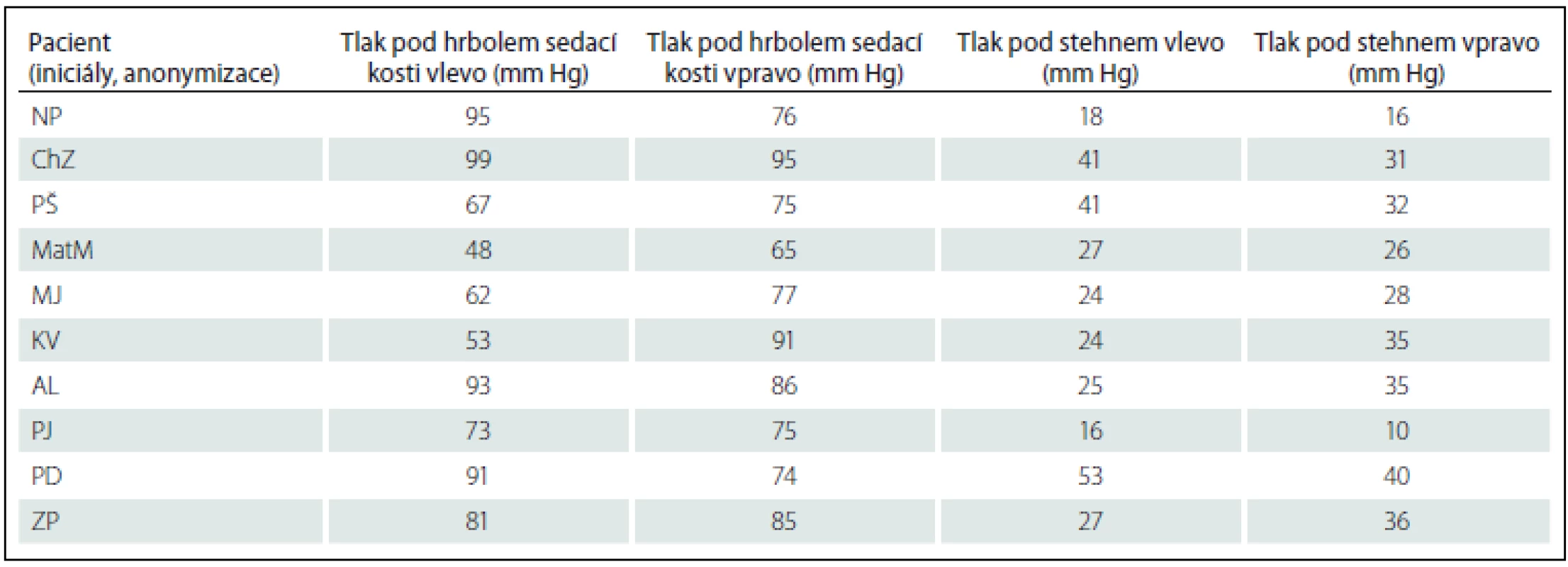
U 12 pacientů (tab. 3; dále označeni jako skupina 2) byla nalezena pouze jednostranná patologie tlaku nad 100 mm Hg pod hrbolem sedací kosti průměr 93 ± 21 mm Hg vlevo a průměr 103 ± 36 mm Hg vpravo.
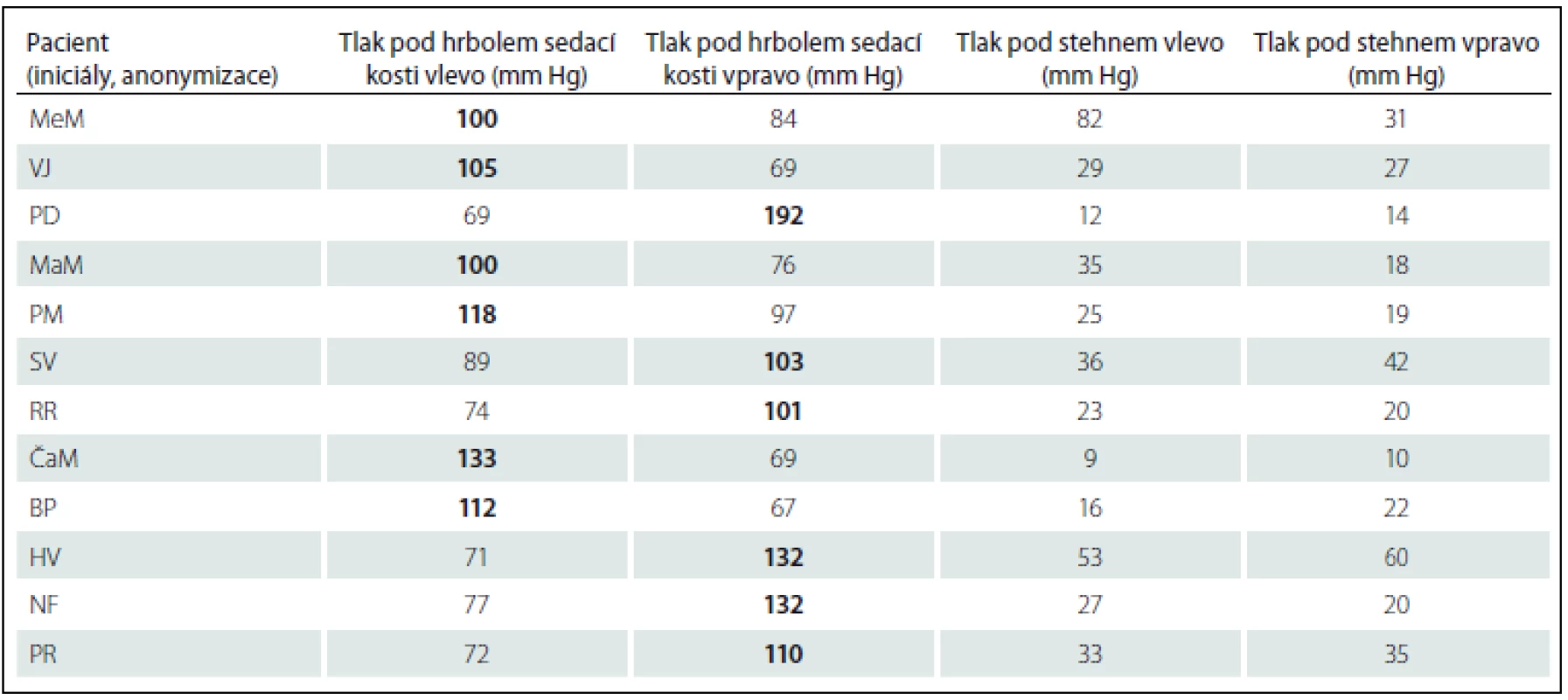
U sedmi pacientů (tab. 4; dále označeni jako skupina 3) jsme nalezli oboustrannou patologii nad 100 mm Hg pod hrbolem sedací kosti, průměr 128 ± 19 mm Hg vlevo a 117 ± 21 mm Hg vpravo.
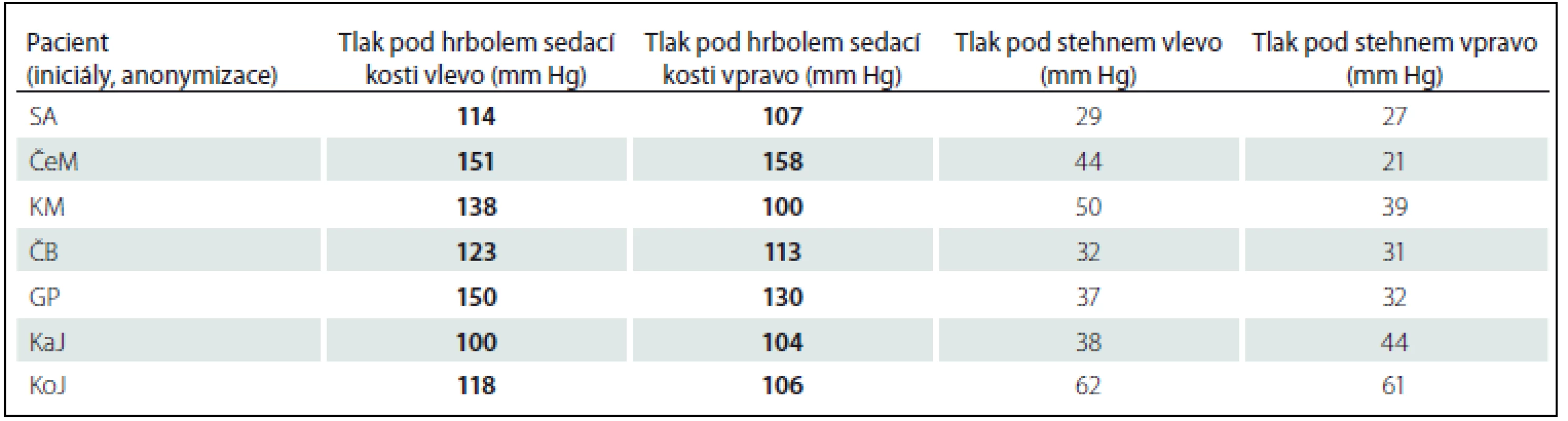
Jak je dokumentováno v tab. 5, byl ověřen statisticky významný rozdíl v tlaku pouze pod hrbolem sedací kosti vlevo, což souvisí s asymetrií postury sedící osoby.
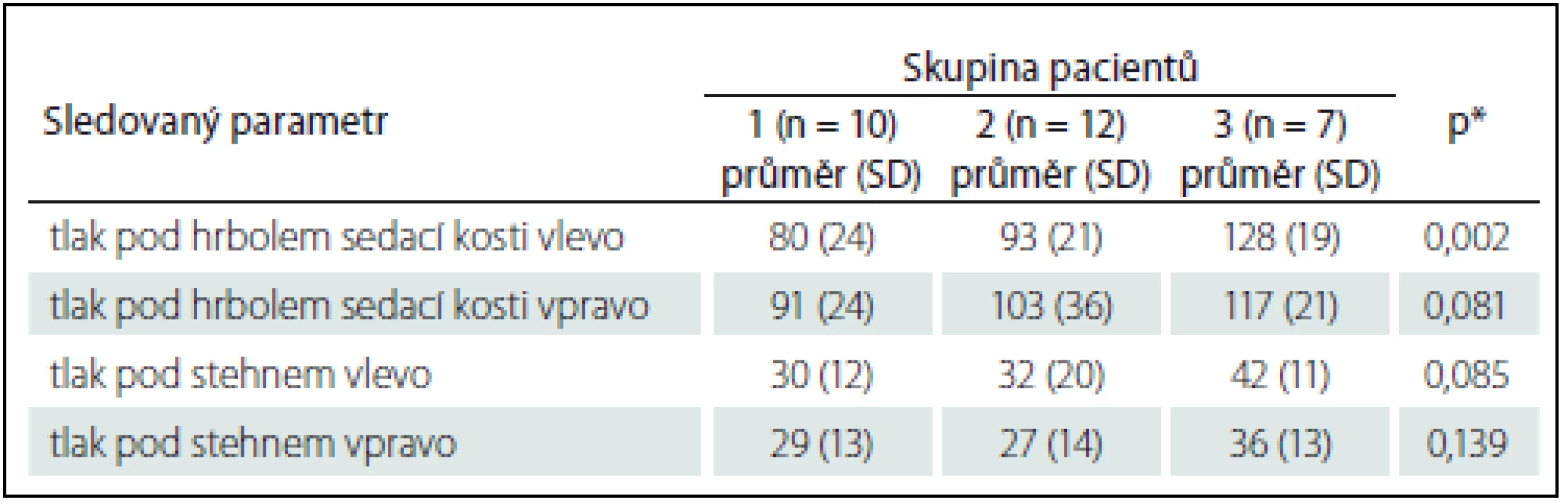
Tlaky měřené pod stehnem vlevo a vpravou jednotlivých pacientů neprokazovaly vy-soké tlakové hodnoty a jsou uvedeny v tab. 2– 5. Nerovnoměrné rozložení tlaku s rozdílem tlaku mezi pánví a stehny 50 mm Hg a více bylo u 25 pacientů (86,2 %), což vedlo k nedostatečné opoře stehen a k zevní rotaci a abdukci v kyčlích. Decentrace těžiště od střední osy byla zjištěna u 16 pacientů (55,2 %).
Patologii postury v sedu ve vozíku ve smyslu patologie pánve (oblikvity, retroflexe, anteflexe a/ nebo rotace) a/ nebo patologie postavení trupu (kyfotizace bederní páteře, hyperkyfozy páteře hrudní, protrakce ramen, předsunu hlavy, skoliotického postavení trupu, asymetrie pletenců ramenních) [11] při klinickém vyšetření vykazovalo 27 pacientů (93,1 %).
Diskuze
Vyšetření rozložení tlaku u pacientů sedících na vozíku není v podmínkách klinické praxe v České republice běžně používaná metoda. Pacienti v prezentovaném souboru jsou všichni těžce postižení; 24 z nich (82,8 %) AIS Anebo B a 13 ze souboru (44,9 %) je tetrapostižených. Genderové rozložení vyšetřovaných pacientů koresponduje s obecným rozložením LM, kdy v 75 % jsou postiženi muži a v 25 % ženy.
Spinální pacienti mají v České republice možnost konzultace i hospitalizace na jedné ze tří specializovaných spinálních rehabilitačních jednotek (SRJ), v případě potřeby řešení akutních komplikací na „své mateřské “ spinální jednotce (SJ), popřípadě na SJ dle spádu. Zásadním zjištěním je, že mimo sedmi spinálních pracovišť (čtyři SJ, tři SRJ) a specializovaných center pro spinální klientelu (Paraple Praha, ParaCENTRUM Fenix Brno, Česká asociace paraplegiků Praha) nejsou bolesti, patologie postury a dekubity dávány do možné souvislosti s nevhodným nastavením vozíku a sedacím polštářem [3]. S ohledem na aktuální a popsaný stav zajištění péče není překvapující vysoké procento patologie postury (93,1 %), bolestí (79,3 %). Alm et al prezentují 40% výskyt bolestí v ramenním kloubu u souboru 88 pacientů s hrudní lézí míšní [12]. Michailidou et al analyzovali osm studií ve 12 databázích, kde je u lidí po SCI prevalence muskoloskeletální bolesti 49 %, chronickou bolest zad uvádělo 47 % a chronický „low back pain“ uváděli ve 49 % [13]. Nečekaným výstupem naší studie byl zejména vysoký počet dekubitů jak anamnesticky (41,5 %), tak v době vyšetření (41,3 %). Předpokládali jsme nižší procento; v naší studii ověřených 41,5 % koresponduje s údaji íránských autorů Eslamiho et al [14]. Námi zjištěná nedostatečná opora stehen u 27 pacientů (93,1 %), která je v odborných zdrojích uváděna jako příčina nesprávné postury [15], vedla u 18 z nich (72 %) k vyššímu tlaku v oblasti hrbolů sedacích kostí, k retroflexi pánve a patologii postury ve smyslu tzv. C postury v sagitální rovině [16]. Uvedené problémy jsou jednoznačně záležitostí nastavení vozíku. Zjištěný jednostranně vyšší tlak o 20 mm Hg a více pod hrbolem sedací kosti ve srovnání s tlakem pod druhým hrbolem sedací kosti u 15 pacientů (51,7 %) je otázkou obliquity pánve, na kterou je nutno reagovat adekvátním sedacím polštářem. Oblikvita pánve vede ke skoliotickému postavení trupu a další následné patologii.
Výsledky měření přístrojem PMS umožnily zlepšit posturu pacientů přenastavením vozíku u 82,7 % pacientů (n = 24). Tato změna je významná pro efektivní prevenci dekubitů a zvýšení kvality života pacienta s mobilitou na vozíku a prevenci dalších komplikací.
V souvislosti s možností využití PMS je nutno zmínit se o časové náročnosti vyšetření. Na komplexní vyšetření spinálního pacienta s využitím PMS, posouzením vozíku a zhotovením písemné zprávy z vyšetření, jak bylo popsáno, je třeba časová dotace 120– 150 min. Běžný kód cíleného vyšetření i s vykázáním kódu 09509 pro práci s imobilním pacientem tuto dobu vyšetření ekonomicky nesaturuje. Na druhou stranu benefity, které lze získat v rámci prevence a snížení nákladů na terapii komplikací (dekubity, bolest, infekce), jsou významné.
Abychom předcházeli patologiím a jejich důsledkům [12], měl by být pacient komplexně vyšetřen vč. využití PMS. Sed ve vozíku se mění v čase nejen u progresivních diagnóz. Je třeba, aby se zdravotníci [17] v problematice klientů sedících ve vozíku trvale vzdělávali. Fyzioterapeuti a ergoterapeuti optimálně již v rámci profesního pregraduálního studia. Stejně se musí vzdělávat v oblasti dokumentování a sledování nehojících se ran včetně dekubitů a sdílet informace v multidisciplinárním týmu [18].
V České republice není aktuálně k dispozici přesná evidence počtu osob s mobilitou na vozíku. Ministerstvo práce a sociálních věcí ČR publikuje data o počtu lidí s fyzickou disabilitou, ale nikoliv s mobilitou na vozíku. Doposud nebyl zaveden registr LM, a proto nemáme exaktní data, kolik osob v České republice se ročně ocitne na vozíku ať již s úrazovou či neúrazovou LM, ani další důležité informace, které by napomohly k plánování potřebné péče a kvalitě života pacientů.
Závěr
V našem souboru 29 pacientů jsme nalezli u 10 pacientů rozložení tlaku pod hrboly sedacích kostí pod 100 mm Hg, u 12 pacientů jednostranné zvýšení tlaku nad 100 mm Hg a u sedmi pacientů zvýšení tlaku nad 100 mm Hg pod oběma hrboly sedacích kostí. Zvýšení tlaku nad 100 mm Hg pod hrboly sedacích kostí má souvislost se vznikem dekubitu, zvláště pak při spolupůsobení třecích a střižných sil. PMS byl ověřen jako jednoznačně vhodná metoda doplňující komplexní vyšetření pacienta se spinální lézí a mobilitou na vozíku.
Děkujeme prof. MU Dr. J. Bednaříkovi, CSc., FCMA a Neurologické klinice LF MU a FN Brno za neurologickou spolupráci v péči o spinální pacienty.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Lia Vašíčková
Spinální jednotka
Klinika úrazové chirurgie
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: liavasickova@tiscali.cz
Přijato k recenzi: 29. 7. 2016
Přijato do tisku: 15. 8. 2016
Sources
1. Bickenbach J, Officer A, Shakespeare T, et al. International Spinal Perspectives on Spinal Cord Injury. Geneva: World Health Organization 2013.
2. Stockton L, Gebhardt KS, Clark M. Seating and pressure ulcers: clinical practice guideline. J Tissue Viability 2009;18(4):98– 108. doi: 10.1016/ j.jtv.2009.09.001.
3. Vašíčková L. Dobře pracovat na vozíku vyžaduje dobře sedět. 1st ed. Brno: ParaCENTRUM Fenix 2015.
4. Frisbie JH, Sharma GV. The prevalence of pulmonary embolism in chronically paralyzed subject: a review of available evidence. Spinal Cord 2012;50(6):400– 3. doi: 10.1038/ sc.2011.154.
5. Miller H, Delozier J. Cost implications of the pressure ulcer treatment guideline. Columbia (MD): Centre for Health Policy Studies, Agency for Health Care Policy and Research 1994.
6. Russo CA, Elixhauser A. Hospitalization related to pressure sores, 2003. Healthcare Cost and Utilization Project (HCUP) Statistical Brief #3. Rockville (MD): Agency Healthcare Research and Quality 2006.
7. Romanelli M, Clark M, Cherry G, et al. Science and Practice of Pressure Ulcer Management. London (UK): Springer-Verlag Limited 2006.
8. Stinson MD, Porter-Armstrong AP, Eakin PA. Pressure mapping system: reliability of pressure map interpretation. Clin Rehabil 2003;17(5):504– 11.
9. Ferguson-Pell M, Cardi MD. Prototype development and comparative evaluation of wheelchair pressure mapping system. Assist Technol 1993;2(5):78– 91. doi: 10.1080/ 10400435.1993.10132213.
10. Crawford SA, Stinson MD, Walsh DM, et al. Impact of sitting time on seat-interface pressure and on pressure mapping with multiple sclerosis patients. Arch Phys Med Rehabil 2005;86(6):1221– 5. doi: 10.1016/ j.apmr.2004.08.010.
11. Engström B. Ergonomic Seating. Germany: Posturalis Books 2003.
12. Alm M, Saraste H, Norribrink C. Shoulder pain in persons with thoracic spinal cord injury: Prevalence and characteristics. J Rehab Med 2008;40(4):277– 83. doi: 10.2340/ 16501977-0173.
13. Michailidou C, Marston L, De Souza LH, et al. A systematic review of the prevalence of musculoskeletal pain, back and low back pain in people with spinal cord injury. Disabil Rehabil 2014;36(9):705– 15. doi: 10.3109/ 09638288.2013.808708.
14. Eslami V, Saadat S, Habibi Arejan R, et al. Factors associated with the development of pressure ulcers after spinal cord injury. Spinal Cord 2012;50(12):899– 903. doi: 10.1038/ sc.2012.75.
15. Tederko P, Besowski T, Jakubiak K, et al. Influence of wheelchair footrest height on ischial tuberosity pressure in individual with paraplegia. Spinal Cord 2015;53(6):471– 5. doi: 10.1038/ sc.2014.242.
16. Bolin I, Bodin P, Kreuter M. Sitting position – posture and performance in C5– C6 tetraplegia. Spinal Cord 2000;38(7):425– 34.
17. Gupta N, Loong B, Leong G. Comparing and contrasting knowledge of pressure ulcer assessment, preventive and management in people with spinal cord injury among nursing staff working in two metropolitan spinal units and rehabilitation medicine training specialists in a free-way comparison. Spinal Cord 2012;50(2):159– 64. doi: 10.1038/ sc.2011.88.
18. Pokorná A, Leaper D. Assessment and documentation of non-healing, chronic wounds in inpatient health care facilities in the Czech Republic: an evaluation study. Int Wound J 2015;12(2):224– 31. doi: 10.1111/ iwj.12372.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2016 Issue Supplementum1
Most read in this issue
- Sorrorigens Wounds, Their Identification and Treatment Process
- Incontinence-associated Dermatitis – Current Knowledge on Etiology, Diagnosis and Prevention
- The Importance and Limits of the Pressure Ulcer Surgical Debridement
- The Relevance of Pressure Mapping System in Wheelchair Mobility
