Psychogenní poruchy vidění u dětí
Non ‑ organic Visual Loss in Children
Purpose:
The objective of the present paper is a description of clinical findings in four children with non-organic visual loss (NOVL).
Methods:
A retrospective case series analysis was performed on four girls who were followed up at the Ophthalmology Department of the University Hospital Ostrava from 1st January 2014 to 31st December 2014. The mean age of these patients was 13 years (median 14 years, range 9–17 years). Ophthalmological and neurological examinations were performed, including brain MRI, visual evocated potentials, electroretinography as well as lumbar puncture in one case. All girls were examined by a children psychologist.
Results:
An organic cause of reduced visual acuity was not identified in any of the four cases. The results of ophthalmological, neurological and other examinations (VEP, ERG, MRI, lumbar puncture) were negative. Psychological examination confirmed predominant psychosomatic background of the disorder in all cases. Visual acuity resolved completely in all patients after three psychotherapy sessions led by a child psychologist.
Conclusion:
Non-organic visual loss is a clinical diagnosis of inexplicable monocular or binocular visual acuity impairment without any organic eye disorder or general disease. Diagnostic process is lengthy and requires cooperation of various medical specialities. Psychotherapy is the primary therapeutic approach and should be supervised by an experienced child psychologist.
Key words:
non-organic visual loss – psychogenic vision disorders – childhood
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Authors:
L. Vaculová 1; J. Timkovič 1–3; D. Cholevík 1,2; H. Medřická 4; K. Panáčková 4
Authors‘ workplace:
Oční klinika LF OU a FN Ostrava
1; Katedra kraniofaciálních oborů, LF OU v Ostravě
2; LF MU, Brno
3; Oddělení dětské neurologie, FN Ostrava
4
Published in:
Cesk Slov Neurol N 2015; 78/111(5): 562-567
Category:
Short Communication
doi:
https://doi.org/10.14735/amcsnn2015562
Overview
Cíl:
Cílem předložené práce je detailní popis klinického nálezu u čtyř dětí s náhle vzniklým poklesem zrakových funkcí psychogenní příčiny.
Metodika:
Retrospektivně byla vyhodnocena zdravotnická dokumentace čtyř dívek s průměrným věkem 13 let (medián 14 let, interval 9 – 17 let), které byly sledovány na Oční klinice LF OU a FN Ostrava v době od 1. 1. 2014 do 31. 12. 2014. U všech dívek bylo provedeno komplexní oční a neurologické vyšetření včetně magnetické rezonance (MR) mozku, vizuálních evokovaných potenciálů (VEP), elektroretinografie (ERG) a v jednom případě lumbální punkce. Všechny dívky absolvovaly vyšetření dětským psychologem.
Výsledky:
U žádné z dívek v našem souboru případů jsme neprokázali organickou příčinu poklesu zrakové ostrosti. Výsledky oftalmologického, neurologického i doprovodných vyšetření (VEP, ERG, MR, lumbální punkce) byly ve všech případech negativní. Psychologické vyšetření prokázalo u všech dívek převahu psychosomatického původu obtíží. Po absolvování třech psychoterapeutických sezení u dětského psychologa došlo k plné úpravě zrakové ostrosti u všech dívek v našem souboru případů.
Závěr:
Neorganická ztráta zraku je klinická diagnóza vyhrazená pro stavy jedno - nebo oboustranného nevysvětlitelného poklesu zrakové ostrosti při absenci organického očního nebo celkového onemocnění. Diagnostický proces tohoto onemocnění je zdlouhavý, vyžadující multioborovou spolupráci. Základním léčebným přístupem je psychoterapie, která by měla probíhat pod dohledem zkušeného dětského psychologa.
Klíčová slova:
neorganická ztráta zraku – psychogenní porucha vidění – dětství
Úvod
Jedno - nebo oboustranný pokles zrakové ostrosti při nepřítomnosti očního nebo celkového onemocnění je relativně častý problém v ambulancích oftalmologů, praktických lékařů či neurologů a představuje přibližně 1 – 5 % očních potíží, pro které pacienti vyhledají odborné vyšetření [1 – 6]. K popisu nebo označení poruchy centrální zrakové ostrosti a zorného pole neorganického původu se v literatuře používá široké spektrum termínů, zahrnující funkční, hysterické, konverzní, neurotické či psychosomatické poruchy, Münchausenův syndrom (syndrom barona Prášila) nebo hypochondrii [1,4,7–11]. Neorganická příčina poklesu nebo úplné ztráty zraku je v anglosaské literatuře označována zkratkou NOVL (Non ‑ Organic Visual Loss). Termín neorganická ztráta zraku je v současné době vyhrazen k popisu jakékoliv zrakové poruchy na úrovni aferentní části zrakové dráhy, u níž není prokazatelná žádná organická porucha mezi rohovkou a zrakovým centrem v okcipitálním laloku [1,5,12].
Patogeneze psychogenních zrakových potíží je stále nejasná, ale předpokládá se, že vyšší kortikální struktury mozku zabývající se smyslovým podvědomím trpí poruchou. Soudí se, že konverzní a somatizační poruchy, stejně jako hypochondrie, se všechny podílejí na tomto procesu. Konverzní reakce používá fyzikální symptom k vyjádření psychologického konfliktu [1].
Stanovení správné diagnózy NOVL obvykle vyžaduje zdlouhavý diagnostický proces. Prakticky lze říct, že diagnóza se stanovuje per exclusionem, tzn. po vyloučení všech možných, zejména organických příčin subjektivních potíží pacienta [6]. Diagnostika NOVL zpravidla zahrnuje multioborovou spolupráci oftalmologa, neurologa, radiologa a v neposlední řadě dětského psychologa.
Podle současného pohledu je základní terapeutický přístup v léčbě NOVL psychoterapie pod odborným vedením zkušeného dětského psychologa, který je dostatečně obeznámen s touto problematikou. Přestože je prognóza stran zlepšení zrakové ostrosti výborná, u malého procenta postižených se může jednat o dlouhodobý léčebný proces s neúplnou úpravou zrakové ostrosti [6].
Cílem předložené práce je detailně popsat klinický nález u čtyř dětí s náhle vzniklým poklesem zrakových funkcí psychogenní příčiny.
Metodika
Retrospektivně byla vyhodnocena zdravotnická dokumentace čtyř dívek s průměrným věkem 13 let (medián 14 let, interval 9 – 17 let), které byly sledovány na Oční klinice LF OU a FN Ostrava v době od 1. 1. 2014 do 31. 12. 2014. Do souboru byly zařazeny všechny děti s podezřením na psychogenní původ zrakového postižení během daného sledovaného období. Ve dvou případech byly dívky vyšetřeny v rámci konziliární činnosti během hospitalizace na Oddělení dětské neurologie FN Ostrava, kam byly odeslány spádovým očním lékařem k došetření poklesu zrakové ostrosti nejasné příčiny. Ve zbylých případech se jednalo o první oční vyšetření dětí odeslaných obvodním dětským lékařem pro pokles zrakové ostrosti. Všechny dívky byly narozeny z fyziologického těhotenství, v termínu, bez raných rizik. U nejstarší vyšetřované dívky jsme z osobní anamnézy získali údaj o opakovaných vyšetřeních na ortopedii pro úrazy způsobené v rámci tělesné výchovy v průběhu posledních tří let. Jedné z dívek byla v březnu roku 2014 provedena diagnostická laparoskopie pro přetrvávající abdominalgie a podezření na cystu pravého ovaria. Výsledek vyšetření patologii neprokázal. Žádná z dívek nebyla v předchorobí vážněji nemocná, nebrala trvalou medikaci. Všechny měly negativní alergologickou, epidemiologickou, rodinnou a oční anamnézu.
Vyšetření zrakové ostrosti do dálky (nekorigovaná zraková ostrost – NZO; nejlepší korigovaná zraková ostrost – NKZO) bylo provedeno u všech dívek pomocí Snellenových optotypů, vyšetření vidění do blízka pomocí Jaegerových tabulek. Objektivní refrakce byla u všech vyšetřovaných stanovena v cykloplegii na automatickém autokeratorefraktometru (Auto Ref/ Kerato/ Tonometer TONOREF II, Nidek). Stupeň zrakového postižení byl následně hodnocen podle klasifikace slabozrakosti stanovené Světovou zdravotnickou organizací (WHO). Kontrastní citlivost byla zjišťována na CSV – 1 000 E tabulkách a barvocit počítačovým anomaloskopem (HMC Anomaloskop, Oculus). Zorné pole bylo vyšetřováno pomocí statického automatického perimetru (Humphrey HFA II, Zeiss). Vyšetření očního pozadí bylo provedeno biomikroskopicky v arteficiální mydriáze (tropicamidum 1% gtt.) za použití indirektní čočky (VOLK 60 – 90 D). Nález na fundu při biomikroskopickém vyšetření v mydriáze byl fotograficky dokumentován (FF 450 plus IR fundus camera, Zeiss). K vyloučení event. strukturálního postižení sítnice a zrakového nervu bylo doplněno OCT vyšetření (Spectralis OCT, Heidelberg Engineering). Všechny pacientky absolvovaly komplexní ortoptický rozbor zahrnující vyšetření na troposkopu, prizmaty, barevnými filtry, vyšetření binokulárních funkcí Bagoliniho skly, pomocí Worthových světel a Sachsenwegerových obrázků. Elektrofyziologické hodnocení funkce zrakového nervu a sítnice bylo provedeno klasickou zábleskovou technikou (f ‑ VEP/ ERG, Keypoint, Medtronic). U všech dívek bylo z indikace dětského neurologa provedeno MR vyšetření mozku s cílem vyloučení organické příčiny postižení zrakové dráhy a v jednom případě realizována lumbální punkce.
Výsledky
Oftalmologické vyšetření
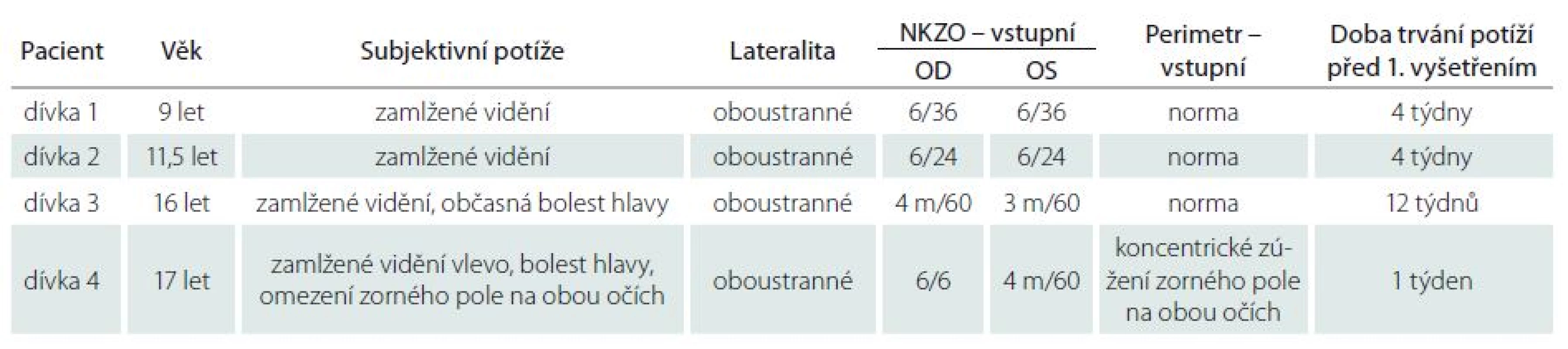
V našem souboru dětí se při prvním očním vyšetření pohybovala zraková ostrost do dálky v intervalu střední až silné slabozrakosti, průměrná zraková ostrost do blízka byla Jaeger číslo 5. U všech dívek se jednalo o oboustranné postižení. Vyšetření refrakce v cykloplegii prokázalo u většiny pacientek lehkou krátkozrakost (medián 0,5 dpt, interval +0,75 až – 1,75 dpt).
Zevní segmenty obou očí včetně zornicových reakcí na osvit byly ve všech případech bez patologického nálezu. Biomikroskopické vyšetření očního pozadí v mydriáze neodhalilo u žádné z dívek v našem souboru případů patologii, která by vysvětlovala pokles zrakové ostrosti (obr. 1a–d).
Komplexní ortoptické vyšetření neprokázalo přítomnost latentní či manifestní formy šilhání. Binokulární funkce pomocí Bagoliniho skel, Worthových světel a Sachsenwegerových obrázků byly prokázány u všech dětí v našem souboru případů.
U žádné z dívek nebyla prokázána porucha barvocitu nebo kontrastní citlivosti.
Strukturální vyšetření sítnice pomocí optické koherentní tomografie neodhalilo žádnou patologii, která by vysvětlovala pokles zrakové ostrosti.
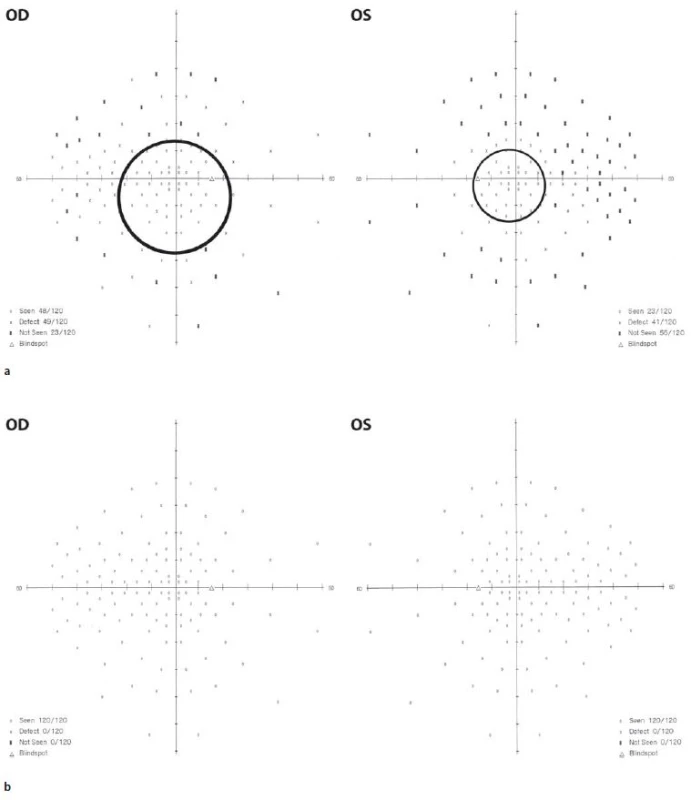
S cílem objektivizace event. neurologické příčiny subjektivních potíží dívek bylo doplněno vyšetření rozsahu zorného pole pomocí počítačové perimetrie. Absolutní výpady a přítomnost koncentrického zúžení zorného pole k 15 – 25 stupňům centrálně bylo dokumentováno pouze u jedné dívky (obr. 2a,b). Ve zbylých případech bylo perimetrické vyšetření hodnoceno v mezích normy, bez prokázání změn v zorném poli.
Klinickou charakteristiku jednotlivých případů dětí s psychogenní příčinou poklesu zrakové ostrosti v našem souboru v přehledu zobrazuje (tab. 1).
Neurologické vyšetření
K vyloučení neurologické příčiny poklesu zrakové ostrosti bylo u všech dívek doplněno vyšetření dětským neurologem ve FN Ostrava. Závěry dětských neurologů se ve všech případech shodovaly. Jednalo se o přiměřený psychomotorický vývoj odpovídající věku s negativním neurotopickým nálezem, bez abnormit. K vyloučení event. organické příčiny bylo dětskými neurology indikováno MR vyšetření mozku s rovněž fyziologickým nálezem ve všech případech. U jedné dívky s nespecifickými intermitentními bolestmi hlavy tepavého charakteru, s občasnými ortostatickými prekolapsovými stavy, byla dětským neurologem indikována a následně provedena lumbální punkce s fyziologickým nálezem.
Elektrofyziologické vyšetření
Vyšetření vizuálních evokovaných potenciálů a elektroretinografie byly vstupně provedeny u všech pacientek v našem souboru případů na Oddělení dětské neurologie FN Ostrava. f ‑ VEP a f ‑ ERG byly při obou typech stimulace s fyziologickými amplitudami evokovaných potenciálů, s normálními latencemi. Nálezy na VEP a ERG tedy u žádné z dívek nepotvrdily přítomnost retinopatie nebo funkčního postižení zrakového nervu.
Psychologické vyšetření
U všech dívek v našem souboru případů bylo pro přetrvávající nevysvětlitelnou poruchu a pokles zrakové ostrosti, při negativním očním a neurologickém vyšetření, rodičům dívek navrženo a následně provedeno vyšetření dětským psychologem ve FN Ostrava.
U jedné z dívek psychoterapeutické sezení odhalilo problém se šikanou dívky ve školním zařízení. Psychologem byla dívka hodnocena jako introvert s vyslovením podezření na psychosomatickou etiologii subjektivních očních potíží.
U další dívky byla popsána zvýšená hranice subjektivně pociťovaných psychosomatických potíží, vyšší pohotovost k emočním dysforiím. Stav byl hodnocen jako dlouhodobá stresová zátěž v kontextu rodinného prostředí (rodina v mediální kauze), která se negativně odráží v somatizaci samotné dívky.
Sezení s psychologem u 17leté pacientky (studující na jazykovém gymnáziu) odhalilo zvýšenou pohotovost k psychosomatické reaktivitě, a to i s ohledem na konflikt nastavení vyšších ambic v rozporu s poměrně nízkým mentálním výkonem vzhledem ke studované škole.
Psychologickým pohovorem se u poslední z dívek prokázalo, že je introvert, který trpí sourozeneckou žárlivostí a psychosomatizací subjektivních potíží se dožaduje pozornosti rodičů.
Hodnocení psychického stavu dětským psychologem u jednotlivých dívek s nevysvětlitelným poklesem zrakové ostrosti v přehledu zobrazuje (tab. 2).
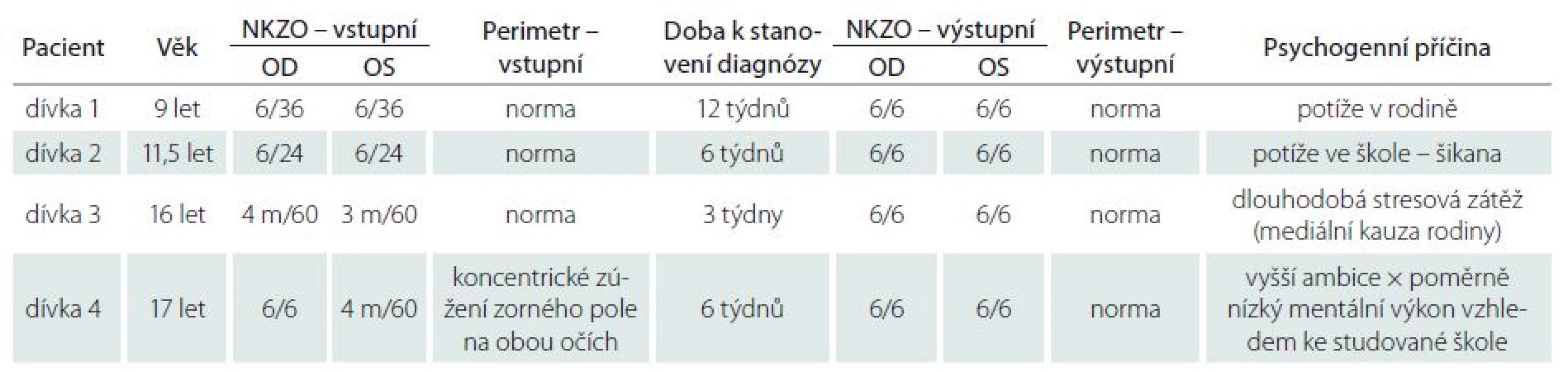
Doporučení dětských psychologů se prakticky shodovala. Pacientkám byl doporučen klidovější režim, podpora dívek k sebereflexi a volnočasovým aktivitám příslušných jejich věku, ke vnímání vlastních tělesných potřeb či zmírnění vysokého výkonnostního nastavení s ohledem na možnou perspektivu selhání. Všechny pacientky absolvovaly u dětského psychologa tři psychoterapeutická sezení, po kterých se dostavily ke kontrole zrakové ostrosti na oční ambulanci FN Ostrava. U všech dívek došlo v relativně krátké době k plné úpravě zrakových funkcí (tab. 2). Oční potíže u dívek vymizely v průměru do 31 týdnů (medián 30 týdnů, interval 25 – 38 týdnů) od jejich objevení.
Ostatní vyšetření
Laboratorní a interní nálezy byly u všech dívek ve fyziologických mezích.
Diskuze
NOVL se nejčastěji vyskytuje v prepubertálním věku, zejména u ženského pohlaví a významnou roli při jejím rozvoji hrají sociální konflikty mladých lidí. NOVL může být projevem simulace nebo psychogenní příčiny [3,5,12]. Psychogenní zrakové potíže vyplývají z poruchy vyšších korových struktur zabývajících se zrakovým podvědomím a pacienti s touto formou poruchy nemají kontrolu nad svými zrakovými příznaky, nejsou schopni si uvědomit existenci uvedené změny. Simulant na druhé straně záměrně předstírá ztrátu zraku pro sekundární zisk. Výraz „simuluje“ je v mnoha ohledech morální obvinění, nikoli klinická diagnóza, a proto by měl být používán s velkou opatrností. Simulace se jako diagnóza používá pouze v případě, když se člověk vědomě snaží získat nějaký benefit, ať už psychologický či finanční, bez prokázané oční patologie. V případě dětí není získání benefitu jejich záměrem, ale vznik potíží je často spojen s psychosociálními či psychiatrickými problémy [2,5]. Děti s psychogenní poruchou vidění často demonstrativně prezentují své potíže s viděním [13].
Neorganická příčina poklesu nebo úplné ztráty zraku se, jak již bylo zmíněno výše, nejčastěji vyskytuje v prepubertálním období, zejména u žen [3,4,6,9,12,14]. Tato skutečnost je ve shodě s naším souborem případů, který tvořily čtyři dívky s průměrným věkem 13 let. Constenbader a Mousel vyhodnotili, že nejvyšší prevalence psychogenní poruchy vidění v tomto věku je vyvolána v důsledku vystavení pacientů většímu fyzickému a emocionálnímu napětí v pubertě a z toho pramenícím psychosociálním konfliktům [15].
K nejčastěji udávaným zrakovým potížím u pacientů s NOVL patří pokles zrakové ostrosti různého stupně, někdy doprovázený nespecifickými výpady nebo úplnou ztrátou zorného pole [1,5,6]. V literatuře je popisováno několik typů předstíráním vyvolaných abnormalit zorného pole. Nejčastěji se jedná o poruchu periferního vidění s rozvojem „tunelového“, „spirálového“ či „trubicového“ vidění [1,2,7,14,16,17]. Postižení může být jak jedno-, tak oboustranné. Nejčastěji udávaným projevem NOVL u dětských pacientů je oboustranný pokles zrakové ostrosti k hodnotám odpovídajícím střední slabozrakosti podle klasifikace stanovené Světovou zdravotnickou organizací. Dostupná literatura uvádí pokles vidění k těmto hodnotám u zhruba 50 – 60 % pacientů, s oboustranným výskytem u 75 %. Tyto výsledky jsou prakticky shodné s naším souborem případů oboustranné formy NOVL, ve kterém jsme zaznamenali hodnotu střední slabozrakosti u dvou dívek (50 %). Nejčastěji udávaným doprovodným subjektivním příznakem v našem souboru byly bolesti hlavy u dvou dívek, což rovněž koresponduje s již dříve publikovanými pracemi [3,4,6,9,12].
U žádné dívky jsme neprokázali organickou příčinu očních obtíží. Výsledky oftalmologického, neurologického a paraklinických vyšetření (ERG, VEP, MR, lumbální punkce) byly ve všech případech negativní, s výjimkou jedné 17leté dívky, u které perimetrické vyšetření prokázalo klinicky významné oboustranně koncentricky zúžené zorné pole bez průkazu jiné patologie. Tento typ výpadu zorného pole již byl v literatuře u pacientů s NOVL rovněž popsán. Klinický nález u našich dívek se tedy shoduje s již publikovanými pracemi [1,3,6,9,12,17].
Léčba pacientů s NOVL je relativně komplikovaná. Dosud nebyly publikovány žádné prospektivní studie, které by se zabývaly touto problematikou. V minulosti patřila k metodám léčby psychoanalýza, smyslová deprivace, konfrontace či léčba pomocí placeba [1 – 3]. Podle současného pohledu je základní terapeutický přístup u NOVL psychoterapie vedená zkušeným dětským psychologem, který je dostatečně obeznámen s danou problematikou. Předpokládá se rovněž aktivní mezioborová spolupráce. Pacienti a jejich rodinní příslušníci by měli být ještě před prvním psychologickým vyšetřením poučeni, že zdrojem subjektivní poruchy zrakových funkcí není organická příčina, kterou lze léčit podáním medikace nebo chirurgicky, ale je nutno se zaměřit na psychický původ jejich obtíží. Rodinným příslušníkům by mělo být vysvětleno, že oční příznaky mohou být důsledkem somatického vyjádření stresu a že mnohdy zlepšení komunikace v rodině a odhalení psychogenní příčiny může urychlit úpravu zrakových obtíží [1,3,6,12]. U dětí je ve většině případů nutno absolvovat jedno nebo více psychoterapeutických sezení u dětského psychologa. Uvedený terapeutický přístup vede podle publikovaných prací k plné a trvalé nápravě zrakových funkcí do jednoho roku od vzniku potíží u 75 – 85 % případů [1,6]. Přechodné zlepšení zrakových funkcí střídajících se s periodami částečného zhoršení až u 93 % případů. Přestože je prognóza zlepšení a plné úpravy zrakové ostrosti výborná, u malého procenta jedinců se může jednat o dlouhodobý léčebný proces s neúplnou úpravou zrakové ostrosti [6].
V dostupné literatuře t. č. neexistuje jasná shoda, zda v případech pacientů s NOVL je či není indikováno psychiatrické vyšetření. Curran například uvádí, že pacient s NOVL musí neprodleně podstoupit psychiatrickou konzultaci [18]. Oproti tomu Rada et al a Thompson tvrdí, že léčba může být vedena i oftalmologem, bez spolupráce s psychologem či psychiatrem [10,19]. Podle Kathola et al není psychiatrické vyšetření obvykle nutné [14].
V literatuře lze v současné době nalézt četné práce zabývající se problematikou léčby NOVL u jednotlivých případů. Chybí však rozsáhlejší prospektivní studie, které by se zabývaly touto problematikou. Greenleaf například informoval o léčbě psychogenní příčiny poklesu zrakové ostrosti hypnózou [20]. Wilkins ve své práci popisuje dva případy pacientů, kteří byli úspěšně léčeni pomocí psychoanalýzy [21]. Yasuna popsal úspěšnou léčbu placebem [22]. V literatuře se však můžeme setkat i s více nebo méně kontroverzními léčebnými postupy. Wilson například úspěšně léčil své pacienty olivovým olejem při modlitebních setkáních [17]. Rovněž Donin popsal možnost léčby pomocí náboženské terapie [23].
Podle současného pohledu je základní terapeutický přístup v léčbě NOVL psychoterapie pod odborným vedením zkušeného dětského psychologa. Nejčastější příčiny NOVL u dětí představují sociální konflikty – problémy v rodině (odloučení rodičů, rozvod, psychiatrické či závažné onemocnění rodičů, úmrtí příbuzného, narození sourozence, sourozenecká žárlivost, adopce), ve škole pak emocionální napětí (příkladem může být nízké sebevědomí, potíže se začleněním do kolektivu vrstevníků) v pubertě [3,6,9]. Rodinné problémy či potíže ve škole byly prokázány na základě pohovoru s rodiči a psychologického vyšetření u všech dívek v našem souboru. Po následném psychoterapeutickém sezení s dětským psychologem došlo u všech dívek k plné úpravě zrakových funkcí do jednoho roku od jejich vzniku. Naše výsledky korespondují s dříve publikovanými zahraničními pracemi [3,6,12].
Vzhledem k vývoji současné socioekonomické situace a stresovým vlivům lze předpokládat, že v následujících letech bude nepochybně počet stavů psychogenní poruchy vidění, zejména u dětí, přibývat.
Závěr
NOVL je klinická diagnóza vyhrazená pro stavy jedno - nebo oboustranného nevysvětlitelného poklesu zrakové ostrosti při absenci organického očního nebo celkového onemocnění, se kterou se můžeme setkat zejména u dětí, především dívek, v adolescentním věku. Jinými slovy, zraková ostrost postižených je lepší, než subjektivně udávaná. Základní předpoklad stanovení diagnózy NOVL je vyloučení všech známých organických očních nebo celkových onemocnění, která se mohou v menší nebo větší míře podílet na poklesu zrakové ostrosti. Diagnostický proces je obvykle zdlouhavý a vyžaduje multioborovou spolupráci oftalmologa, neurologa, radiologa a v neposlední řadě dětského psychologa. Názory, zda je či není v případech pacientů s NOVL indikováno psychiatrické vyšetření, nejsou v současné době jednotné. Základní léčebný přístup je psychoterapie vedená dětským psychologem. Přestože je prognóza ve smyslu zlepšení zrakové ostrosti výborná, u malého procenta postižených se může jednat o dlouhodobý léčebný proces s neúplnou úpravou zrakové ostrosti.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 26. 6. 2015
Přijato do tisku: 28. 8. 2015
MUDr. Juraj Timkovič
Oční klinika
LF OU a FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: timkovic.j@bluepoint.sk
Sources
1. Beatty S. Non ‑ organic visual loss. Postgrad Med J 1999; 75(882): 201 – 207.
2. Beau BB, Newman NJ. Functional visual loss. Neurol Clin 2010; 28(3): 789 – 802. doi: 10.1016/ j.ncl.2010.03.012.
3. Catalano RA, Simon JW, Krohel GB, Rosenberg PN. Functional visual loss in children. Ophthalmology 1986; 93(3): 385 – 389.
4. Kinori M, Wygnanski ‑ Jaffe T, Huna ‑ Baron R. Functional visual loss in an Israeli pediatric population. Isr Med Assoc J 2011; 13(11): 684 – 688.
5. Munoz ‑ Hernández AM, García ‑ Catalán R, Santos ‑ Bueso E, López ‑ Abad C, Gil ‑ De ‑ Bernabé JG, Díaz ‑ Valle D et al. Simulation in ophthalmology. Arch Soc Esp Oftalmol 2011; 86 : 320 – 326.
6. Toldo I, Pinello L, Suppiej A, Ermani M, Cermakova I, Zanin E et al. Nonorganic (psychogenic) visual loss in children: a retrospective series. J Neuroophthalmol 2010; 30(1): 26 – 30. doi: 10.1097/ WNO.0b013e3181c252b9.
7. Masahiro O, Harasawa K, Hiroko S, Masahiko U, Hoshika A. The characteristics of static visual fields in children with psychogenic visual disturbances. Jpn J Ophthalmol 2000; 44(5): 516 – 519.
8. Shindler KS, Galetta SL, Volpe NJ. Functional visual loss. Curr Treat Options Neurol 2004; 6(1): 67 – 73.
9. Taich A, Crowe S, Kosmorsky GS, Traboulsi EI. Prevalence of psychosocial disturbances in children with non-organic visual loss. J AAPOS 2004; 8(5): 457 – 461.
10. Thompson HS. Functional visual loss. Am J Ophthalmol 1985; 100(1): 209 – 213.
11. Yoneda T, Fukuda K, Nishimura M, Fukushima A. A case of functional (psychogenic) monocular hemianopia analyzed by measurement of hemifield visual evoked potentials. Case Rep Ophthalmol 2013; 4(3): 283 – 286. doi: 10.1159/ 000357279.
12. Bain KE, Beatty S, Lloyd C. Non ‑ organic visual loss in children. Eye 2000; 14(5): 770 – 772.
13. Corboz RJ, Felder W. Psychosomatische wechselbeziehungen in der pädiatrischen ophthalmologie. Klin Mobl Augenheil 1982; 181(4): 266 – 269.
14. Kathol RG, Cox TA, Corbett JJ, Thompson HS. Functional visual loss: follow‑up of 42 cases. Arch Ophthalmol 1983; 101(5): 729 – 735.
15. Costenbader FD, Mousel DK. Functional amblyopia in early adolescence. Clin Proc Child Hosp 1964; 20 : 49 – 58.
16. Otradovec J. Vyšetření zrakových funkcí. In: Otradovec J (ed.). Klinická neurooftalmologie. 1. vyd. Grada 2003 : 61.
17. Wilson JE. Hysterical amblyopia. Am J Ophthalmol 1948; 31(12): 1635.
18. Curran KE. Ocular hysteria. Postgrad Med 1966; 40(4): 455 – 458.
19. Rada RT, Krill AE, Meyer CG. Visual conversion reaction in children and adults. J Nerv Ment Dis 1978; 166(8): 580 – 587.
20. Greenleaf E. The red house: hypnotherapy of hysterical blindness. Am J Clin Hypnosis 1971; 13 : 155 – 161.
21. Wilkins LG, Field PB. Helpless under atack: hypnotic abreaction in hysterici loss of vision. Am J Clin Hypnosis 1968; 10 : 271 – 275.
22. Yasuna ER. Hysterical amblyopia in children. Am J Dis Child 1963; 106 : 558 – 563.
23. Donin JF. The ophthalmic flake syndrome. In: Smith JL (ed.). Neuroophthalmology. New York: Masson 1981 : 89 – 98.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2015 Issue 5
-
All articles in this issue
- Výsledky včasnej karotickej endarterektómie po tranzitornej ischemickej atake
- Metodologie tvorby systematických review I: Efekt hyperbarické oxygenoterapie na úmrtnost pacientů po kraniotraumatu
- Psychogenní poruchy vidění u dětí
- Osteomyelitida baze lební mylně léčená jako neuroborrelióza – kazuistika
- Recidivující tranzitorní globální amnézie – čtyři kazuistiky
- Hemihypoglossofaciální anastomóza – tři kazuistiky
- Akutní hyperkinetické syndromy léčené stereotaktickým neurochirurgickým zákrokem – tři kazuistiky
- Diagnostika pacienta s akutní závratí
- Implementační věda
- Přínos vyšetření čichu pro diagnostiku neurodegenerativních onemocnění
- Diferenciální diagnostika tauopatií – klinický pohled
- Kognitívno‑ komunikačné poruchy u pacientov s demenciou pri Alzheimerovej chorobe
- Normativní studie testu Reyovy‑ Osterriethovy komplexní figury v populaci českých seniorů
- Mozkový kámen – kazuistika
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diagnostika pacienta s akutní závratí
- Recidivující tranzitorní globální amnézie – čtyři kazuistiky
- Normativní studie testu Reyovy‑ Osterriethovy komplexní figury v populaci českých seniorů
- Přínos vyšetření čichu pro diagnostiku neurodegenerativních onemocnění
