Léčba pudendální neuralgie – klinické zkušenosti po pěti letech
Therapy of Pudendal Neuralgia – Five Years of Experience
Pudendal neuralgia is a very painful condition caused by compression or entrapment of the pudendal nerve. Clinical characteristics include progressive pelvic pain, worsened by sitting, sexual dysfunction and difficulty with urination and defecation. Nantes criteria are used to confirm pudendal neuralgia. We present a group of six patients treated for pudendal neuralgie at the University Hospital in Brno since 2009 and discuss the options for the treatment of this syndrome.
Key words:
pudendal neuralgia – perineal pain – Nantes criteria – pudendal nerve entrapment
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
:
Z. Kadaňka Jr
:
Neurologická klinika LF MU a FN Brno
:
Cesk Slov Neurol N 2015; 78/111(4): 459-462
:
Short Communication
Pudendální neuralgie je špatně snesitelný bolestivý stav způsobený postižením (většinou kompresí) pudendálního nervu. Klinicky je charakterizován progresivní bolestí v pánvi, která se horší sezením, bývá spojena se sexuální dysfunkcí, potížemi s močením a defekací. Ke stanovení jisté diagnózy jsou používána nanteská kritéria. V této práci prezentujeme soubor šesti pacientů, kteří byli od roku 2009 léčeni pro toto onemocnění ve FN Brno, a popisujeme současné terapeutické možnosti a hodnotíme jejich efekt.
Klíčová slova:
pudendální neuralgie – perineální bolest – nanteská kritéria – úžinový syndrom n. pudendus
Úvod
Neuralgie pudendálního nervu je relativně nová klinická jednotka, která bývá popisována až od 80. let minulého století. Projevuje se chronickou, úpornou, progresivní, nejčastěji palčivou bolestí perinea, která se charakteristicky horší sezením. Vzácně se objevují i jiné příznaky, jako je opožděné močení, polakizurie, urgence, zácpa, bolestivé vyprazdňování stolice či sexuální dysfunkce. Diagnóza neuralgie n. pudendalis se opírá především o anamnestická a klinická data. Neexistuje žádný specifický klinický příznak nebo test komplementární k této chorobě – k diagnóze nás vede kombinace určitých příznaků [1]. V roce 2008 vydala skupina urogynekologů z Nantes diagnostická kritéria pro pudendální neuropatii, která jsou široce akceptována a užívána:
- Bolest v anatomické oblasti pudendálního nervu.
- Bolest horšící se sezením.
- Spánek bolestí rušen není.
- Není přítomna porucha senzitivity při klinickém vyšetření.
- Pozitivní anestetický blok pudendálního nervu [1].
Vylučující kritéria jsou bolest čistě v oblasti kostrče, gluteální nebo hypogastrická bolest, zejména paroxyzmální, pruritus, přítomnost abnormalit při zobrazovacích vyšetřeních, které by svědčily pro jinou etiologii této afekce [2]. Z pomocných vyšetření je nejpřínosnější magnetická rezonance (MR) malé pánve. Může odhalit kompresi nervu v typických úžinách, je však nutné, aby bylo hodnoceno velmi zkušeným radiologem. Z elektrofyziologických vyšetření nejčastěji volíme EMG pánevního dna (jehlovou EMG m. sphincter ani externus a m. bulbocavernosus), i když většinou můžeme očekávat negativní nález. EMG tak slouží k objektivizaci léze pudendálního nervu, ale pouze v malém počtu případů. Léčba onemocnění je poměrně široká, což ukazuje na malou průkaznost používaných metod. Aplikuje se fyzikální léčba, antineuralgika, blokády pudendálního nervu či kortikoidů pod CT nebo UZ kontrolou, aplikace botulotoxinu do svalů pánevního dna, elektrická neuromodulace či neurostimulace [3]. V případě selhání konzervativní léčby přichází do úvahy léčba operační, která se provádí v nemnoha specializovaných centrech [4].
Soubor a metodika
Od roku 2009 do konce roku 2014 jsme na Neurologické klinice LF MU a FN Brno vyšetřili šest pacientů, kteří splňovali kritéria pro diagnózu neuralgie pudendálního nervu.
Pacient 1
Muž, 55 let. Dlouhodobě bez jakékoliv medikace, bez interních komorbidit. V roce 1998 upadnul rozkrokem na železnou tyč. Od té doby má pálivé bolesti v oblasti perinea vlevo, vystřelující směrem k levému tříslu, horšící se sezením. Mimoto trpí sexuální dysfunkcí, má též pocity celkové slabosti a nevýkonnosti. Byla provedena celá řada pomocných vyšetření – RTG bederní páteře, pánve, CT pánve, SCINTI skeletu, MR páteřního kanálu, MR malé pánve, vyšetření likvoru, kompletní vyšetření urologické, gastroenterologické, infekční a psychiatrické vyšetření včetně EEG, kompletní biochemický skríning (včetně tyreodiálních hormonů, protilátek proti gliadinu a endomyziu), dále stolice na parazity aj. Toto množství necílených vyšetření ukazuje na rozpaky, které lékaře k těmto indikacím vedly. Všechny nálezy byly bez abnormit. EMG vyšetření pánevního dna bylo s negativním nálezem. Po řadě klinických vyšetření, víceméně jen popisujících subjektivní potíže pacienta, bylo vysloveno podezření na neuralgii pudendálního nervu. Následně byl proveden lokálního obstřik kortikoidů k Alcockovu kanálu – s velmi dobrým klinickým efektem. Poté již byl pacient dispenzarizován na urologické klinice v Praze, zde aplikovány další obstřiky, pacientův stav je uspokojivý.
Pacient 2
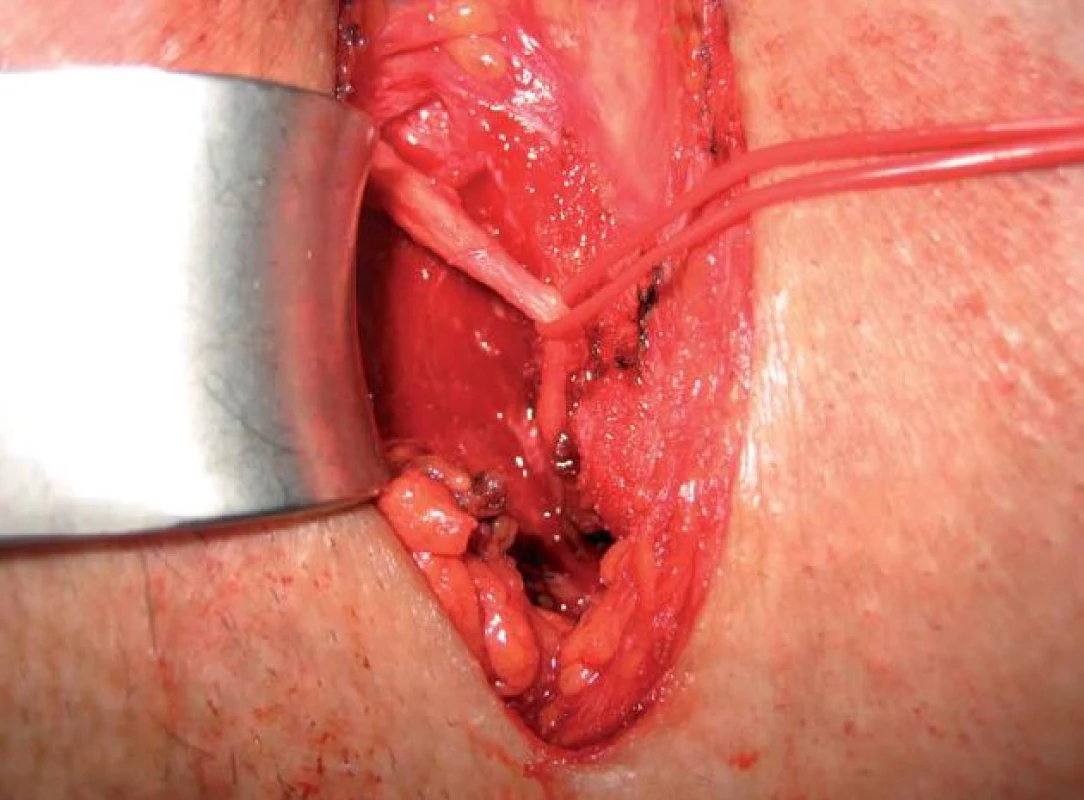
Muž, 38 let. Dosud zdravý. V roce 2009 měl laparoskopickou operaci hydrokély vlevo. Od té doby začaly bolesti v oblasti hráze, které se výrazně horší sezením. Bolesti se dále šíří do šourku, konečníku a směrem do celé hýždě. Zkoušel různá analgetika včetně tramadolu – bez efektu, EMG vyšetření zevního análního sfinkteru bylo v normě. Pacient absolvoval lokální obstřik s kortikoidy na urologické klinice v Praze, jen s krátkodobým efektem. Bylo provedeno MR vyšetření malé pánve, zde popsána komprese pudendálního nervu v distální části Alcockova kanálu vpravo. Následně provedena neurolýza na Klinice rekonstrukční a plastické chirurgie ve Vídni (v roce 2012) (obr. 1), prozatím jen s malým efektem, pacient je stále na vysokých dávkách gabapentinu.
Pacient 3
Muž, 43 let. Potíže od roku 2007. Bolesti v rozkroku vystřelující směrem ke stydké kosti až k penisu. Potíže vznikly bezprostředně po úraze – spadl na kostrč, jezdil však i hodně na kole. Následně sledován na urologii, přechodně byla nasazena i antibiotika. Byla vyzkoušena celá řada preparátů včetně gabapentinu, běžných analgetik, antidepresiv, na spádové urologii provedena aplikace botulotoxinu, vše bez efektu. Interně bez komorbidit, žádné léky trvale nebere. Bylo provedeno EMG vyšetření pánevního dna (m. sphincter ani externus, m. bulbocavernosus) – bez patologického nálezu. MR bederní páteře v normě. Následně lokální aplikace obstřiku s kortikoidy – s dobrým, avšak krátkodobým efektem. Poté doplněna 3T MR malé pánve, kde byla popsána komprese pudendálního nervu v distální části Alcockova kanálu vlevo – byla realizována bilaterální neurolýza nervu a resekce přídatného venózního plexu (Klinika rekonstrukční a plastické chirurgie, Vídeň). Po operaci je klinický stav pacienta uspokojivý, bolest v pudendální oblasti prakticky odezněla.
Pacientka 4
Žena, 48 let. Interně bez komorbidit. Léky trvale nabere žádné. Od roku 2007 má bolesti v oblasti konečníku vlevo. Předcházel pád rozkrokem na kotel. Provedena celá řada pomocných vyšetření včetně EMG zevního sfinkteru – nálezy v normě. Zkoušena symptomatická léčba analgetiky včetně tramadolu – bez výraznějšího efektu, gabapentin pacientka netolerovala. Následovala série pěti obstřiků s kortikoidy na urologické klinice – též jen s minimálním efektem. Doplněno MR vyšetření malé pánve, kde popisováno žilní překrvení v oblasti diaphragma urogenitale. Nález konzultován s prof. MU Dr. O. Aszmannem z Kliniky plastické a rekonstrukční chirurgie ve Vídni – byl doporučen konzervativní postup (operace žilních plexů mají méně než 50% šanci na zlepšení). Postupně nasazen pregabalin, na kterém jsou bolesti alespoň částečně kompenzovány.
Pacient 5
Muž, 48 let. Dlouhodobě vertebrogenní potíže, od roku 2004 se bolesti začaly šířit směrem do genitálu a do pubické krajiny. Nebyl zjištěn nějaký jasný vyvolávající moment, na kole nejezdí. Měl opakovaně MR bederní páteře – zde nález drobných protruzí, bez komprese nervových struktur. Urologické, chirurgické, ortopedické, kolposkopické vyšetření s negativním nálezem. CT malé pánve prokázalo pouze cystu v pravé ledvině a kalcifikace v levé ledvině. V roce 2013 poprvé vyšetřen na Neurologické klinice LF MU a FN Brno, nasazen karbamazepin v běžné dávce (2 × 400 mg), po kterém nastal výrazný ústup potíží a pacient je dlouhodobě kompenzován.
Pacientka 6
Žena, 53 let. V roce 1985 měla komplikovaný vaginální porod spojený s epiziotomií, masivním krvácením, následně s lokálním hematomem a potížemi s vymočením, které postupně odezněly. Od doby porodu však má problémy, otok v místě epiziotomie, bolestivá menstruace, problémy při pohlavním styku. Pro bolesti není prakticky schopna sedět. Nemůže jezdit na kole, vadí jí těsné oblečení. Byla provedena i chirurgická revize s uvolněním perikolpické fibrózní tkáně (v roce 1995). Při léčbě byla vyzkoušena celá řada analgetik, butylscopolamin, dále gabapentin – vše bez výraznějšího efektu. Následně doplněno MR malé pánve, kde popisována defigurace pudendálního nervu vpravo v místě komplexu zevního análního sfinkteru a levatoru vpravo. EMG vyšetření zevního análního sfinkteru prokazovalo velmi prořídlý aktivační i klidový vzorec m. sphincter ani externus vpravo, dále známky chronické axonopatie. Proveden obstřik pudendálního nervu vpravo kortikoidy – bez efektu. Případ je nyní konzultován na Klinice rekonstrukční a plastické chirurgie ve Vídni ohledně deliberační operace.
Diskuze
Neuralgie pudendálního nervu je klinická jednotka, která ještě není plně zakotvena v povědomí neurologů i lékařů jiných odborností. Zejména v zahraniční literatuře se však v posledních letech dostává do popředí zájmu – i vzhledem k rostoucímu počtu operací tohoto úžinového syndromu. Nervus pudendus vychází z kaudálních kořenů sakrálního plexu (S2– S4). Ve svém průběhu může být utlačen v několika úžinách – v místě mezi úponem sakrospinózního ligamenta na spina ischiadica a sakrotuberózním ligamentem, dále v Alcockově kanálu a pak v oblasti, kde nerv křižuje processus falciformis [5,6]. Neuralgie se manifestuje zejména při pozici vsedě, což bývá vysvětlováno zvýšeným napětím nervu zejména kolem falciformního procesu [5]. Často je pudendální neuralgie popisována u traumat (náraz perineem na tvrdý předmět – takto tomu bylo u tří našich pacientů), fraktur či operací kyčle a pánve a zejména při dlouhodobé zevní kompresi (typicky u cyklistů – v našem souboru však pouze jeden pacient), při chronické obstipaci, porodu, gynekologických či urologických zákrocích – u dvou pacientů [7].
EMG vyšetření je jedna z metod běžně užívaných při diagnostice tohoto onemocnění. Můžeme provádět kondukční studie a jehlovou EMG svalů pánevního dna. Kondukční studie n. pudendus se provádí speciální elektrodou (podle Nemocnice svatého Marka, Londýn). Výsledkem je stanovení distální motorické latence pudendálního nervu (PNTML) – u zdravého člověka typicky kolem 2 ms (1,55– 2,54 ms) [8]. Vyšetření je však značně nespecifické. Prolongace PMTL byla prokázána i u asymptomatických žen krátce [9], ale i pět let po vaginálním porodu [10]. Jaký typ abnormity prolongace PNTML představuje, tak zůstává nejasné. Rozhodně tím není vyjádřena míra denervace, jak se někdy mylně uvádí [2]. Prodloužení PNTML, pokud je prokázáno, bývá velmi malé (0,1– 0,3 ms) [2] a nelze předpokládat, že by toto zpomalení vedení způsobilo výraznou funkční změnu. Další nevýhodou zůstává, že latence pudendálního nervu hodnotí pouze nejrychleji vedoucí vlákna, a jejím nedostatkem je i to, že nezískáme informaci o velikosti axonální ztráty. Nebyla shledána žádná korelace mezi DML n. pudendus, dobou trvání neuralgie či výsledkem infiltrace tohoto nervu, ať již byla použita jakákoliv metoda [11]. Vcelku lze hodnotit toto vyšetření u pudendální neuralgie jako málo přínosné.
Jehlová EMG zevního análního sfinkteru koncentrickou jehlovou elektrodou sestává z observace abnormní spontánní aktivity, hodnocení parametrů motorických jednotek a vyhodnocení interferenčního vzorce. Je důležité si uvědomit, že na rozdíl od končetinových svalů, kde je ve zdravém relaxovaném svalu přítomno elektrické ticho, ve svěračích některé motorické jednotky pálí kontinuálně. Můžeme pak pozorovat dva typy populací motorických jednotek a jejich potenciálů (MUP): reflexně (nebo volně) aktivované vysokoprahové MUP a kontinuálně aktivní nízkoprahové MUP. Při pátrání po abnormní spontánní aktivitě preferujeme vyšetření musculus bulbocavernosus. Jehlová EMG má jen limitovanou senzitivitu a specificitu v diagnóze úžinového syndromu nervu a nedává informaci ani o lokalizaci zdroje bolesti či místa komprese. Hlavní význam EMG spočívá především v objektivním průkazu poškození pudendálního nervu, pokud je zvažována chirurgická dekomprese. V našem souboru bylo pouze u jednoho pacienta EMG svalů pánevního dna abnormní.
MR vyšetření malé pánve je další metoda užívaná v diagnostice. Je třeba jej provést na 3T přístroji a cílem je zejména vyloučení ložiskového procesu (tumoru, hemoragie apod.) v malé pánvi. Samotný pudendální nerv je obtížně zachytitelný a k hodnocení skenů je třeba velmi zkušeného radiologa, protože i patologické nálezy bývají zhusta popisovány jako negativní. K ověření přínosu MR neurografie n. pudendalis budou třeba ještě další studie [11].
Anestetický blok pudendálního nervu je vyžadován jako jedno z diagnostických kritérií, má však jen přídatnou diagnostickou hodnotu [12]. Selektivní blokády pod MR kontrolou se v rutinní klinické praxi prozatím neprovádí, i když v literatuře bývají občas popisovány [13]. Ideální léčba pudendální neuralgie ještě nebyla definována [14] a bývá značně individuální, s čímž koresponduje i soubor našich pacientů. Většinou se začíná konzervativní terapií [15], která u určitého počtu pacientů může vést ke zlepšení. K ní patří podávání analgetik, antineuralgik (antiepileptika, tricyklická antidepresiva), rehabilitační léčba – ta je směřována zejména k relaxaci a posilování svalů pánevního dna [15]. Lokální obstřiky pudendálního nervu mívají efekt ve 31– 62 % [16], o něco vyšší účinnost při cíleném podání pod UZ nebo CT kontrolou či při aplikaci botulotoxinu do svalů pánevního dna [17,18]. V našem souboru byla konzervativní léčba úspěšná u dvou pacientů, u jednoho jsou nutné i nadále vysoké dávky pregabalinu.
Pokud selže konzervativní léčba, tak přichází do úvahy terapie operační. Bohužel se operační léčbou pudendálního nervu (dle nám dostupných informací) v České republice stále nikdo nezabývá. Chirurgická dekomprese pudendálního nervu bývá popisována s úspěšností 60– 71 % [16], některé studie pak ukazují efekt nižší [6]. Robert et al popsali transgluteální přístup neurolýzy pudendálního nervu v oblasti foramen infrapiriforme s transsekcí sakrospinálního ligamenta [4]. Shafik prováděl dekompresní operace perineální paraanální cestou – zaměřil se na samotný Alcockův kanál [19]. Possover prezentoval laparoskopický transperitoneální přístup se zaměřením na proximální část pudendálního nervu a zároveň se zaměřil na sakrální nervové kořeny [20]. Další možností léčby se jeví neuromodulace. Sakrální nervová stimulace však neumožňuje stimulaci všech aferentních vláken pudendu, tudíž zpočátku nebyla zvažována jako terapeutická možnost této neuralgie [20]. Před několika lety byl prezentován přístroj (The Bion® Microstimulator), který byl implantován perineálním přístupem k pudendálnímu nervu [21] – hlavní nevýhodou však zůstává vysoké riziko migrace stimulátoru (není pevně fixován k žádné anatomické struktuře). Laparoskopická technika zvaná „LION procedure” [22] umožňuje implantaci multikanálové elektrody do přímého kontaktu s pudendálním nervem – fixace materiálu okolními endopelvickými strukturami brání jeho migraci a porušení kabelu, implantace ale vyžaduje celkovou anestezii. V ojedinělých případech byla zkoušena i epidurální stimulace míšního konu a pulzní radiofrekvenční ablace nervu [23]. Tyto metody se v klinické praxi však prozatím běžně neužívají. My jsme doporučili čtyři pacienty ke konzultaci na Klinice plastické a rekonstrukční chirurgie ve Vídni, dva z nich byli operováni, jeden s velmi dobrým a druhý jen s částečným efektem.
Závěr
Pudendální neuralgie je klinická jednotka, která je vzácná, nesnadno diagnostikovatelná a její léčba je velmi individuální a poměrně široká. Zejména nové operační techniky však dávají pacientům do budoucna určitou naději.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 24. 3. 2015
Přijato do tisku: 30. 4. 2015
MUDr. Zdeněk Kadaňka jr
Neurologická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: Zdenek.Kadanka@fnbrno.cz
Sources
1. Labatt JJ, Riant T, Robert R, Amacarenco G, Lefaucher JP, Rigaud J. Diagnostic criteria for pudendal neuralgia by pudendal nerve entrapment (Nantes criteria). Neurourol Urodyn 2008; 27(4): 306– 310.
2. Haldeman S, Bradley WE, Bhatia N. Evoked responses from the pudendal nerve. J Urol 1982; 128(5): 974– 980.
3. Alo KM, Holsheimer J. New trends in neuromodulation for the management of neuropathic pain. Neurosurgery 2002; 50(4): 690– 703.
4. Robert MI, Brunet C, Faure A, Lehur PA, Labat JJ, Bensignor M et al. La chirurgie du nerf pudendal lors de certaines algies perineales: evolution et resultats. Chirurgie 1993; 119(9): 535– 539.
5. Labat JJ, Robert R, Bensignor M, Buzelin JM. Neuralgia of the pudendal nerve. Anatomo‑ clinical considerations and therapeutical approach. Urol (Paris) 1990; 96(5): 239– 244.
6. Robert R, Bensignor M, Labbat JJ, Riant T, Guerineau M,Raoul S et al. Perineal pain. Neurochirurgie 2004; 50(5): 533– 539.
7. Oberpenning F, Roth S, Leusmann DB, van Ahlen H,Hertle L. The Alcock syndrome: temporary penile insensitivity due to compression of the pudendal nerve within the Alcock canal. Urol 1994; 151(2): 423– 425.
8. Olsen AL, Ross M, Stansfield RB, Kreiter C. Pelvic floor nerve conduction studies: establishing clinically relevant normative data. Am J Obstet Gynecol 2003; 189(4): 1114– 1119.
9. Snooks SJ, Swash M, Setchell M, Henry MM. Injury to the pelvic floor sphincter musculature in childbirth. Lancet 1984; 2(8402): 546– 550.
10. Snooks SJ, Swash M, Mathers SE, Henry MM. Effect of vaginal delivery in the pelvic floor: a 5‑year follow‑up. Br J Surg 1990; 77(12): 1358– 1360.
11. Le Tallec de Certaines H, Veillard D, Dugast J, Estébe JP,Kerdraon J, Toulouse P et al. Comparison between the terminal motor pudendal nerve terminal motor latency, the localization of the perineal neuralgia and the result of infiltrations. Analysis of 53 patients. Ann Redapt Med Phys 2007; 50(2): 65– 69.
12. Robert R, Labatt JJ, Riant T, Louppe JM, Hamel O. The pudendal nerve:clinical and therapeutic morphogenesis, anatomy, and physiopathology. Neurochirurgie 2009; 55(4– 5): 463– 469. doi: 10.1016/ j.neuchi.2009.07.004.
13. Fritz J, Chabra A, Wang KC, Carrino JA. Magnetic resonance neurography‑ guided nerve blocks for the diagnosis and treatment of chronic pelvic pain syndrome. Neuroimaging Clin N Am 2014; 24(1): 211– 234. doi: 10.1016/ j.nic.2013.03.028.
14. Cavillo O, Skaribas IM, Rockett C. Computed tomography‑ guided pudendal nerve block. A new diagnostic approach to long term anoperineal pain: a report of two cases. Reg Anesth Pain Med 2000; 25(4): 420– 423.
15. Thoumas D, Leroi AM, Mauillon J, Muller JM, Benozio M,Denis P et al. Pudendal neuralgia: CT‑ guided pudendal nerve block technic. Abdom Imaging 1999; 24(3): 309– 312.
16. Benson JT, Griffis K. Pudendal neuralgia,a severe pain syndrome. Am J Obstet Gynecol 2005; 192(5): 1663– 1668.
17. Turner ML, Marinoff SC. Pudendal neuralgia. AM J Obstet Gynecol 1991; 165(4): 1233– 1236.
18. Peng PW, Tumber PS. Ultrasound‑ guided interventional procedures for patients with chronic pelvic pain – a description of techniques and review of literature. Pain Physician 2008; 11(2): 215– 224.
19. Shafik A. Pudendal canal decompression in the treatment of idiopatic fecal incontinence. Dig Surg 1992; 9(5): 265– 271.
20. Possover M. Laparoscopic management of endopelvic etiologies of pudendal pain in 134 consecutive patients. J Urol 2009; 181(7): 1732– 1736. doi: 10.1016/ j.juro.2008.11.096.
21. Bosch JL. The Bion device: a minimally invasive implantate ministimulator for pudendal nerve neuromodulation in patients with detrusor overactivity incontinence. Urol Clin N Am 2005; 32(1): 109– 112.
22. Possover M. The laparoscopic implantation of neuroprothesis to the sacral plexus for therapy of neurogenic bladder dysfunctions after failure of percutaneous sacral nerve stimulation. Neuromodulation 2010; 13(2): 141– 144. doi: 10.1111/ j.1525‑ 1403.2009.00230.x.
23. Rhame EE, Levey KA, Gharibo CG. Successful treatment of refractory pudendal neuralgia with pulsed radiofrequency. Pain Physician 2009; 12(3): 633– 638.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2015 Issue 4
Most read in this issue
- Therapy of Pudendal Neuralgia – Five Years of Experience
- The Contribution of Magnetic Resonance Imaging to the Diagnosis of Epilepsy
- Experimental Treatment of Spinal Cord Injuries
- TLIF Technique for Treatment of Foraminal Lumbar Disc Herniation in Isthmic Spondylolisthesis
