Syndrom útlaku ulnárního nervu v oblasti lokte – přehled operačních technik a srovnání jejich výsledků
Cubital Tunnel Syndrome – a Review of Surgical Treatments and Comparison of their Outcomes
This review describes surgical approaches to cubital tunnel syndrome (CuTS). It includes historical notes, together with an account of the advantages and disadvantages of each surgical modality. It provides a literature review of the results of surgical methods treating CuTS, focusing especially on those studies that compare particular surgical modalities. Although there is no consensus as to the most effective type of surgery for CuTS, there is a growing tendency towards simple decompression leaving the nerve in situ, without transposition. This involves minimum damage to neighbouring structures, especially the blood vessels of the nerve. Other advantages include relative simplicity of procedure and short operation time. Further, it enables immediate rehabilitation and speedy recovery with only minimum absence from normal life. This review also mentions development of the endoscopic and endoscopically-assisted techniques in the therapy of the CuTS (similar to those of other entrapment syndromes) that contribute to minimization of invasive procedures. In patients in whom it is necessary to perform a transposition of the nerve (due to subluxation of the nerve in elbow flexion, elbow deformity or local anatomical circumstances), many authors prefer anterior subcutaneous or submuscular transposition (with or without Z-plastic). In patients with relapsing or persistent CuTS, most authors use anterior submuscular transposition.
Key words:
ulnar nerve – sulcus nervi ulnaris syndrome – cubital tunnel syndrome – surgery
:
I. Humhej; M. Sameš
:
Neurochirurgická klinika Univerzity J. E. Purkyně, Krajská zdravotní a. s., Masarykova nemocnice v Ústí nad Labem, o. z.
:
Cesk Slov Neurol N 2010; 73/106(5): 510-516
:
Review Article
Práce v přehledu charakterizuje jednotlivé typy operačních výkonů prováděných pro syndrom útlaku nervus ulnaris v oblasti lokte (SUS), zmiňuje se o historických poznámkách a uvádí výhody a nevýhody jednotlivých metod. Dále zahrnuje výsledky léčby SUS v publikované literatuře, zejména se zaměřuje na práce srovnávající jednotlivé modality chirurgické léčby. Přestože v literatuře není jednoznačný konsenzus stran nejefektivnějšího způsobu operačního řešení SUS, dochází k postupné preferenci prosté dekomprese loketního nervu s jeho ponecháním in situ, bez transpozice. Jedná se o metodu minimálně atakující okolní struktury, zejména cévní zásobení nervu. Další výhodou je její relativní jednoduchost, a tudíž krátký operační čas. Navíc umožňuje tento postup okamžitou rehabilitaci, rychlou rekonvalescenci, a vyžaduje tak poměrně krátkou dobu pracovní neschopnosti. Práce si všímá rovněž rozvoje endoskopických a endoskopicky asistovaných technik v terapii SUS (podobně jako jiných úžinových syndromů), které přispívají k další miniinvazivitě výkonu a snižují zátěž pacienta. U pacientů, u nichž je nutno z některého důvodu (zejména pro subluxaci či luxaci nervu při flexi lokte, z důvodu deformity lokte anebo pro lokální anatomické poměry) provést přední transpozici, preferují autoři metodu přední subkutánní transpozice či přední submuskulární transpozice (s Z plastikou nebo bez ní). U recidiv či perzistujících SUS používá většina autorů přední submuskulární transpozici.
Klíčová slova:
ulnární nerv – syndrom ulnárního sulku – syndrom kubitálního tunelu – chirurgická léčba
Úvod
Incidence syndromu útlaku ulnárního nervu v oblasti lokte (SUS) je udávána okolo 25 případů na 100 tisíc obyvatel za rok [1], a představuje tak po syndromu karpálního tunelu druhý nejčastěji se vyskytující úžinový syndrom periferního nervu. Jedná se o chronickou kompresivní mononeuropatii ulnárního nervu vznikající útlakem tohoto nervu při průchodu anatomicky definovanými úžinami v oblasti lokte.
Po selhání konzervativní léčby či u pacientů s pokročilými stadii postižení nervus ulnaris bývá indikována operační léčba. Existuje několik způsobů chirurgického řešení SUS sahajících od prosté dekomprese nervu v oblasti lokte s jeho ponecháním in situ přes provedení mediální epikondylektomie humeru až k některé z metod transpozice nervu před mediální epikondyl s jeho umístěním subkutánně, intra- či submuskulárně. Přestože SUS představuje poměrně časté postižení, neexistuje dodnes jednoznačné doporučení nejefektivnějšího způsobu jeho operační léčby.
V naší práci jsme se snažili charakterizovat jednotlivé techniky operační léčby SUS, zdůraznit jejich výhody a nevýhody a reprodukovat jejich výsledky publikované v literatuře. Zejména jsme se soustředili na práce srovnávající jednotlivé modality chirurgické léčby SUS ve snaze vyhodnotit autory nejpreferovanější a nejužívanější metodu. Při vyhledávání a revizi literatury jsme využívali databázi Medline, pozornost jsme soustředili především na práce publikované v nedávné době v impaktovaných časopisech. Prostudovali jsme a stručně shrnuli 50 impaktovaných textů, z nichž bylo 15 srovnávajících jednotlivé metody chirurgické léčby [28–39,41–43], šest prospektivních randomizovaných [35,37–39,42,43]. Doposud nebyla publikována žádná prospektivní multicentrická randomizovaná studie. Zajímavé jsou výsledky pěti metaanalýz literatury vyhodnocujících výsledky operační léčby SUS za delší časový interval [7,8,25,44,45].
Operační terapie SUS
V terapii SUS se uplatňují jednak konzervativní postupy, které jsou rezervovány zejména pro lehčí formy útlaku nervu s krátkodobým trváním. Patří mezi ně režimová opatření (vyhýbání se činnostem vyvolávajícím potíže, klid, podkládání lokte), protektivní návleky na loket, dlahy, ortézy, nesteroidní protizánětlivé léky, lokální injekce kortikosteroidů a fyzioterapie [2,3,5]. U pokročilejších forem útlaku nervu či při neefektivní konzervativní léčbě přichází v úvahu operační řešení. Skeptický závěr zveřejnil Dellon v roce 1989 [25]. Uvedl v něm, že bez ohledu na druh chirurgické léčby bolest a parestezie zůstávají nezměněné či recidivují po dočasném zlepšení u 58 % pacientů. Tentýž autor popsal v roce 1993 v osmileté prospektivní studii neoperační léčby SUS [2], že 42 % pacientů s intermitentními paresteziemi se stalo asymptomatickými. Mowlavi et al [8] ve své metaanalýze studií zabývajících se léčbou SUS (která však zahrnovala jen 54 konzervativně léčených pacientů!) uzavřeli, že u „minimum-staged“ postižených došlo ke kompletní úlevě po konzervativní léčbě v 65 %.
Autorem prvního popisu operace komprese ulnárního nervu v lokti byl Henry Earle v roce 1816. Provedl přetětí nervu proximálně od lokte u čtrnáctileté dívky pro konzervativně neztišitelné bolesti [4]. V roce 1878 publikoval Photinos Panas soubor čtyř pacientů s lézí loketního nervu. U jednoho z nich provedl operaci, při které proťal kalcifikovaný vaz nad nervem, ale pacient zemřel na následnou sepsi. U ostatních třech pacientů došlo k útlaku nervus ulnaris následkem prodělané fraktury lokte; u nich postupoval konzervativně s dobrým výsledkem [4]. Dále byla popsána řada metod chirurgické léčby SUS, jako např. techniky elongace nervu, techniky s vytvořením „neosulku“ v kosti u luxujícího nervu při flexi v lokti či technika suprakondylární cuneiformní osteotomie humeru [4]. V současné době máme v léčbě SUS k dispozici několik chirurgických modalit. Je to metoda prosté dekomprese nervu v oblasti lokte s jeho ponecháním in situ, dále metoda mediální epikondylektomie, používaná zejména ortopedy. Další možností operační léčby SUS je provedení přední transpozice loketního nervu s jeho umístěním subkutánně, intra- či submuskulárně. V poslední době se objevují články o možnosti endoskopické deliberace anebo dokonce transpozice loketního nervu z oblasti ulnárního sulku [46–50].
Operace SUS jsou různými autory prováděny ambulantně či za několikadenní hospitalizace. Vlastní výkon je možno provést v lokální, regionální svodné (za užití nejrůznějších druhů blokád brachiálního plexu – supraklavikulární, infraklavikulární, axilární či midhumerální blok) anebo celkové anestezii. Někteří autoři používají při operaci turniket pro bezkrevné operační pole, variabilně se podává antibiotické peroperační krytí. Při operaci je vždy nutné nerv uvolnit vyjma vlastního ulnárního sulku i rozsáhle proximálně směrem do paže (kde může být nerv tištěn Struthersovou arkádou či mediálním intermuskulárním septem) a distálně směrem do předloktí (zde může být útlak nervu způsoben zesílenou aponeurózou předloketních svalů nebo vazivovými můstky mezi hlavami musculus flexor carpi ulnaris). Různí se časnost zahájení rehabilitace (souvisí s typem provedené operace) a rychlost návratu do zaměstnání.
Níže uvádíme jednotlivé metody operačního řešení SUS.
Dekomprese nervu in situ
Prostá dekomprese ulnárního nervu v oblasti lokte byla od jejího prvního popisu Panasem roku 1878 prováděna zřídka, protože její efekt nebýval uspokojivý. Příčinou byl častý výskyt deformit a artrotických změn lokte po předchozím traumatu u pacientů se SUS. Renezanci metody přinesl v roce 1957 Geoffrey Vaughan Osborne, který popsal, že protětím ligamenta (jež dnes nese jeho jméno) zajistíme dostatečnou úlevu od potíží SUS. Dobré výsledky této metody a její detailní popis publikoval o dva roky později. K podobným výsledkům v té době dospěli i Feindel a Stratford [4].
Dnes se tato metoda stále více rozšiřuje a stává se nejčastěji prováděným operačním výkonem pro SUS [6–8]. Mezi její hlavní výhody patří miniinvazivita, dochází při ní k minimálnímu mechanickému kontaktu s nervem, šetří se jeho cévní zásobení a zůstává intaktní flexor-pronátorový svalový komplex. Jedná se o metodu relativně jednoduchou a rychlou, což má odezvu i v nižším výskytu pooperačních komplikací [5,6,39,43]. S rehabilitací je možno započít bezprostředně po operaci, čímž se zkracuje doba rekonvalescence a urychluje návrat do zaměstnání [37,39,40]. Mezi její nevýhody patří možnost trvání trakce nervu při flexi v lokti a jeho frikce přes mediální epikondyl, pokud má nerv tendenci subluxovat [37].
Autoři [6,10–13] uvádějí excelentní a dobré výsledky in situ dekompresí u pacientů se SUS v 80–92 %, bez zlepšení zůstává 5–15 % a zhoršení udává 0–7,5 % pacientů.
Huang et al [6] při revizi literatury shledali, že horších výsledků dosahují starší nemocní, postižení s dlouhodobým trváním příznaků a s oslabením ruky. I mnoho dalších autorů dokládá, že délka trvání obtíží a tíže symptomů jsou nejdůležitějším prediktorem pooperačního výsledku [5,14,25,30]. Epineurotomie, epineurektomie či interfascikulární neurolýza nepřináší benefit oproti prosté dekompresi nervu u primooperací pro SUS [11], což potvrzují mnohé studie i u syndromu karpálního tunelu [51].
Assmus [14] ve své práci prezentuje rozsáhlou zkušenost s provedením 523 prostých dekompresí ulnárního nervu u pacientů se SUS. Uvádí, že prostá dekomprese je stejně efektivní a téměř vždy vhodná alternativa k extenzivnějším a s více komplikacemi spojeným předním transpozicím. To platí nejen pro idiopatické SUS, ale také pro ty, u nichž je zjevná příčina tohoto syndromu (luxace nervu, přítomnost m. epitrochleoanconeus, ganglia, lipomu, burzitidy a dalších). Přední transpozici nervu rezervuje pouze pro velmi vzácné případy extrémně těžkého valgózního lokte.
K dosti podobným závěrům došli ve své prospektivní randomizované studii srovnávající in situ dekompresi a přední subkutánní transpozici Bartels et al [39]. Mezi metodami neshledali statisticky významný rozdíl. Výsledek operace nebyl dokonce závislý na přítomnosti subluxace či luxace nervu u obou skupin. U skupiny po prosté dekompresi bylo signifikantně méně komplikací (9,6 vs 31,1 % po přední subkutánní transpozici), zejména hyperestezií jizvy a povrchových infekcí, což má vztah k rozsáhlejší disekci tkání s rizikem poranění nervus cutaneus antebrachii medialis u přední subkutánní transpozice.
Podle většiny nedávno publikovaných prací je dekomprese nervus ulnaris in situ efektivní, spolehlivá a adekvátní metoda léčby SUS [6,10,37,38,39,42,43]. Mnozí autoři ji staví jako metodu první volby v léčbě SUS [12,34,38,39,43], dle některých může být prováděna v lokální anestezii a ambulantně [12,14,37].
Mediální epikondylektomie
Tuto metodu popsal roku 1950 Thomas King a dalším autorem spojovaným s vývojem tohoto postupu je Francis P. Morgan. Oba autoři publikovali své výsledky ve společné práci v roce 1959. Mezi hlavní výhody mediální epikondylektomie uvádějí možnost hladkého a přirozeného posunu ulnárního nervu anteriorně při flexi v lokti. Rovněž se lze vyhnout hlavním terčům kritiky přední transpozice – strangulaci ulnárního nervu a jeho napínání při extenzi lokte. Odpadá také problém odstupujících nervových větví, který limituje transpozici [4].
Naopak mezi nevýhody této metody patří časté bolesti a citlivost lokte, ztráta protektivní funkce epikondylu pro loketní nerv, riziko instability loketního kloubu (důležité je neporušit při operaci mediální kolaterální ligamentum), potenciální slabost flexor-pronátorové svalové masy při větším rozsahu epikondylektomie, riziko heterotopní osifikace a nebezpečí vzniku kontraktury lokte [5,37].
Tato metoda je dominantou ortopedů, na neurochirurgických pracovištích se provádí zřídka.
Přední subkutánní transpozice
Autorem prvního popisu této metody je Benjamin Farquhar Curtis (1898). Její výhodou je řešení SUS přední transpozicí nervu bez atakování flexor-pronátorové svalové masy, a tudíž malá invazivita. Mezi hlavní nevýhody patří vystavení nervu potenciálním traumatům (zvýšení vulnerability nervu) a jeho častá hypersenzitivita [37]. Tato rizika jsou vystupňována u štíhlých pacientů s tenkým podkožím, u nich je indikace tohoto operačního postupu diskutabilní. Eaton et al v roce 1980 publikovali modifikaci této metody s užitím fasciodermálního poutka k upevnění nervu ve správné pozici [53].
Výsledky přední subkutánní transpozice vyhodnotili Black et al [15] u 47 pacientů s 51 operovanými nervy s minimálním odstupem od operace dva roky (rozptyl 2–14 let). Celkově výborného výsledku bylo dosaženo u 73 % pacientů, dobrého u 18 %, uspokojivého u 4 % a špatného u 6 %. Lascar et al [54] v roce 2000 retrospektivně vyhodnotili 53 pacientů po přední subkutánní transpozici s průměrným follow-up 32 měsíců, všichni byli po operaci zlepšeni. Podobného závěru se dopracovali u 50 pacientů Hashiguchi et al [55] v roce 2003, všichni byli zlepšeni (průměrný follow-up 42 měsíců).
Mnohé práce [15,16] dokazují, že pacienti, kteří začali s rehabilitací (mobilizací) končetiny okamžitě po přední subkutánní transpozici, se navracejí do práce až 3krát dříve než pacienti, kteří začali s rehabilitací s odstupem několika týdnů. Časná rehabilitace je nejúčinnější prevencí svalových kontraktur a obecně špatných pooperačních výsledků. Plného rozsahu pohybů v loketním kloubu by mělo být dosaženo za 3–4 týdny po operaci [5].
Přední intramuskulární transpozice
První popis této metody pochází od Rudolfa Klausera z roku 1917 [4]. Vyvinul tento postup během první světové války za účelem eliminace sutury pod tahem při reparacích poraněných ulnárních nervů v oblasti lokte. Tato metoda je v současné době ze všech transpozičních operací nejméně často prováděna. Mezi její hlavní nevýhody patří riziko jizvení kolem nervu a z toho rezultující recidivy potíží [5,37].
Leone et al [17] publikovali výsledky přední intramuskulární transpozice u pacientů s těžkým SUS. Jejich práce obsahovala 39 transpozic provedených u 34 pacientů. V časném pooperačním odstupu (průměrný follow-up 3,3 měsíce) bylo klinicky zlepšeno 77 % pacientů, s delším časovým odstupem (průměrný follow-up 30,9 měsíců) u stejné skupiny pacientů bylo zlepšeno 62 % pacientů.
Další práce [18,19] shodně udávají zlepšení u 87 % pacientů po přední intramuskulární transpozici (průměrný follow-up 15 a 28 měsíců).
V české literatuře se hodnocením efektu operací SUS metodou přední intramuskulární transpozice zabývali Bartoš a Sameš [20]. Retrospektivně vyhodnotili soubor 86 pacientů (93 nervů) odoperovaných v letech 1990–1999 (odstup od operace 1 rok až 10 let) s celkovým zlepšením u 70 %, nezměněným stavem u 17 % a zhoršením u 13 % pacientů.
Přední submuskulární transpozice
Do klinické praxe ji zavedl James Rögnvald Learmonth v roce 1942. Jedná se o postup, který je oproti dekompresi nervu in situ či přední subkutánní transpozici náročnější jak z hlediska časového, tak technického. Je často užívána u pacientů s recidivou SUS po předchozí operaci [21,24] či u štíhlých, kde by subkutánní transpozice vystavovala nerv potenciálním traumatům [5]. Mnoho autorů však tuto metodu s dobrými výsledky využívá i u primooperací pro SUS [7,23–25]. V roce 1988 Dellon popsal modifikaci techniky s použitím Z plastiky společného začátku flexoro-pronátorové svalové skupiny, což má snížit riziko recidivy útlaku nervu pod těmito svaly. Výhodou přední submuskulární transpozice je kvalitní ochrana nervu měkkými tkáněmi před traumatickými inzulty. Mezi nevýhody však patří nutnost extenzivní disekce tkání, časová a technická náročnost výkonu a nutnost pooperační imobilizace lokte na několik týdnů, což zvyšuje riziko vzniku flekčních kontraktur [5,7] a prodlužuje rekonvalescenci.
Úspěšnost přední submuskulární transpozice je různými autory udávána v intervalu 70–93 % [5,23,24]. Gervasio et al [26] publikovali ve své práci 15 případů provedené submuskulární transpozice se Z plastikou u pacientů s velmi těžkým stadiem SUS. Uvádějí u 40 % pacientů výborný výsledek, u 47 % dobrý a u 13 % uspokojivý. Nezaznamenali komplikace a recidivy (průměrný odstup od operace 27 měsíců).
Bartels et al [21] ve své práci prezentovali výsledky 41 odoperovaných pacientů s perzistující či recidivující klinikou po předchozí operaci SUS (20 bylo po prosté dekompresi, 17 po přední subkutánní transpozici a čtyři po mediální epikondylektomii). Všichni pacienti podstoupili při reoperaci exoneurolýzu nervu a přední submuskulární transpozici. Dle dotazníkové studie s odstupem od operace 2,5–50 měsíců bylo 42 % pacientů zlepšených, 39,5 % nezměněných a 18,5 % zhoršených (celkově špatný výsledek u 58 % pacientů). Tyto výsledky neodpovídají výsledkům zaznamenaným při objektivním klinickém vyšetření, kde byl zhoršen jen jeden pacient (2,5 %). Uzavřeli, že lepší výsledky revizních operací dosahují pacienti s recidivou oproti pacientům s perzistujícími potížemi, u nichž vůbec nenastala úleva po první operaci, a dále, že lepší výsledky mají pacienti revidovaní s delším časovým odstupem od primooperace. Dle jiných prací jsou výsledky reoperací excelentní v 0–37,5 % případů, většinou však v méně než 5 % [21].
Autory další práce zabývající se reoperacemi SUS jsou Fillipi et al [22]. Vyhodnotili 22 pacientů, 10 z nich podstoupilo předchozí přední transpozici nervu, pět prostou dekompresi a sedm již kombinaci dvou rozdílných metod. Během reoperací byly použity různé chirurgické techniky, jako externí neurolýza nervu, přední subkutánní transpozice a zpětný transfer nervu do ulnárního sulku. Průměrný follow-up byl sedm měsíců (2–20 měsíců). Všech sedm pacientů s provedeným zpětným transferem nervu do ulnárního sulku zaznamenalo plnou úlevu od bolestí, zatímco z 15 pacientů po externí neurolýze či přední subkutánní transpozici bylo bez bolestí nebo zlepšeno jen 11.
Publikována byla i metoda tzv. přední transmuskulární transpozice [5], která je přechodem mezi intramuskulární a submuskulární přední transpozicí. Užívá se při ní „transmuskulární“ přístup s umístěním nervu do flexor-pronátorové masy pod fascii po Z plastice. V práci Lowea et al [5] je vyhodnoceno 86 pacientů po této operaci s výsledkem 77 % pacientů zlepšených (průměrný follow-up 38 měsíců). Zajímavostí je, že tito autoři peroperačně zavádějí do rány na 2–3 dny infuzní pumpu s Marcainem na management pooperační bolesti. Transmuskulární transpozici autoři doporučují i u recidiv SUS po předchozí operaci.
Endoskopické techniky v terapii SUS
Užití endoskopu v operační léčbě SUS poprvé popsali Tsu-Min Tsai et al [46] v roce 1995. Cílem tohoto postupu je minimalizace chirurgického přístupu (zmenšení jizvy z cca 10 cm u klasické operační techniky na 2–3 cm), a tudíž redukce pooperačních potíží s jizvou a docílení rychlejší rekonvalescence pacientů. Mezi nevýhody endoskopické deliberace loketního nervu patří (podobně jako u endoskopicky řešeného syndromu karpálního tunelu) nutnost vsunutí endoskopu do úžiny podél nervu, a tím dočasné zvýšení tlaku na nerv, jehož funkce je již alterována primárním útlakem. Další nevýhodou je omezená vizualizace nervu, při dekompresi nervu operatér endoskopem sleduje protínané vazivové struktury, nerv v tu chvíli nemá pod optickou kontrolou.
Od té doby bylo publikováno několik dalších prací [47,49,50] zabývajících se endoskopickým řešením SUS. Za zmínku stojí technika popsaná v roce 2006 Krishnanem et al [48]. Dalo by se spíše mluvit o endoskopicky asistované metodě léčby SUS. Spočívá v identifikaci nervu z krátké incize za mediálním epikondylem. Následně se vytvoří podkožní „kapsy“ v průběhu nervu, do kterých se zavede retraktor s endoskopem. Tímto způsobem získáme pohled shora na fascie a ligamenta tísnící loketní nerv a můžeme provádět jejich přehledné protětí a uvolnění nervu za šetření jeho cévního zásobení. Touto technikou lze rovněž provést přední subkutánní transpozici nervu. Mezi hlavní výhody této metody patří především po celou dobu výkonu přímá vizualizace nervu včetně všech odstupujících větví a jeho cévního zásobení, dále šetření nervu (nic se nezasouvá do kanálu, kudy nerv prochází, nezvyšuje se tak jeho útlak), metoda je přehlednější (pohled z „ptačí perspektivy“) a k tomuto postupu není třeba asistent (stačí dvě ruce operatéra, protože endoskop je integrován s retraktorem). Tuto techniku používáme na našem pracovišti od roku 2007. Doposud jsme takto odoperovali přes 30 pacientů a výsledky se chystáme v nejbližší době publikovat.
Metaanalýzy výsledků jednotlivých operačních technik a komparativní studie
Porovnávání výsledků jednotlivých studií je často obtížné pro absenci standardizovaných klasifikačních systémů, ať už pro tíži SUS předoperačně, tak pro pooperační stav. Přesto bylo publikováno několik metaanalýz shrnujících výsledky operační léčby SUS. Dále je k dispozici řada prací porovnávajících efektivitu a výsledky jednotlivých operačních postupů. V poslední době se objevují i prospektivní randomizované studie. Design a výsledky jednotlivých komparativních studií jsou uvedeny v tab. 1.
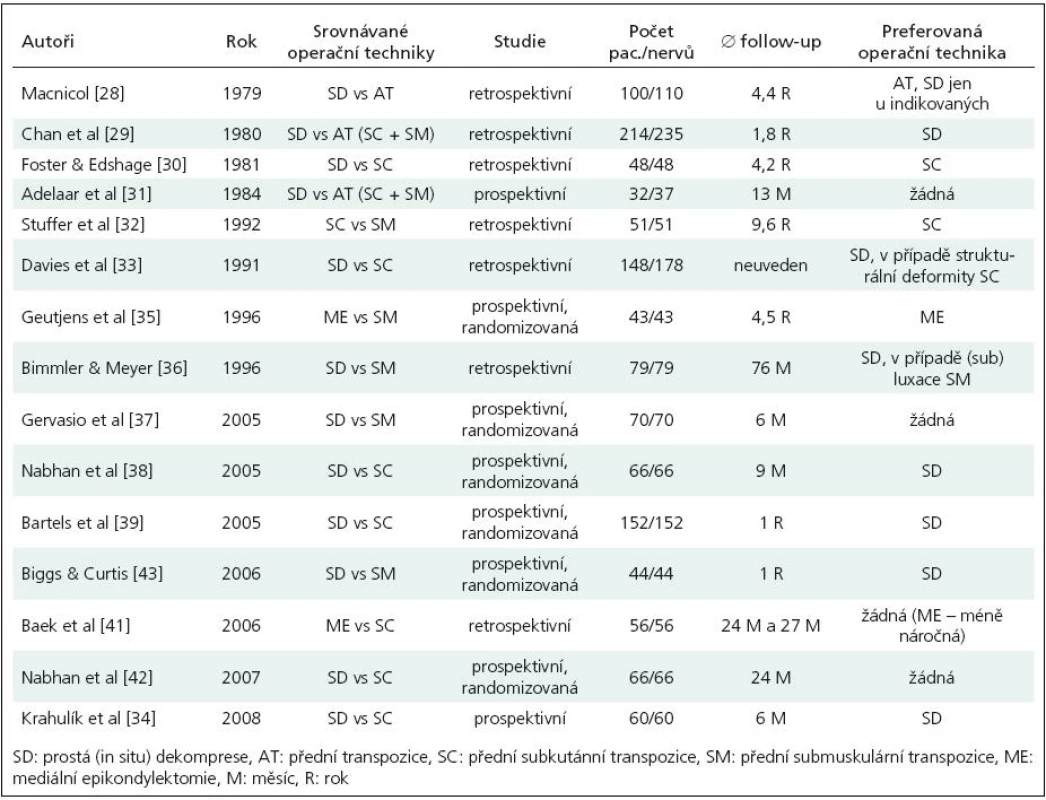
Dellon v roce 1989 [25] zrevidoval výsledky jednotlivých modalit léčby SUS od různých autorů včetně léčby konzervativní. Zahrnul do své práce 50 publikací za 90leté období (1898–1988) hodnotících více než 2 000 pacientů léčených pro SUS. Uzavřel, že u pacientů s lehkým postižením ulnárního nervu může být dosaženo konzervativním postupem úlevy u 50 % z nich a jakoukoliv operační technikou u téměř 100 %. Submuskulární technika transpozice (operace, kterou nejčastěji používal) přináší nejlepší výsledky u pacientů se středním stupněm útlaku nervu. U pacientů s těžkým stupněm komprese nervu je nejméně efektivní metoda přední intramuskulární transpozice, vyskytuje se u ní nejvíce recidiv. U takto těžce postižených pacientů doporučil submuskulární transpozici s vnitřní neurolýzou.
Metaanalýzu 30 studií s 903 pacienty za 50leté období (1945–1995) publikovali Mowlavi et al [8]. Konzervativně bylo léčeno 54 pacientů, prostou dekompresí 294, mediální epikondylektomii podstoupilo 166, přední subkutánní transpozici 175 a přední submuskulární transpozici 214 pacientů. Předoperačně byli pacienti rozděleni do tří skupin dle míry postižení ulnárního nervu (klasifikace dle Dellona). U skupiny I (minimálně postižení) vykazovaly všechny modality léčby stejnou míru spokojenosti pacientů, úplná úleva od potíží byla nejčastěji pozorována po mediální epikondylektomii (92 % pacientů), nejméně často po přední subkutánní transpozici (9 % pacientů). Nejčastější recidivy byly u pacientů léčených konzervativně. Ve skupině II (středně těžce postižení) byla nejefektivnější přední submuskulární transpozice (úplná úleva u 80 %, spokojenost u 96 %, recidivy u 4 % pacientů), nejméně efektivní vyšla neoperační léčba (úplná úleva u 0 %, spokojenost u 13 % a recidivy u 87 % pacientů). Konečně u skupiny III (těžce postižení) vykazovaly všechny druhy léčby stejně špatné výsledky z hlediska úplné úlevy. Nejnižší míru spokojenosti měli pacienti po mediální epikondylektomii (62 %), nejvyšší míra recidiv se vyskytovala po konzervativní léčbě (75 %) a mediální epikondylektomii (62 %).
Rozsáhlou analýzu literatury od roku 1970 do roku 1997 provedli Bartels et al [7]. Vstupní kritéria splnilo 60 studií, dvě z toho prospektivní, žádná randomizovaná. Mediální epikondylektomie se týkaly 14 prací, in situ dekomprese 20, přední subkutánní transpozice 19, přední intramuskulární transpozice osmi a přední submuskulární transpozice 10 prací. Celkem bylo do studie zařazeno 3 024 pacientů (457 po mediální epikondylektomii, 1 262 po dekompresi in situ, 505 po subkutánní transpozici, 302 po intramuskulární transpozici a 498 po submuskulární transpozici) se 3 153 SUS. Průměrný odstup od operace byl 32 měsíců. Bez ohledu na tíži klinického postižení před operací vykazovali nejlepší výsledky pacienti po in situ dekompresi, následované pacienty po přední intramuskulární transpozici a mediální epikondylektomii. Nejhorších výsledků dosahovali pacienti po přední subkutánní a submuskulární transpozici. Pokud autoři hodnotili výsledky podle stupně předoperačního postižení, nešlo u pacientů s postižením ulnárního nervu McGowan grade I (lehké postižení) spolehlivě zhodnotit nejlepší operační metodu kvůli malému počtu jedinců. U pacientů McGowan grade II (středně těžké postižení) nebyly mezi jednotlivými druhy operací statisticky významné rozdíly. U skupiny McGowan grade III (těžké postižení) shledali nejlepší výsledky po přední intramuskulární transpozici (ale s malým počet pacientů!), dále po in situ dekompresi, nejhorší po mediální epikondylektomii a přední subkutánní transpozici. Nejvíce komplikací postihujících funkci loketního kloubu se vyskytovalo po přední submuskulární transpozici. Nejčastější příčina selhání in situ dekomprese byla subluxace nervu. Uzavírají, že na podkladě výsledků této studie nelze formulovat uniformní guideline pro operativní léčbu SUS. Autoři preferují u primooperací in situ dekompresi pro její chirurgickou jednoduchost, zachování anatomických poměrů (zejména cévního zásobení nervu) a možnost časné rehabilitace. Pokud se peroperačně vyskytuje subluxace nervu, navrhují přední transpozici.
Artico et al [27] publikovali výsledky 290 operací pro SUS za osmileté období. U 13 % pacientů provedl in situ dekompresi, u 80 % subkutánní transpozici a u 7 % submuskulární transpozici. Za jeden rok po operaci vykazovalo excelentní výsledek 58 %, dobrý 27 % a nezměněno bylo 15 % pacientů.
Kim et al [24] ve své práci zhodnotili rozsáhlý soubor 654 lézí nervus ulnaris odoperovaných za 30leté období v Louisiana State University Health Sciences Center v New Orleans, předním pracovišti zabývajícím se léčbou lézí periferních nervů v USA. Tento soubor zahrnoval 460 pacientů s úžinovým syndromem nervus ulnaris v oblasti lokte. První operaci pro SUS podstoupilo 364 pacientů, reoperaci pro předchozí neúspěšnou léčbu 96 pacientů. Follow-up u primooperací byl minimálně 1,5 roku, zlepšeno o minimálně jeden stupeň dle šestistupňové Louisiana State University Health Sciences Center škály bylo 93 % pacientů; 6,5 % bylo nezměněných a 0,5 % bylo zhoršených. Autoři preferují provedení nejen neurolýzy nervu in situ, ale i přesunutí nervu do submuskulárního lože. Ve skupině reoperovaných po některém druhu předchozí operace pro SUS byla vždy provedena neurolýza nervu s následnou přední submuskulární transpozicí. Zlepšeno o minimálně jeden stupeň bylo 68 % pacientů, 31 % bylo nezměněných, jeden pacient (1 %) se zhoršil.
V roce 2007 publikovali Zlowodzki et al [44] metaanalýzu randomizovaných kontrolovaných studií porovnávajících prostou dekompresi a přední transpozici loketního nervu pro SUS (celkem randomizováno 335 pacientů). Do své práce zahrnuli čtyři studie – dvě porovnávající prostou dekompresi a přední subkutánní transpozici [38,39] a dvě prostou dekompresi a přední submuskulární transpozici [37,43]. Neshledali signifikantní rozdíly mezi prostou dekompresí a přední transpozicí v klinickém výsledku ani pooperačním elektrofyziologickém vyšetření. Uzavírají, že prostá dekomprese je odůvodněná alternativa přední transpozice loketního nervu pro SUS.
Macadam et al [45] porovnávají ve své rozsáhlé metaanalýze randomizovaných a komparativních studií z roku 2008 prostou dekompresi a přední transpozici nervus ulnaris pro SUS. Do studie bylo zahrnuto deset prací [9,28–31,33,36,39,43,52] – 449 prostých dekompresí, 342 subkutánních transpozic a 115 submuskulárních transpozic. Neshledali statisticky významné rozdíly ve výsledcích operační léčby SUS prostou dekompresí a přední transpozicí, ale zaznamenali trend lepších výsledků po přední transpozici oproti prosté dekompresi (po prosté dekompresi zlepšeno 71 % pacientů, po přední transpozici oběma metodami sumárně 73 %).
Závěr
Způsob operační léčby pacientů se SUS do značné míry závisí na zkušenostech pracoviště a osobní preferenci operatéra. Každá z operačních metod má své výhody i nevýhody a doposud není jednoznačný konsenzus favorizující jednu metodu nad jiné. Přesto však převládá obecný trend minimalizace operačního přístupu a miniinvazivity, který upřednostňuje u většiny pacientů s idiopatickým SUS (bez ohledu na míru předoperačního postižení nervu) prostou dekompresi. Tuto metodu preferuje sedm z 12 komparativních studií zahrnutých v této práci porovnávajících prostou dekompresi s jinou modalitou chirurgické léčby SUS, další tři uvádějí, že prostá dekomprese je stejně efektivní jako přední transpozice. Stále však chybí multicentrické randomizované studie, které by tato data potvrdily. Jako slibné se rovněž jeví metody endoskopické či endoskopicky asistované dekomprese nervu, kterými lze dosáhnout rozsáhlého uvolnění nervu z několikacentimetrové incize.
MUDr. Ivan Humhej
Neurochirurgická klinika Univerzity J. E. Purkyně
Krajská zdravotní a.s., Masarykova nemocnice v Ústí nad Labem,
o.z.
Sociální péče 12A
401 13 Ústí nad Labem
e-mail: ivan.humhej@mnul.cz
Přijato k recenzi: 6. 5. 2009
Přijato do tisku: 19. 2. 2010
Sources
1. Mondelli M, Giannini F, Ballerini M, Ginanneschi F, Martorelli E. Incidence of ulnar neuropathy at the elbow in the province of Siena (Italy). J Neurol Sci 2005; 234(1–2): 5–10.
2. Dellon AL, Hament W, Gittelshon A. Nonoperative management of cubital tunnel syndrome: an 8-year prospective study. Neurology 1993; 43(9): 1673–1677.
3. Ehler E, Amber Z. Mononeuropatie. Edice Trendy soudobé neurologie a neurochirurgie, sv. 3. Praha: Galén 2002.
4. Bartels RH. History of the surgical treatment of ulnar nerve compression at the elbow. Neurosurgery 2001; 49(2): 391–400.
5. Lowe JB jr, Novak CB, Mackinnon SE. Current approach to cubital tunnel syndrome. Neurosurg Clin N Am 2001; 12(2): 267–284.
6. Huang JH, Samadani U, Zager EL. Ulnar nerve entrapment at the elbow: simple decompression. Neurosurgery 2004; 55(5): 1150–1153.
7. Bartels RH, Menovsky T, Van Overbeeke JJ, Verhagen WI. Surgical management of ulnar nerve compression at the elbow: an analysis of the literature. J Neurosurgery 1998; 89(5): 722–727.
8. Mowlavi A, Andrews K, Lille S, Verhulst S, Zook EG, Milner S. The management of cubital tunnel syndrome: a meta-analysis of clinical studies. Plast Reconstr Surg 2000; 106(2): 327–334.
9. Taha A, Galarza M, Zuccarello M, Taha J. Outcomes of cubital tunnel surgery among patients with absent sensory nerve conduction. Neurosurgery 2004; 54(4): 891–896.
10. Filippi R, Farag S, Reisch R, Grunert P, Böcher-Schwarz H. Cubital tunnel syndrome. Treatment by decompression without transposition of ulnar nerve. Minim Invasive Neurosurg 2002; 45(3): 164–168.
11. Nathan PA, Keniston RC, Meadows KD. Outcome study of ulnar nerve compression at the elbow treated with simple decompression and an early programme of physical therapy. J Hand Surg Brit 1995; 20(5): 628–637.
12. Steiner HH, von Haken MS, Steiner-Milz HG. Entrapment neuropathy at the cubital tunnel: simple decompression is the method of choice. Acta Neurochir (Wien) 1996; 138: 308–313.
13. Pavelka M, Rhomberg M, Estermann D, Löscher WN, Piza-Katzer H. Decompression without anterior transposition: an effective minimally invasive technique for cubital tunnel syndrome. Minim Invas Neurosurg 2004; 47(2): 119–123.
14. Assmus H. Simple decompression of the ulnar nerve in the cubital tunnel syndrome with and without morphologic changes. Report of experiences based on 523 cases. Nervenarzt 1994; 65(12): 846–853.
15. Black BT, Barron OA, Townsend PF, Glickel SZ, Eaton RG. Stabilized subcutaneous ulnar nerve transposition with immediate range of motion. Long-term follow-up. J Bone Joint Surg Am 2000; 82A(11): 1544–1551.
16. Weirich SD, Gelberman RH, Best SA, Abrahamsson SO, Furcolo DC, Lins RE. Rehabilitation after subcutaneous transposition of the ulnar nerve: immediate versus delayed mobilization. J Shoulder Elbow Surg 1998; 7(3): 244–249.
17. Leone J, Bhandari M, Thoma A. Anterior intramuscular transposition with ulnar nerve decompression at the elbow. Clin Orthop Relat Res 2001; 387: 132–139.
18. Glowacki KA, Weiss AP. Anterior intramuscular transposition of the ulnar nerve for cubital tunnel syndrome. J Shoulder Elbow Surg 1997; 6(2): 89–96.
19. Kleinman WB, Bishop AT. Anterior intramuscular transposition of the ulnar nerve. J Hand Surg Am 1989; 14(6): 972–979.
20. Bartoš R, Sameš M. Výsledky léčby syndromu kubitálního kanálu pomocí přední intramuskulární transpozice. Retrospektivní studie 1990–1999, 86 pacientů. Cesk Slov Neurol N 2002; 65/98(2): 114–118.
21. Bartels RH, Grotenhuis JA. Anterior submuscular transposition of the ulnar nerve for post operative focal neuropathy at the elbow. J Bone Joint Surg [Br] 2004; 86: 998–1001.
22. Filippi R, Charalampaki P, Reisch R, Koch D, Grunert P. Recurrent cubital tunnel syndrome. Etiology and treatment. Minim Invasive Neurosurg 2001; 44: 197–201.
23. Davis GA, Bulluss KJ. Submuscular transposition of the ulnar nerve: review of safety, efficacy and correlation with neurophysiological outcome. J Clin Neurosci 2005; 12(5): 524–528.
24. Kim DH, Han K, Tiel RL, Murovic JA, Kline DG. Surgical outcomes of 654 ulnar nerve lesions. J Neurosurg 2003; 98(5): 993–1004.
25. Dellon A. Review of treatment results for ulnar nerve entrapment at the elbow. Am J Hand Surg 1989; 14(4): 688–700.
26. Gervasio O, Gambardella G. Anterior submuscular transposition of the ulnar nerve in severe cubital tunnel syndrome. J Neurosurg Sci 2004; 48(3): 113–116.
27. Artico M, Pastore FS, Nucci F, Giuffre R. 290 surgical procedures for ulnar nerve entrapment at the elbow: physiopathology, clinical experience and results. Acta Neurochir (Wien) 2000; 142(3): 303–308.
28. Macnicol MF. The results of operation for ulnar neuritis. J Bone Joint Surg Br 1979; 61(2): 159–164.
29. Chan RC, Paine KW, Varughese G. Ulnar neuropathy at the elbow: comparison of simple decompression and anterior transposition. Neurosurgery 1980; 7(6): 545–550.
30. Foster RJ, Edshage S. Factors related to the outcome of surgically managed compressive ulnar neuropathy at the elbow level. Am J Hand Surg 1981; 6(2): 181–192.
31. Adelaar RS, Foster WC, McDowell C. The treatment of the cubital tunnel syndrome. Am J Hand Surg 1984; 9(1): 90–95.
32. Stuffer M, Jungwirth W, Hussl H, Schmutzhardt E. Subcutaneous or submuscular anterior transposition of the ulnar nerve? J Hand Surg Br 1992; 17(3): 248–250.
33. Davies MA, Vonau M, Blum PW, Kwok BC, Matheson JM, Stening WA. Results of ulnar neuropathy at the elbow treated by decompression or anterior transposition. Aust N Z J Surg 1991; 61(12): 929–934.
34. Krahulík D, Vaverka M, Hrabálek L, Kalita O, Houdek M. Syndrom kubitálního kanálu. Srovnání operačních technik prosté dekomprese a přední transpozice ulnárního nervu. Cesk Slov Neurol N 2008; 71/104(6): 700–703.
35. Geutjens GG, Langstaff RJ, Smith NJ, Jefferson D, Howell CJ, Barton NJ. Medial epicondylectomy or ulnar nerve transposition for ulnar neuropathy at the elbow? J Bone Joint Surg Br 1996; 78(5): 777–779.
36. Bimmler D, Meyer VE. Surgical treatment of the ulnar nerve entrapment neuropathy: submuscular anterior transposition or simple decompression of the ulnar nerve? Long-term results in 79 cases. Ann Chir Main Memb Super 1996; 15(3): 148–157.
37. Gervasio O, Gambardella G, Zaccone C, Branca D. Simple decompression versus anterior submuscular transposition of the ulnar nerve in severe cubital tunnel syndrome: a prospective randomized study. Neurosurgery 2005; 56(1): 108–117.
38. Nabhan A, Ahlhelm F, Kelm J, Reith W, Schwerdtfeger K, Steudel WI. Simple decompression or subcutaneous anterior transposition of the ulnar nerve for cubital tunnel syndrome. J Hand Surg Br 2005; 30(5): 521–524.
39. Bartels RH, Verhagen WI, van der Wilt GJ, Meulstee J, van Rossum LG, Grotenhuis JA. Prospective randomized controlled study comparing simple decompression versus anterior subcutaneous transposition for idiopathic neuropathy of the ulnar nerve at the elbow: part 1. Neurosurgery 2005; 56(3): 522–530.
40. Bartels RH, Termeer EH, Wilt GJ, van Rossum LG, Meulstee J, Verhagen WI et al. Simple decompression or anterior subcutaneous transposition for ulnar neuropathy at the elbow: a cost-minimization analysis – part 2. Neurosurgery 2005; 56(3): 531–536.
41. Baek GH, Kwon BC, Chung MS. Comparative study between minimal medial epicondylectomy and anterior subcutaneous transposition of the ulnar nerve for cubital tunnel syndrome. J Shoulder Elbow Surg 2006; 15(5): 609–613.
42. Nabhan A, Kelm J, Steudel WI, Shariat K, Sova L, Ahlhelm F. Cubital tunnel syndrome- simple nerve decompression or decompression with subcutaneous transposition? Fortschr Neurol Psychiatr 2007; 75(3): 168–171.
43. Biggs M, Curtis JA. Randomized, prospective study comparing ulnar neurolysis in situ with submuscular transposition. Neurosurgery 2006; 58(2): 296–304.
44. Zlowodzki M, Chan S, Bhandari M, Kalliainen L, Schubert W. Anterior transposition compared with simple decompression for treatment of cubital tunnel syndrome. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am 2007; 89(12): 2591–2598.
45. Macadam SA, Gandhi R, Bezuhly M, Lefaivre KA. Simple decompression versus anterior subcutaneous and submuscular transposition of the ulnar nerve for cubital tunnel syndrome: a meta-analysis. J Hand Surg Am 2008; 33(8): 1–12.
46. Tsai TM, Bonczar M, Tsuruta T, Syed SA. A new operative technique: cubital tunnel decompression with endoscopic assistance. Hand Clin 1995; 11(1): 71–80.
47. Tsai TM, Chen IC, Majd ME, Lim BH. Cubital tunnel release with endoscopic assistance: results of a new technique. J Hand Surg Am 1999; 24(1): 21–29.
48. Krishnan KG, Pinzer T, Schackert G. A novel endoscopic technique in treating single nerve entrapment syndromes with special attention to ulnar nerve transposition and tarsal tunnel release: clinical application. Neurosurgery 2006; 59 (Suppl 1): 89–100.
49. Nakao Y, Takayama S, Toyama Y. Cubital tunnel release with lift-type endoscopic surgery. Hand Surgery 2001; 6(2): 199–203.
50. Hoffmann R, Siemionow M. The endoscopic management of cubital tunnel syndrome. J Hand Surg Br 2006; 31(1): 23–29.
51. Lowry WE jr, Follender AB. Interfascicular neurolysis in the severe carpal tunnel syndrome. A prospective, randomized, double-blind, controlled study. Clin Orthop Relat Res 1988; 227: 251–254.
52. Paine KW. Tardy ulnar nerve palsy. Can J Surg 1970; 13(3): 255–261.
53. Eaton RG, Crowe JF, Parkes JC jr. Anterior transposition of the ulnar nerve using a non-compressing fasciodermal sling. J Bone Joint Surg Am 1980; 62(5): 820–825.
54. Lascar T, Laulan J. Cubital tunnel syndrome: a retrospective review of 53 anterior subcutaneous transpositions. J Hand Surg Br 2000; 25(5): 453–456.
55. Hashiguchi H, Ito H, Sawaizumi T. Stabilized subcutaneous transposition of the ulnar nerve. Int Orthop 2003; 27(4): 232–234.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2010 Issue 5
Most read in this issue
- Pudendal Neuralgia – a Case Report
- Development of the PLIF and TLIF Techniques
- Cubital Tunnel Syndrome – a Review of Surgical Treatments and Comparison of their Outcomes
- Gunshot Wounds of the Head and Brain
