Intravenózní trombolýza po zrušení účinku dabigatranu specifickým antidotem Idarucizumabem
Autoři:
D. Šaňák 1; P. Dušek 2; B. Matušková 3; F. Čtvrtlík 4
Působiště autorů:
Komplexní cerebrovaskulární centrum, Neurologická klinika LF UP a FN Olomouc
1; Oddělení urgentního příjmu, FN Olomouc
2; Neurologické oddělení, Nemocnice Kroměříž, a. s.
3; Radiologická klinika LF UP a FN Olomouc
4
Vyšlo v časopise:
Cesk Slov Neurol N 2017; 80/113(Online only): 0
Kategorie:
č. 4
doi:
https://doi.org/10.14735/amcsnn2017474
Úvod
Pacienti, které postihla akutní ischemická cévní mozková příhoda (iCMP), často užívají perorální antikoagulancia, zejména jako preventivní terapii emboligenních příhod při nevalvulární fibrilaci síní. Provedení intravenózní trombolýzy (IVT) není však u těchto pacientů doporučeno, pokud nejsou splněny určité podmínky [1–3]. V případě pacientů užívajících warfarin nesmí být hodnota parametru INR > 1,7. U pacientů užívajících tzv. přímá (direktní) antikoagulancia (DOAK) je pak doporučováno provedení IVT pouze v případě, že nebyly DOAK prokazatelně užívány v posledních 48 hod anebo pokud jsou specifické laboratorní detekční testy pro příslušnou molekulu v normě [1–3].
Provedení IVT je nyní možné u pacientů, kteří užívají dabigatran, po okamžitém zrušení jeho antikoagulačního účinku intravenózně podaným specifickým antidotem. Od konce roku 2015 je k dispozici specifická humánní monoklonální protilátka idarucizumab (Praxbind®), která se váže na dabigatran přibližně 350× více než dabigatran na trombin [4]. Standardní dávka 5 g idarucizumabu kompletně zruší biologický účinek dabigatranu do několika min [5,6]. Dosud bylo publikováno šest případů provedení IVT pro akutní iCMP po předchozím zrušení antikoagulačního účinku dabigatranu.
V následující části prezentujeme první dokumentované podání idarucizumabu a následně provedenou IVT pro akutní iCMP v České republice.
Kazuistika
Žena (70 let) byla přijata začátkem prosince 2016 na Emergency urgentního příjmu naší nemocnice pro 2 hodiny trvající těžkou levostrannou centrální hemiparézu s centrální lézí n. VII vlevo s dysartrií a taktilní hypestézií levostranných končetin vč. obličeje; skóre ve škále National Institutes of Health Stroke Scale (NIHSS) bylo 8 bodů. Pacientka užívala dabigatran v dávce 2 × 150 mg denně jako preventivní terapii pro fibrilaci síní (FiS) a naposled jej užila přibližně 5 hod před přijetím. Dále se léčila pro arteriální hypertenzi, diabetes mellitus (na perorálních antidiabeticích), hypotyreózu a bronchiální astma.
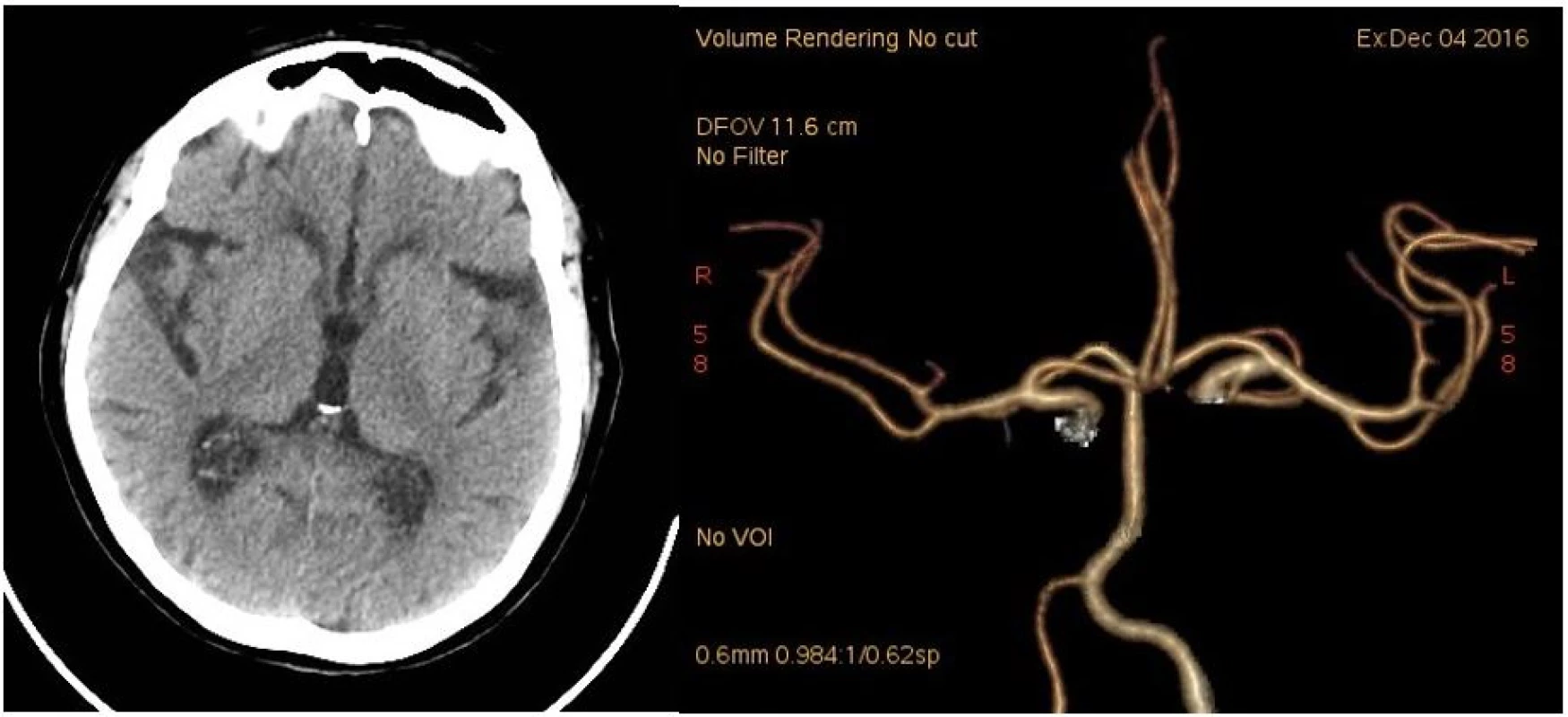
Při vyšetření počítačovou tomografií (CT) mozku se zobrazily pouze diskrétní drobné hypodenzní areály v bílé hmotě v sousedství postranních komor odpovídající starým postischemickým změnám (obr. 1). CT angiografie neprokázala uzávěr či významnou stenózu jak v intrakraniálním, tak v extrakraniálním tepenném řečišti (obr. 1). Trombinový čas (TT) byl prodloužen nad 180 sekund (s) a aktivovaný tromboplastinový čas (aPTT) na 61,7 s. Krevní obraz byl v normě, sérový kreatinin byl zvýšen na 125 mmol/l.
Pacientce bylo následně podáno 5 g idarucizumabu (2 × 2,5 g/50 ml) dle doporučeného schématu a to přibližně 5,5 hod od posledního užití dabigatranu [7]. Po ukončení podání protilátky byl proveden kontrolní odběr koagulace a bezprostředně po odběru krve bylo zahájeno podání 85 mg rt-PA (Actilyse®) v obvyklém schématu při pacientkou udané váze 95 kg. Výsledky kontrolního odběru koagulace provedeného před podáním IVT byly v normě: TT byl 15,1 s a aPTT 31,9 s.
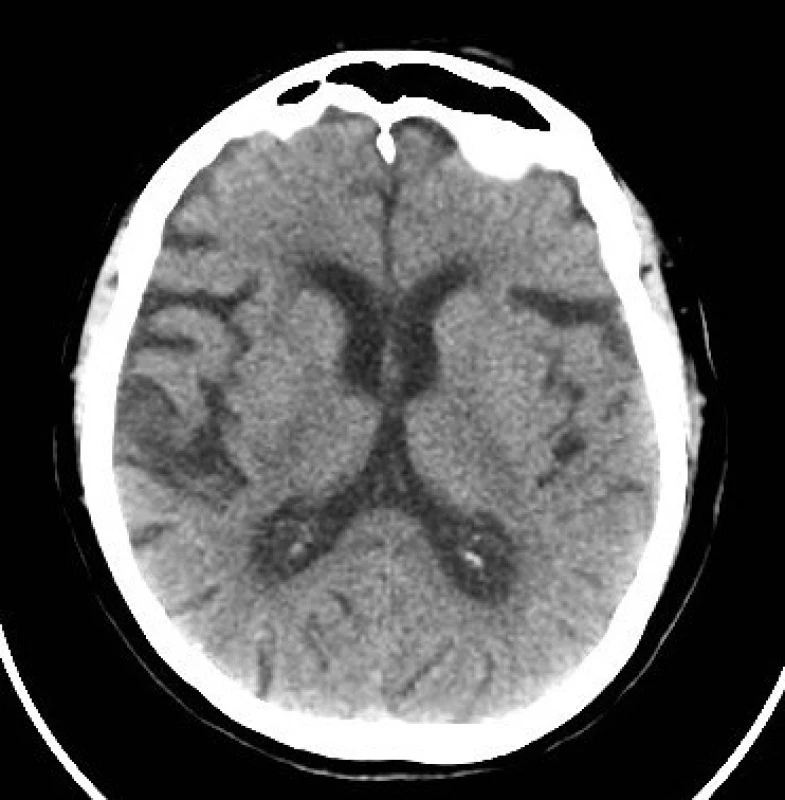
U pacientky došlo ke klinickému zlepšení již cca za 2 hod po ukončení IVT a po 24 hod byla přítomna pouze diskrétní levostranná hemiparéza (NIHSS 2). Kontrolní CT mozku bylo se stacionárním nálezem, tedy bez detekce akutní ischemie či hemoragie. Neurosonologické vyšetření prokázalo nevýznamné aterosklerotické změny v oblasti bifurkace a vnitřní krkavice oboustranně. Nebyly zaznamenány žádné komplikace v souvislosti s podáním antidota a rt-PA. V rámci sekundární prevence byla pacientka zajištěna nízkomolekulárním heparinem (Fraxiparine®) v dávce 0,9 ml s.c. 2× denně. Čtvrtý den byla přeložena k další rehabilitaci do nemocnice v místě bydliště, kde jí byl následně vrácen dabigatran v dávce 2 × 150 mg denně. Byla propuštěna domů (NIHSS 2) s 1 bodem v modifikované Rankinově škále.
Diskuze
V tomto sdělení prezentujeme první dokumentovaný případ provedení IVT pro akutní iCMP po předchozím zrušení účinku dabigatranu specifickou protilátkou idarucizumab v České republice. Dosud bylo celosvětově publikováno celkem šest podání [8–13], přičemž pouze v jednom případě pacient užíval dávku dabigatranu 2 × 150 mg denně [9]; v ostatních případech to byla dávka 2 × 110 mg. Recentně publikovaný expertní názor vychází z údajů 14 provedení IVT po předchozím zrušení antikoagulačního účinku dabigatranu idarucizumabem v Německu [14].
Idarucizumab je specifická humánní monoklonální protilátka, která se přímo váže na molekulu dabigatran (přímý inhibitor trombinu), a to s velmi vysokou afinitou [4]. Protilátka byla schválena na podzim 2015 (US Food and Drug Administration, European Medicines Agency) k použití pro okamžik zrušení antikoagulačního účinku v případě urgentních situací nebo závažného či život ohrožujícího krvácení u pacientů užívajících dabigatran [15]. Účinek protilátky byl potvrzen výsledky prospektivní multicentrické studie RE-VERSE-AD (Reversal Effects of Idarucizumab on Active Dabigatran), do které byli zařazeni buď pacienti vyžadující urgentní operační zákrok anebo pacienti, kteří utrpěli závažné či život ohrožující krvácení [6].
V prezentovaném případě došlo ke zrušení antikoagulačního efektu dabigatranu s normalizaci koagulačních parametrů bezprostředně po ukončení aplikace antidota, což dokumentují hodnoty TT a aPTT z kontrolního odběru před podáním IVT (viz kazuistika).
Výhodou idarucizumabu je mimo okamžité zrušení účinku dabigatranu také fakt, že nemá žádný prokoagulační efekt (na rozdíl od koncentrátů koagulačních faktorů) a také nebyly zaznamenány žádné interakce mezi protilátkou a lidskou plazmou po rt-PA indukované trombolýze v in vitro testech [4,5,16].
Recentně publikovaný názor mezinárodní expertní skupiny doporučuje u pacientů užívajících dabigatran, kteří jsou indikováni k IVT podat 5 g idarucizumabu s následným odběrem TT a aPTT a poté zahájení IVT v obvyklém schématu. V případě, že hodnoty obou koagulačních parametrů budou prodlouženy nad normu, by měla být IVT ihned ukončena. V případě provedení mechanické trombektomie bez předchozího provedení IVT je doporučeno podat idarucizumab v případě intrakraniálních krvácivých komplikací nebo v případě velkého krvácení v místě zavedení katétru (tříslo) [14].
Závěrem konstatujeme, že prezentovaný případ představuje nové terapeutické paradigma, kdy může být léčen IVT pro akutní iCMP i pacient, který užívá dabigatran, a to po zrušení jeho antikoagulačního účinku idarucizumabem. Tento nový terapeutický koncept podporují dosud publikované případy a také názor mezinárodní expertní skupiny. Tento nový terapeutický postup má zásadní význam pro klinickou praxi v souvislosti s narůstajícím počtem pacientů – uživatelů dabigatranu v indikaci primární či sekundární prevence trombembolických příhod.
Zdroje
1. Škoda O, Herzig R, Mikulík R, et al. Klinický standard pro diagnostiku a léčbu pacientů s ischemickou cévní mozkovou příhodou a s tranzitorní ischemickou atakou – verze 2016. Cesk Slov Neurol N 2016;79/112(3):351–63.
2. Neumann J, Tomek A, Školoudík D, et al. Doporučený postup pro intravenózní trombolýzu v léčbě akutního mozkového infarktu – verze 2014. Cesk Slov Neurol N 2014;77/110(3):381–5.
3. Demaerschalk BM, Kleindorfer DO, Adeoye OM, et al.; American Heart Association Stroke Council and Council on Epidemiology and Prevention. Scientific rationale for the inclusion and exclusion criteria for intravenous alteplase in acute ischemic stroke: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke 2016;47(2):581–641. doi: 10.1161/STR.0000000000000086.
4. Schiele F, van Ryn J, Canada K, et al. A specific antidote for dabigatran: functional and structural characterization. Blood 2013;121(18):3554–62. doi: 10.1182/blood-2012-11-468207.
5. Glund S, Stangier J, Schmohl M, et al. Safety, tolerability, and efficacy of idarucizumab for the reversal of the anticoagulant effect of dabigatran in healthy male volunteers: a randomised, placebo-controlled, double-blind phase 1 trial. Lancet 2015;386(9994):680–90. doi: 10.1016/S0140-6736(15)60732-2.
6. Pollack CV jr, Reilly PA, Eikelboom J, et al. Idarucizumab for dabigatran reversal. N Engl J Med 2015;373(6):511–520. doi: 10.1056/NEJMoa1502000.
7. Státní ústav pro kontrolu léčiv. SPC přípravku Praxbind®. [cit. 2017 20 Čer]. Dostupné z URL: http://www.sukl.cz/modules/medication/detail.php?code=0209048&tab=texts.
8. Berrouschot J, Stoll A, Hogh T, et al. Intravenous Thrombolysis with Recombinant Tissue-Type Plasminogen Activator in a Stroke Patient Receiving Dabigatran Anticoagulant after Antagonization with Idarucizumab. Stroke 2016;47(7):1936–8. doi: 10.1161/STROKEAHA.116.013550.
9. Schäfer N, Müller A, Wüllner U. Systemic Thrombolysis for Ischemic Stroke after Antagonizing Dabigatran with Idarucizumab – a Case Report. J Stroke Cerebrovasc Dis 2016;25(8):e126–7. doi: 10.1016/j.jstrokecerebrovasdis.2016.05.006.
10. Kafke W, Kraft P. Intravenous thrombolysis after reversal of dabigatran by idarucizumab: a case report. Case Rep Neurol 2016;8(2):140–4. doi: 10.1159/000447531.
11. Gawehn A, Ayari Y, Heuschkel C, et al. Successful thrombolysis with recombinant tissue plasminogen activator after antagonizing dabigatran by idarucizumab: a case report. J Med Case Rep 2016;10(1):269.
12. Schulz JG, Kreps B. Idarucizumab elimination of dabigatran minutes before systemic thrombolysis in acute ischemic stroke. J Neurol Sci 2016;370:44. doi: 10.1016/j.jns.2016.09.010.
13. Mutzenbach JS, Pikija S, Otto F, et al. Intravenous thrombolysis in acute ischemic stroke after dabigatran reversal with idarucizumab –a case report. Ann Clin Transl Neurol 2016;3(11):889–92. doi: 10.1002/acn3.346.
14. Diener HC, Bernstein R, Butcher K, et al. Thrombolysis and thrombectomy in patients treated with dabigatran with acute ischemic stroke: Expert opinion. Int J Stroke 2017;12(1):9–12. doi: 10.1177/1747493016669849.
15. FDA approved drugs database Praxbind prescribing information. Boehringer Ingelheim International GmbH; 2015. [accessed 2017 20 Jun]. Available from URL:
http://www.Accessdata.Fda.Gov/drugsatfda_docs/label/2015/761025lbl.Pdf.
16. van Ryn J, Schurer J, Fischer D. Abstract wp73: No influence of Dabigatran or its specific reversal agent, Idarucizumab, on rtpa-induced thrombolysis of clots in human plasma: an in vitro study Stroke 2016;47:AWP73.
Štítky
Dětská neurologie Neurochirurgie NeurologieČlánek vyšel v časopise
Česká a slovenská neurologie a neurochirurgie
2017 Číslo Online only
Nejčtenější v tomto čísle
- Dva případy atypického teratoidního rhabdoidního tumoru CNS a přehled literatury
- Intravenózní trombolýza po zrušení účinku dabigatranu specifickým antidotem Idarucizumabem
- Kazuistika meningitidy dospělých způsobená bakterií Escherichia coli
